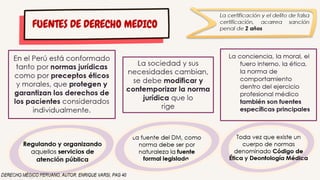
Este documento presenta información sobre el derecho médico peruano y el consentimiento informado. Brevemente describe que el derecho médico regula el ejercicio de la medicina y protege los derechos de los pacientes. Luego explica que el consentimiento informado es un derecho del paciente que requiere que se le provea información adecuada sobre cualquier procedimiento médico y se obtenga su aprobación de manera voluntaria y libre. Finalmente, resume algunas situaciones en las que se requiere y no se requiere el consentimiento informado.


















![CONSENTIMIENTO INFORMADO (CI)
Reglamento de la Ley N° 29414, Ley que establece los Derechos de las Personas Usuarias de los
Servicios de Salud
DECRETO SUPREMO Nº 027-2015-SA
SUB CAPÍTULO IV
CONSENTIMIENTO INFORMADO
Artículo 24.- Derecho al
consentimiento informado
Toda persona tiene derecho a
otorgar o negar su
consentimiento, consignando
su firma o huella digital, de
forma informada, libre y
voluntaria, sin admitirse
mecanismo alguno que
distorsione o vicie su voluntad,
por lo que de no cumplirse con
estas condiciones se genera la
nulidad del acto del
consentimiento para el
procedimiento o tratamiento
de salud.
Congreso de la República. Ley 29414 - Ley que establece los derechos de las personas usuarias de los servicios de salud. Congr la República [Internet].
2019;559146–52. Available from: https://cdn.www.gob.pe/uploads/document/file/1129495/Decreto_Supremo_027-_2015_-_SA.pdf](https://image.slidesharecdn.com/123y4derechomedico-210512181214/85/El-derecho-medico-20-320.jpg)
![TIPOS
CONSENTIMIENTO INFORMADO (CI)
Zárate E. Los Derechos De Los Pacientes Y El Consentimiento Informado En Los Perú. Rev Semest la Fac Med Humana- UNSAAC [Internet]. 2003;(23):4–10. Available
from: http://sisbib.unmsm.edu.pe/bvrevistas/situa/2004_n23/enPDF/a03.pdf](https://image.slidesharecdn.com/123y4derechomedico-210512181214/85/El-derecho-medico-21-320.jpg)
![CONSENTIMIENTO INFORMADO
FUNCIONES
1.- promover la autonomía de los individuos
2.- fomentar la racionalidad en la toma de
decisiones médicas.
3.- proteger a los enfermos y a los sujetos de
experimentación.
4.- evitar el fraude y la coacción.
5.- alentar al auto evaluación y auto examen
de los profesionales de la salud.
6.- disminuir recelos y aliviar temores.
7.- introducir en la medicina una mentalidad
mas
probabilística y mas capaz de hacer frente a
la incertidumbre.
Zárate E. Los Derechos De Los Pacientes Y El Consentimiento Informado En Los Perú. Rev Semest la Fac Med Humana- UNSAAC [Internet]. 2003;(23):4–10. Available
from: http://sisbib.unmsm.edu.pe/bvrevistas/situa/2004_n23/enPDF/a03.pdf](https://image.slidesharecdn.com/123y4derechomedico-210512181214/85/El-derecho-medico-22-320.jpg)
![¿COMO DEBE SER REDACTADO UN
CONSENTIMIENTO INFORMADO?
Lenguaje breve, directo y simple.
No debe de contener palabras abreviadas ni
terminología científica.
Debe de estar de acuerdo al nivel cultural de la
población a la que esta dirigida en nuestro país
debe no debería de superar el nivel de educación
primaria.
El paciente tiene la potestad de establecer una
segunda consulta con otro profesional antes de
firmar su autorización, esta autorización no debe ser
inmediata, sino luego de 72 horas de reflexión.
Sobre el documento. Es aconsejable entregar una
copia al paciente y preferible que la firme con el
testigo.
Zárate E. Los Derechos De Los Pacientes Y El Consentimiento Informado En Los Perú. Rev Semest la Fac Med Humana- UNSAAC [Internet]. 2003;(23):4–10. Available
from: http://sisbib.unmsm.edu.pe/bvrevistas/situa/2004_n23/enPDF/a03.pdf](https://image.slidesharecdn.com/123y4derechomedico-210512181214/85/El-derecho-medico-23-320.jpg)
![Tener en cuenta los siguientes ítems:
- Nombre y apellidos del paciente y médico que informa.
- Nombre del procedimiento a realizar, especificando en que consiste y como se
llevara a cabo.
- Explicar la naturaleza de la enfermedad y su evolución natural.
- Explicar los beneficios que razonablemente se puede esperar del acto médico
quirúrgico y las consecuencias de la denegación.
- Información sobre los riesgos de la cirugía probables complicaciones, mortalidad y
secuelas.
- Planteo de alternativas de tratamiento comparadas con la propuesta de cirugía.
- Explicación sobre el tipo de anestesia y sus riesgos.
- Autorización para obtener fotografías, videos, registros gráficos en el pre, intra y post
operatorio y para difundir resultados o iconografías en revistas médicas y /o ámbitos
científicos.
- Posibilidad de renovar el consentimiento en cualquier momento antes del acto
médico quirúrgico.
- Satisfacción del paciente por la información recibida y resolución de sus dudas.
- Fecha y firma del médico, paciente y testigos.
Zárate E. Los Derechos De Los Pacientes Y El Consentimiento Informado En Los Perú. Rev Semest la Fac Med Humana- UNSAAC [Internet]. 2003;(23):4–10. Available
from: http://sisbib.unmsm.edu.pe/bvrevistas/situa/2004_n23/enPDF/a03.pdf](https://image.slidesharecdn.com/123y4derechomedico-210512181214/85/El-derecho-medico-24-320.jpg)
![El médico tratante o el investigador, según corresponda es el
responsable de llevar a cabo el proceso de consentimiento
informado, debiendo garantizar el derecho a la información y el
derecho a la libertad de decisión de la persona usuaria.
La firma del consentimiento informado no exime de responsabilidad
a los profesionales de la salud, ni a la IPRESS, frente a eventos de
mala praxis que pudieran producirse en desmedro de la salud de
las personas usuarias.
Este proceso debe constar necesariamente por escrito, en un
documento que evidencie el proceso de información y decisión, el
cual forma parte de la historia clínica de la persona usuaria, siendo
responsabilidad de la IPRESS su gestión, custodia y archivo
correspondiente.
En el caso de personas capaces que no supiesen firmar, deberán
imprimir su huella digital en señal de conformidad.
El consentimiento informado puede ser revocado y será expresado
en la misma forma en que fue otorgado.
Congreso de la República. Ley 29414 - Ley que establece los derechos de las personas usuarias de los servicios de salud. Congr la República [Internet].
2019;559146–52. Available from: https://cdn.www.gob.pe/uploads/document/file/1129495/Decreto_Supremo_027-_2015_-_SA.pdf](https://image.slidesharecdn.com/123y4derechomedico-210512181214/85/El-derecho-medico-25-320.jpg)
![a. Cuando se trate de pruebas riesgosas, intervenciones quirúrgicas, anticoncepción quirúrgica o procedimientos que
puedan afectar la integridad de la persona.
b. Cuando se trate de exploración, tratamiento o exhibición de imágenes con fines docentes.
c. Cuando la persona vaya a ser incluida en un estudio de investigación científica.
d. Cuando la persona reciba la aplicación de productos o procedimientos en investigación, según la
legislación especial de la materia y la Declaración de Helsinki y el marco legal vigente sobre la materia.
e. Cuando el paciente haya tomado la decisión de negarse a recibir o continuar un tratamiento, de acuerdo a lo
establecido en el artículo 17 del presente Reglamento.
f. Cuando el paciente reciba cuidados paliativos.
El consentimiento escrito deberá ejecutarse de forma obligatoria en las siguientes situaciones:
Zárate E. Los Derechos De Los Pacientes Y El Consentimiento Informado En Los Perú. Rev Semest la Fac Med Humana- UNSAAC [Internet]. 2003;(23):4–10. Available
from: http://sisbib.unmsm.edu.pe/bvrevistas/situa/2004_n23/enPDF/a03.pdf](https://image.slidesharecdn.com/123y4derechomedico-210512181214/85/El-derecho-medico-26-320.jpg)
![En caso de:
Menores de edad o de personas
cuyas condiciones particulares le
impidan ejercer este derecho por sí
mismos, se realiza conforme a lo
señalado en el artículo 5 del
presente Reglamento.
No se requiere del consentimiento
informado frente a situaciones de
emergencia, de riesgo debidamente
comprobado para la salud de
terceros, o de grave riesgo para la
salud pública.
Artículo 5.- Representación de la persona usuaria de los servicios de salud
En caso que el titular del derecho delegue su representación o no se
encuentre en capacidad de poder manifestar su voluntad, estos derechos
podrán ser ejercidos por su representante.
En que casos no procede el CI
1. Renuncia expresa del paciente.- en este caso
debe existir algún familiar o sustituto legal
dispuesto a asumir la responsabilidad de las
decisiones.
2. Tratamientos exigidos por la ley.
ejemplo:
vacunaciones nacionales como parte de una
política sectorial o en caso de epidemias o
desastres naturales.
3. Posibilidad de corregir una alteración
inesperada en el seno de una intervención
quirúrgica inesperada.
4. Situaciones de emergencia en salud, en las
cuales el profesional se obliga a actuar con
tiempos cortos.
Congreso de la República. Ley 29414 - Ley que establece los derechos de las personas usuarias de los servicios de salud. Congr la República [Internet].
2019;559146–52. Available from: https://cdn.www.gob.pe/uploads/document/file/1129495/Decreto_Supremo_027-_2015_-_SA.pdf](https://image.slidesharecdn.com/123y4derechomedico-210512181214/85/El-derecho-medico-27-320.jpg)
![Argumentos que han sido usados en
contra del CI
1. El paciente no puede comprender
adecuadamente la información.
2. Los enfermos no desean ser informados
de malas noticias.
3. La información suele asustar
desproporcionadamente al paciente y
puede inducirle a rechazar intervenciones
que solo con llevan un riesgo mínimo.
4. El mismo médico rara vez conoce los
datos con la
precisión y la certeza que requieren los
pacientes.
Zárate E. Los Derechos De Los Pacientes Y El Consentimiento Informado En Los Perú. Rev Semest la Fac Med Humana- UNSAAC [Internet]. 2003;(23):4–10. Available
from: http://sisbib.unmsm.edu.pe/bvrevistas/situa/2004_n23/enPDF/a03.pdf](https://image.slidesharecdn.com/123y4derechomedico-210512181214/85/El-derecho-medico-28-320.jpg)













