La epidemiología psiquiátrica estudia la distribución y determinantes de los trastornos mentales en poblaciones. Los trastornos mentales constituyen un problema de salud pública masivo y en aumento, representando entre el 13-22% de la carga global de enfermedad. Más de 150 millones de personas sufren depresión y 125 millones trastornos por consumo de alcohol a nivel mundial. En América Latina al menos el 25% de las personas sufre un trastorno mental a lo largo de su vida. En Chile una de cada tres personas sufre















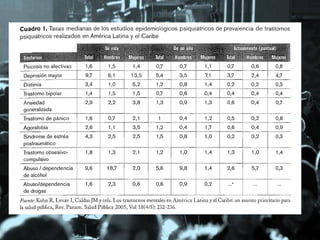




![Una de cada 3 personas
sufre problemas de salud
mental alguna vez en su
vida
Una de cada cinco ha tenido un desorden en
los últimos seis meses, principalmente trastornos
ansiosos y depresivos
VICENTE P, Benjamín et al. Estudio chileno de prevalencia de patología psiquiátrica (DSM-III-R/CIDI) (ECPP). Rev.
méd. Chile [online]. 2002, vol.130, n.5 [citado 2012-08-18], pp. 527-536.](https://image.slidesharecdn.com/epidemiologiapsiquiatrica-2013-131021073827-phpapp01/85/Epidemiologia-psiquiatrica-2013-23-320.jpg)
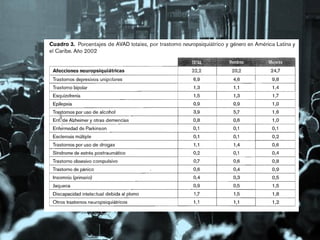
![Salud mental infanto-juvenil en Chile y brechas
de atención sanitarias
• Más de un tercio de la población infanto juvenil en Chile
presenta algún trastorno psiquiátrico en un período de 12
meses (38,3%).
• En general, la presencia de patología se asocia a la disfunción
familiar, al antecedente de psicopatología en la familia y no
vivir con ambos padres, y la comorbilidad es un hallazgo en
más de 25% de los casos.
• La mayoría de los niños y adolescentes con diagnóstico no
reciben atención y hay una brecha asistencial de 66,6% para
cualquier tipo de trastorno que sube al 85% cuando se
considera sólo el sistema sanitario formal.
VICENTE, Benjamín et al. Salud mental infanto-juvenil en Chile y brechas de atención sanitarias. Rev. méd. Chile [online]. 2012,
vol.140, n.4 [citado 2012-08-19], pp. 447-457 . Disponible en: <http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S003498872012000400005&lng=es&nrm=iso>. ISSN 0034-9887. doi: 10.4067/S0034-98872012000400005.](https://image.slidesharecdn.com/epidemiologiapsiquiatrica-2013-131021073827-phpapp01/85/Epidemiologia-psiquiatrica-2013-24-320.jpg)
