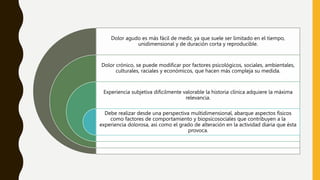
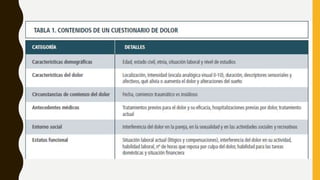
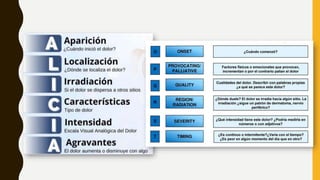
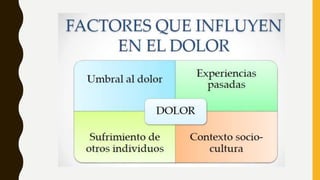
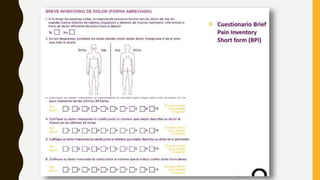
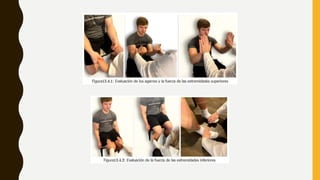
La evaluación del dolor requiere una perspectiva multidimensional que incluya factores físicos, conductuales y biopsicosociales. Se utilizan cuestionarios, escalas como la EVN y EFV, y exámenes físicos y neurológicos para medir la intensidad del dolor y su impacto. Un tratamiento efectivo depende de una valoración correcta de todos los aspectos de la experiencia dolorosa del paciente.