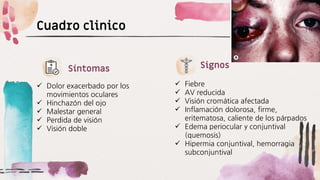
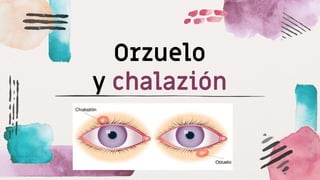
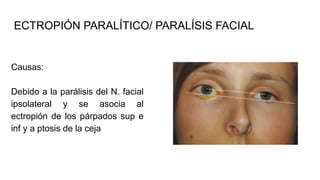
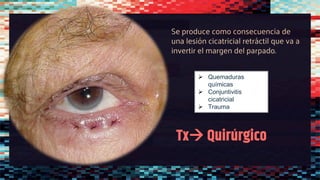
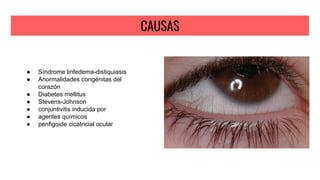
Este documento describe diferentes afecciones palpebrales y orbitarias como la ptosis palpebral, celulitis preseptal y orbitaria, orzuelo y chalazión. Incluye definiciones, causas, síntomas y tratamiento de cada una. Explica qué es la ptosis palpebral, sus diferentes tipos según la causa, y cómo evaluarla y tratarla. También describe la celulitis preseptal, sus factores de riesgo y tratamiento con antibióticos. Finalmente, define el orzuelo, chalazión, sus sínt