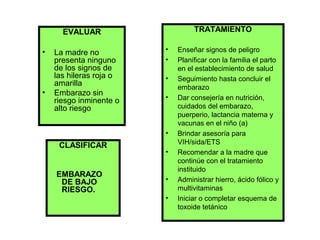
Este documento describe la importancia de realizar una historia clínica prenatal completa para identificar factores de riesgo durante el embarazo que puedan afectar la salud de la madre y el feto. La historia clínica prenatal debe incluir preguntas sobre la edad de la madre, fecha de la última menstruación, controles prenatales previos, partos anteriores, enfermedades, uso de medicamentos, síntomas como hemorragias o flujos vaginales, y hábitos como fumar o consumir alcohol o drogas. Identificar los riesgos permit