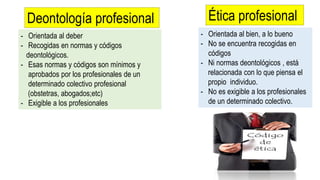
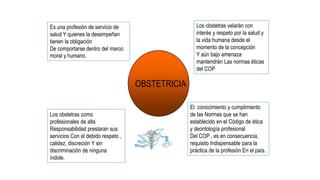
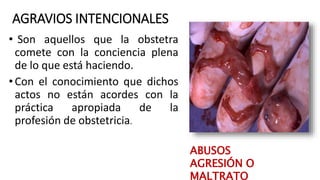
Este documento discute la iatrogenia en obstetricia y sus implicancias legales. Brevemente describe cómo la iatrogenia se ha conocido desde la antigüedad y aún sigue siendo una causa importante de muerte. Explica los diferentes tipos de iatrogenia clínica, social y cultural y sus causas como errores médicos y negligencia. Finalmente, enfatiza la importancia de conocer los aspectos legales en obstetricia para proteger los derechos de los pacientes y prevenir demandas, así como la necesidad de practicar con deontología.