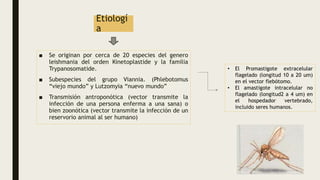
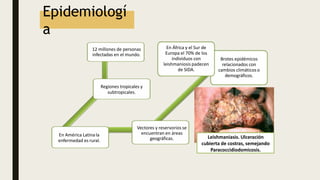
La leishmaniasis es causada por un parásito protozoo del género Leishmania que daña principalmente el sistema retículoendotelial. Se transmite a los humanos por la picadura de flebótomos hembra infectados. Presenta diversos síndromes clínicos como la leishmaniosis visceral, cutánea y mucosa, dependiendo de la especie de Leishmania y la región afectada.