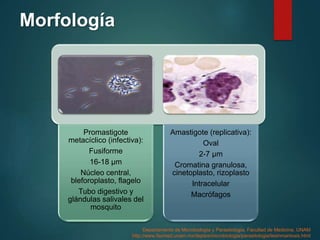
Este documento resume la leishmaniasis, una enfermedad parasitaria causada por el protozoo Leishmania y transmitida por la picadura de flebotomos infectados. Describe las tres formas clínicas principales (cutánea, mucocutánea y visceral), sus síntomas, especies causantes, epidemiología, diagnóstico, tratamiento y prevención. La leishmaniasis afecta a 88 países y pone en riesgo a 310 millones de personas.