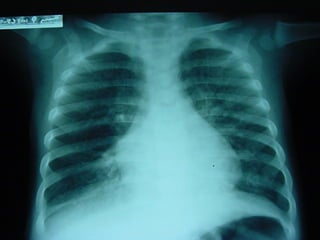
El documento proporciona información sobre la neumonía, incluyendo su definición, clasificación, epidemiología, etiología, síntomas, signos, tratamiento y complicaciones. Describe los patrones de neumonía adquirida en la comunidad y en el hospital, así como los factores de riesgo y los microorganismos más frecuentes. Explica los criterios para el tratamiento empírico inicial dependiendo de la gravedad de la neumonía y la presencia de factores de riesgo.