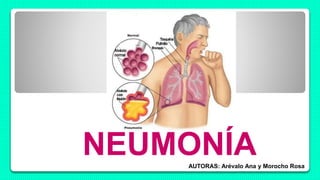
El documento describe la neumonía, incluyendo su definición, tipos, factores de riesgo, causas, patogenia, manifestaciones clínicas, diagnóstico, tratamiento y prevención. También discute la neumonía intrahospitalaria, su etiología, patogenia y mecanismos de producción.