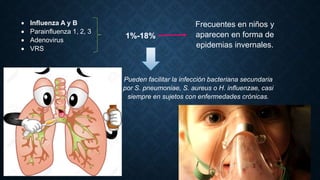
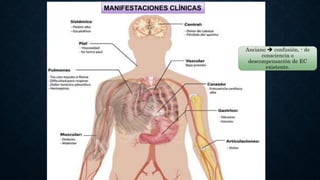
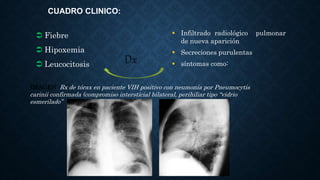
La neumonía es una inflamación del pulmón causada principalmente por bacterias, virus, hongos y parásitos. Es responsable de muchas muertes, especialmente entre niños menores de 5 años. Los síntomas incluyen fiebre, tos y dificultad para respirar. La neumonía adquirida en la comunidad suele tratarse de forma ambulatoria con antibióticos, mientras que la neumonía adquirida en el hospital o asociada a ventilación mecánica a menudo requiere hospitalización e incluso cuid