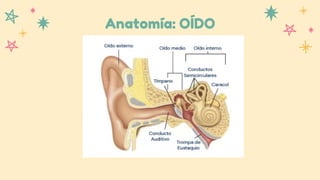
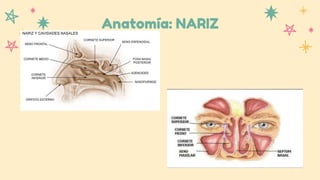
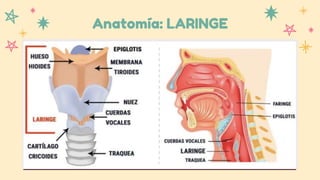
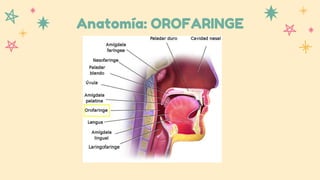
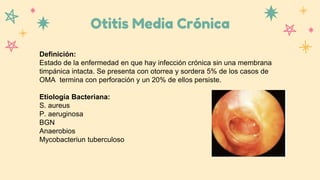
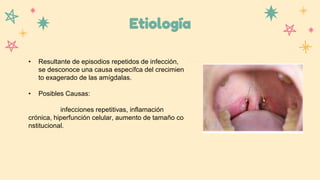
Este documento resume información sobre la anatomía y patología del oído, nariz y laringe. Describe la sinusitis, sus causas, síntomas y tratamiento. También cubre tres tipos de otitis: aguda, con efusión y crónica. Explica su etiología, fisiopatología, manifestaciones clínicas y opciones de tratamiento como antibióticos y cirugía.