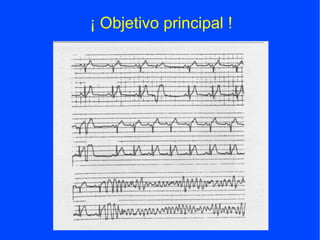
Este documento resume las principales características y objetivos de una Unidad de Dolor Torácico (UDT). El dolor torácico representa un gran problema de salud pública y la UDT ayuda a mejorar los resultados de los pacientes a través de una evaluación rápida y estratificación de riesgo para identificar con prontitud casos graves como infartos agudos de miocardio. La UDT utiliza protocolos estandarizados con personal entrenado para realizar evaluaciones iniciales, pruebas complementarias, y determinar el tratamiento más adecu