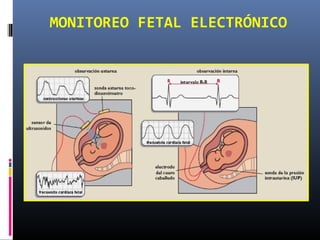
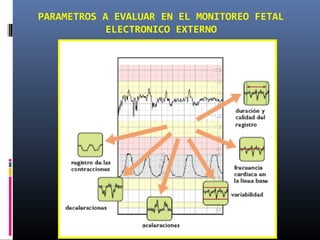
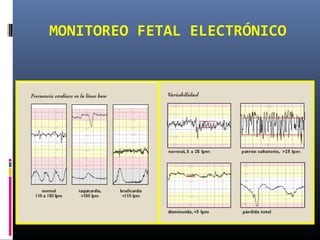
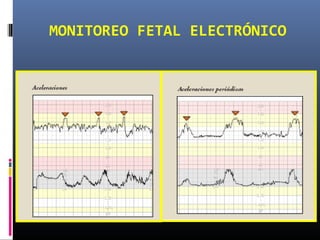
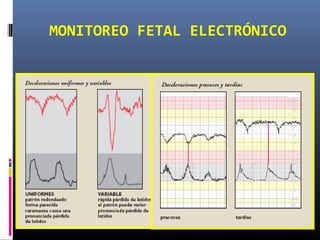
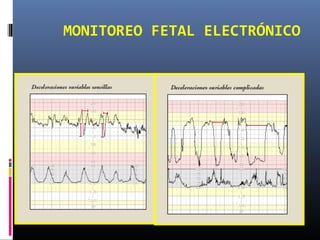
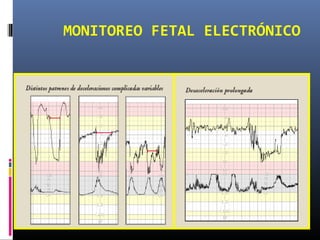
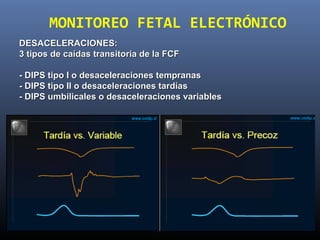
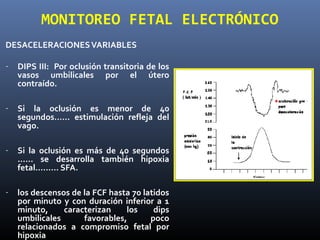
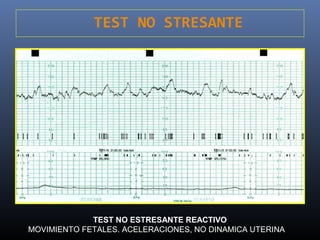
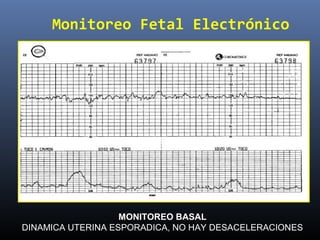
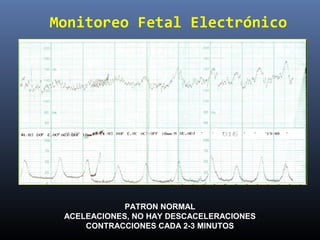
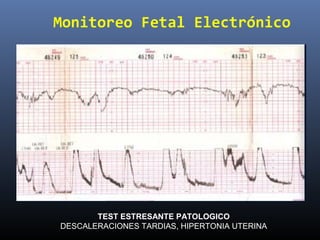
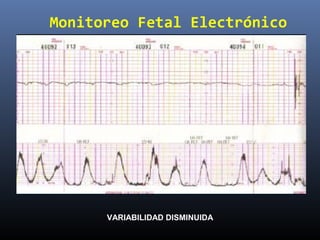
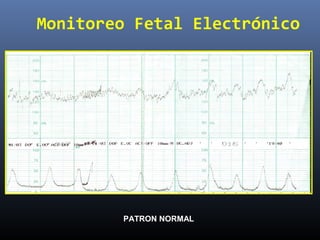
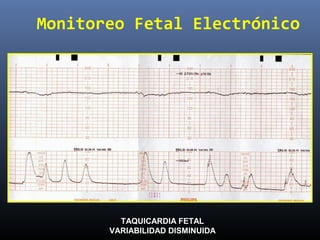
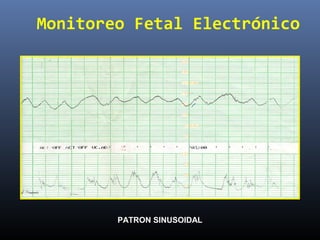
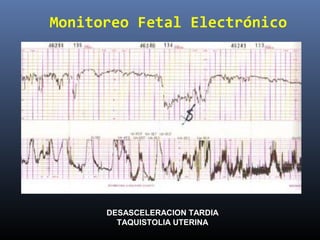
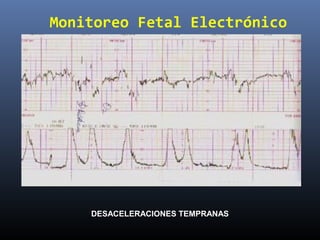
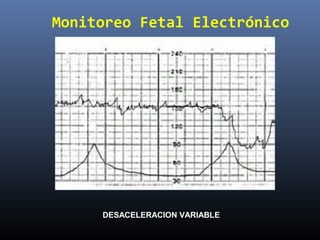
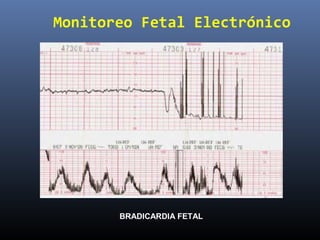
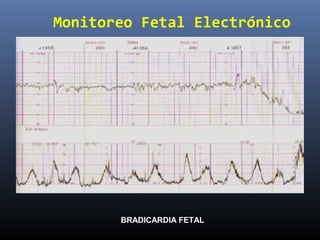
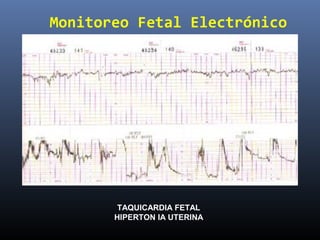
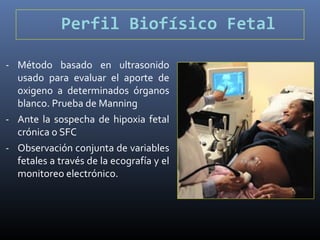
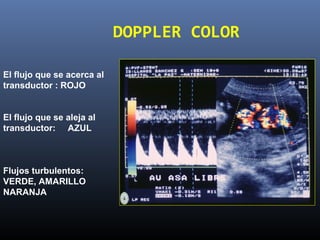
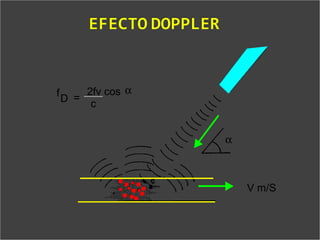
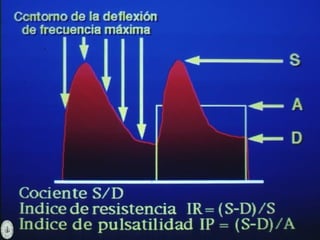
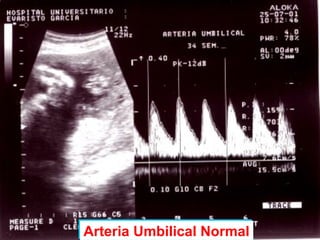
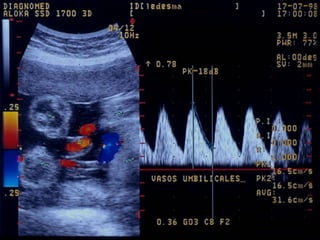
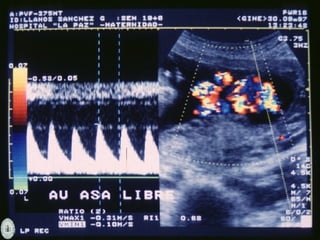
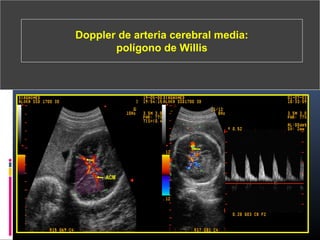
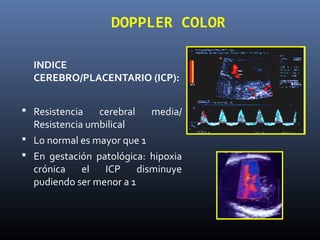
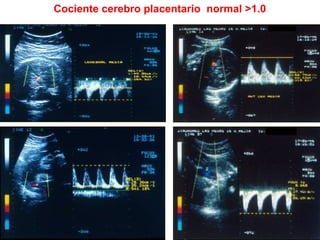
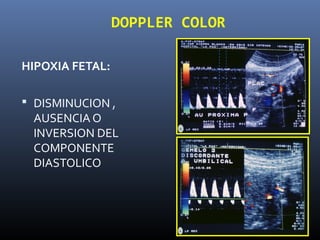
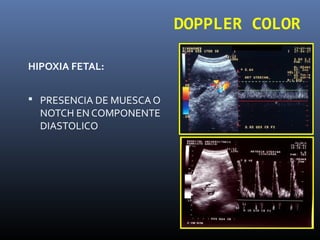
Este documento resume diferentes pruebas de bienestar fetal como el monitoreo de movimientos fetales, pruebas bioquímicas como el dosaje de alfa feto proteína y estriol materno, monitoreo fetal electrónico que incluye pruebas no estresantes y estresantes, y describe los parámetros evaluados en cada prueba como frecuencia cardiaca fetal, aceleraciones y desaceleraciones. El documento provee detalles sobre la interpretación de los resultados de estas pruebas para evaluar el estado de salud del feto.