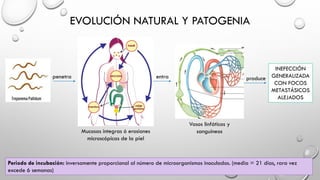
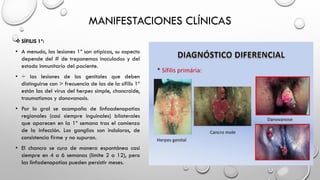
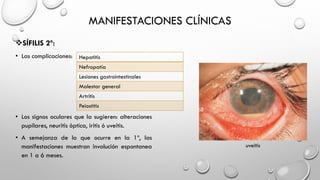
El documento resume las características clínicas y el diagnóstico de la sífilis. Se transmite principalmente por contacto sexual y puede causar lesiones en la piel y mucosas. El diagnóstico incluye pruebas serológicas como VDRL y FTA-ABS. El tratamiento depende de la etapa clínica y generalmente consiste en penicilina, aunque existen alternativas para personas alérgicas.















![DIAGNÓSTICO
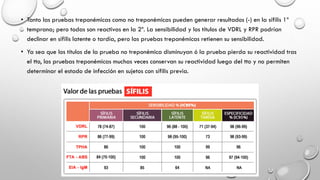
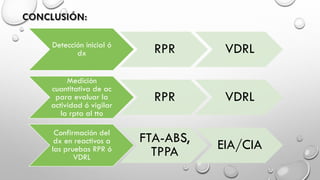
PRUEBAS SEROLÓGICAS: Se dividen en pruebas de tamizaje (no treponémicas) y pruebas de confirmación
(treponémicas). Ambas son (+) en personas que presentan cualquier infección causada por treponemas (pian, pinta y
sífilis endémica).
Pruebas de tamizaje:
• A partir de la 4 semana de infección
• La prueba más usada para identificar sífilis por medio de ac no treponémicos RPR (reagina plasmática rápida)
(método de elección para el dx serológico rápido em el entorno clínico) y el VDRL (que sigue siendo la norma para el
estudio de LCR), que cuantifican la [ ] de Ig G y M contra un complejo antigénicode cardiolipina-lecitina y colesterol.
• Debido a que este antígeno no es específico para el T. pallidum estas pruebas se denominan “Pruebas No
Treponémicas”. Su principal ventaja es su bajo costo y que no requirieren instrumental sofisticado de laboratorio. Por su
posibilidad de titulación, permiten hacer seguimiento de la respuesta al tratamiento.
• El resultado de estas pruebas puede ser:
o Reactivo: Se detectan anticuerpos contra el VDRL.
o No Reactivo: No se detectan anticuerpos contra el VDRL.](https://image.slidesharecdn.com/sifilis-180311180453/85/Sifilis-20-320.jpg)