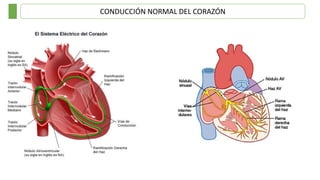
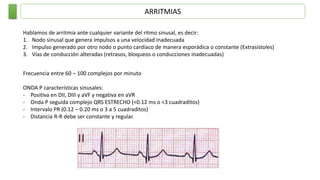
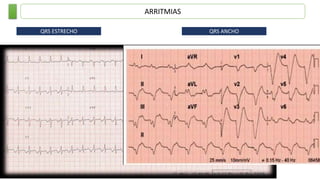
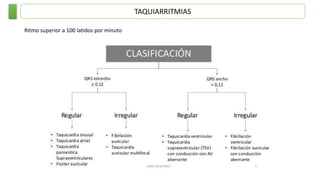
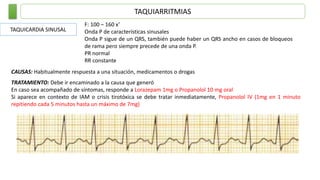
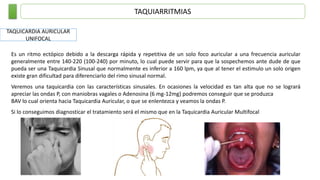
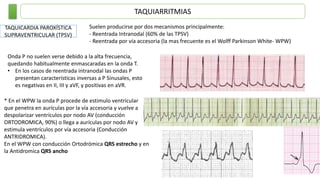
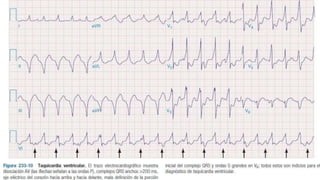
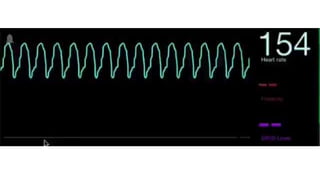
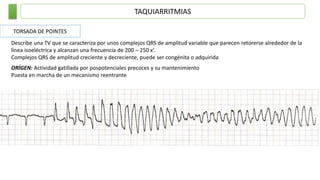
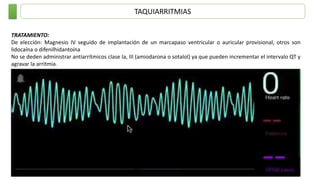
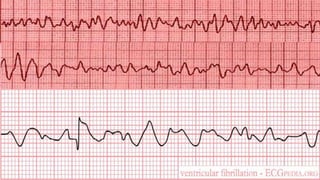
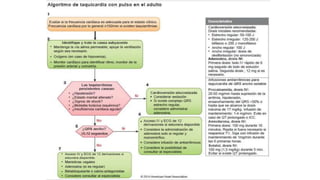
Este documento resume las principales taquiarritmias, incluyendo taquicardia sinusal, taquicardia auricular unifocal y multifocal, taquicardia paroxística supraventricular, fibrilación auricular, flutter auricular, taquicardia ventricular, torsada de pointes y fibrilación ventricular. Describe las características del electrocardiograma, causas y tratamiento de cada una.