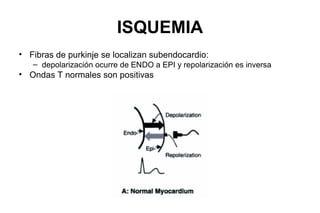
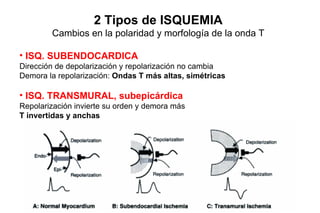
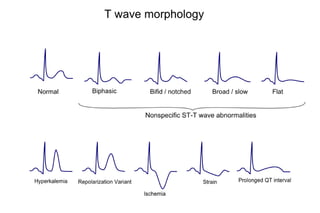
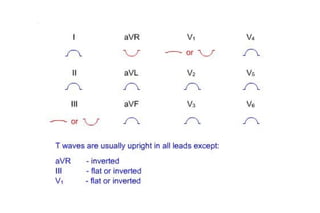
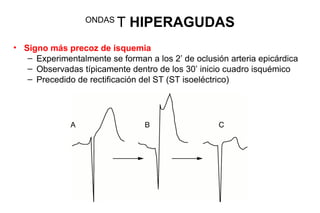
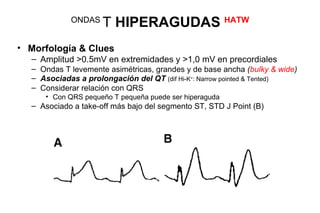
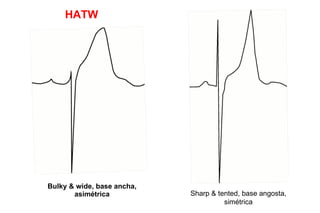
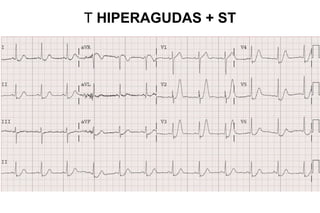
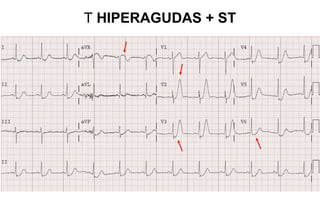
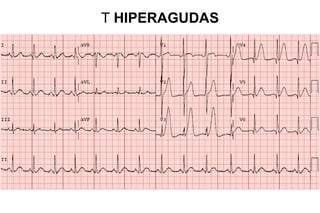
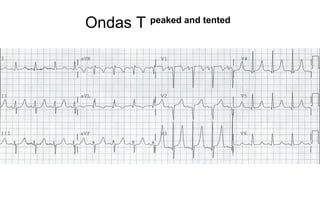
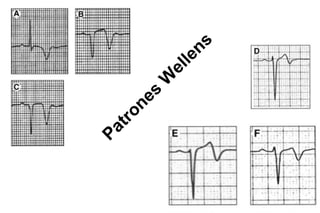
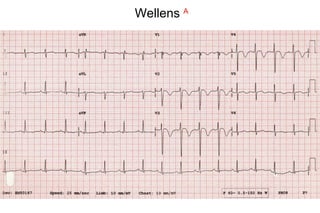
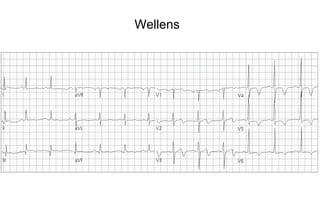
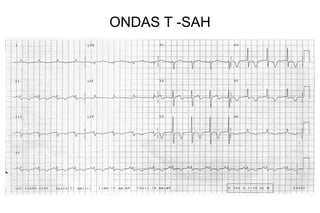
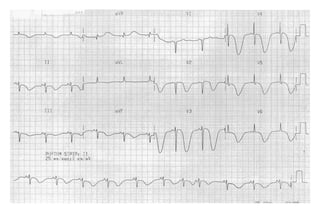
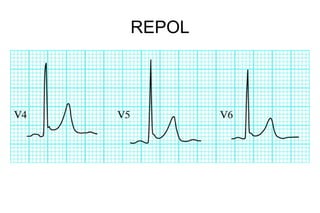
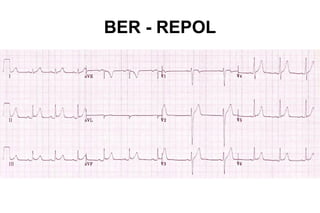
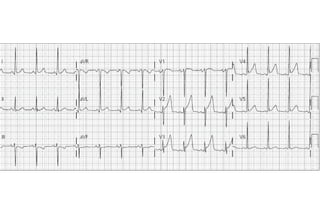
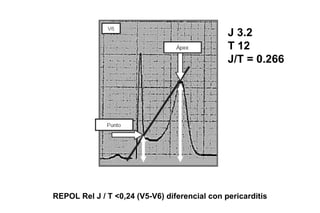
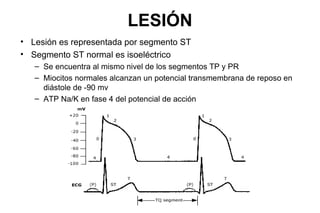
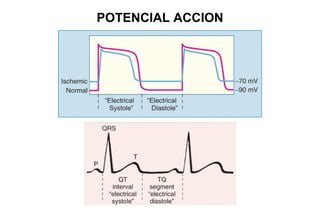
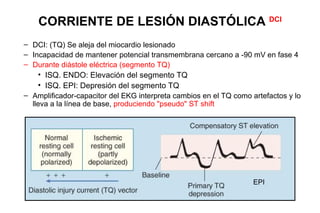
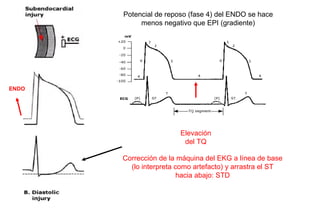
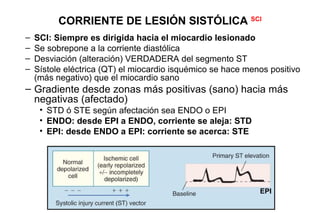
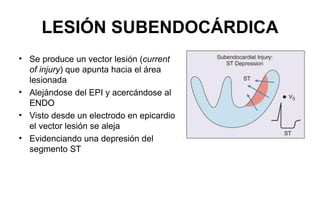
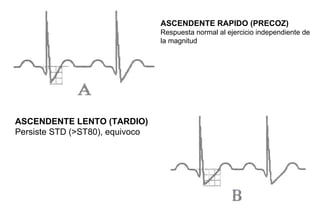
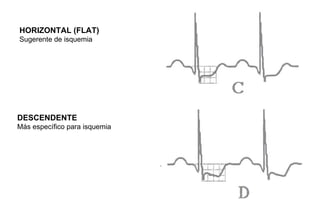
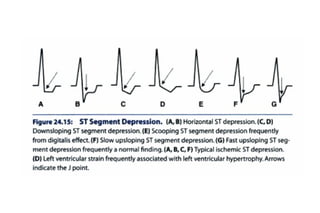
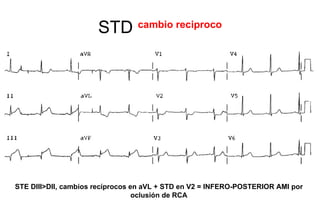
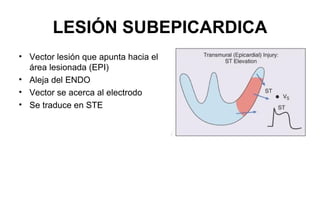
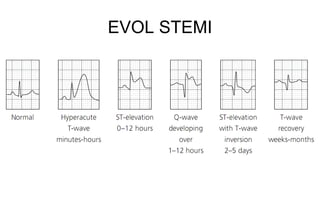
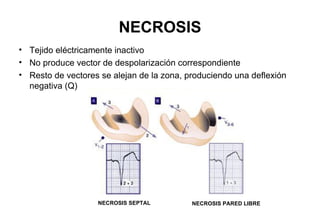
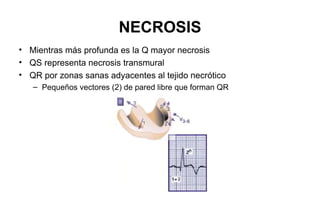
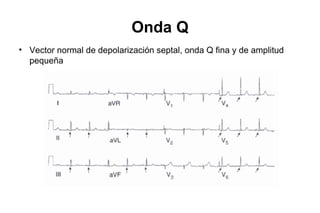
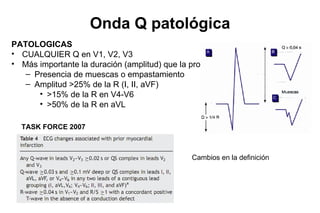
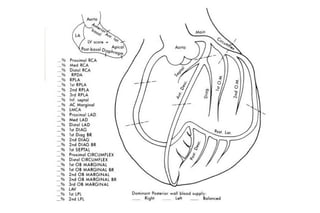
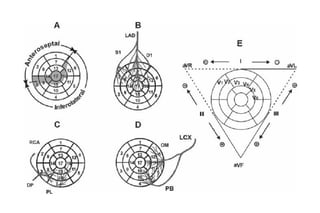
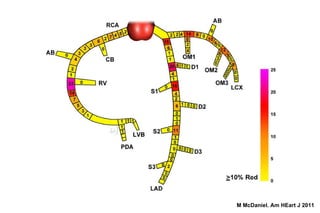
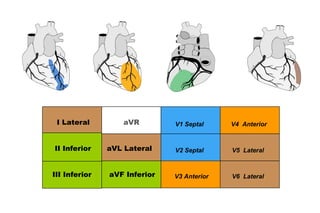
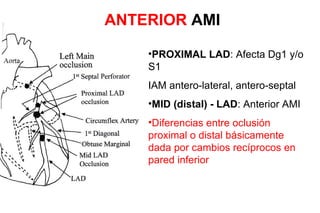
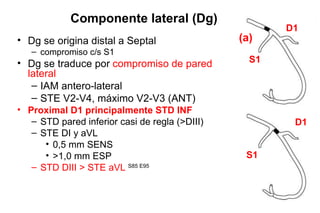
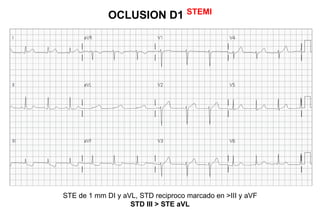
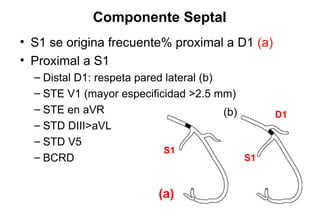
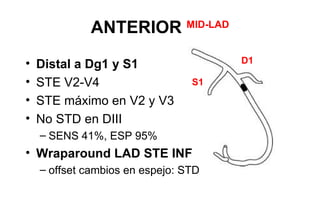
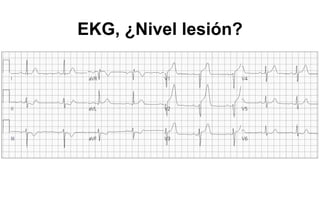
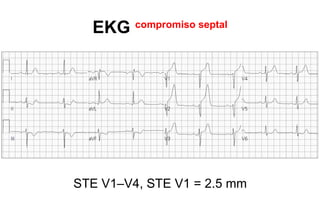
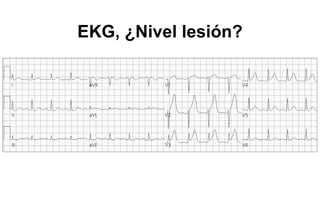
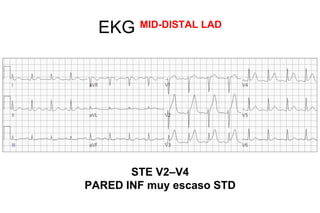
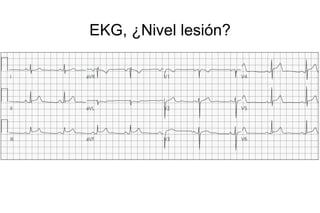
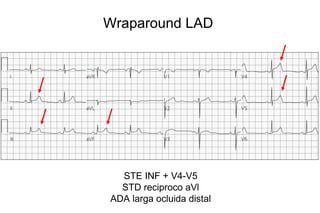
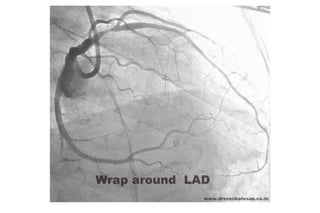
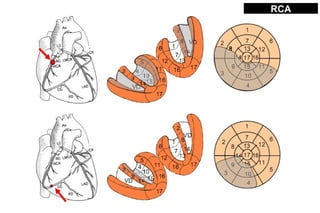
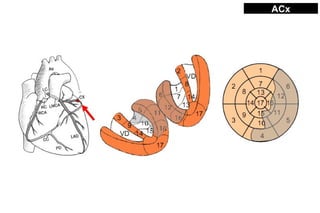
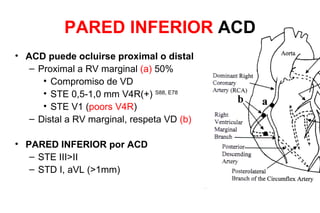
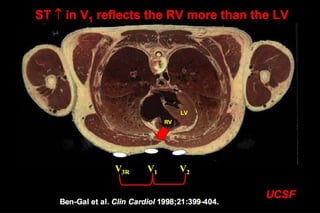
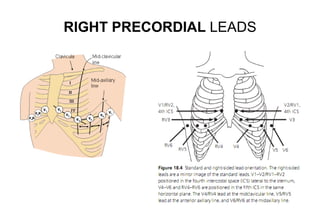
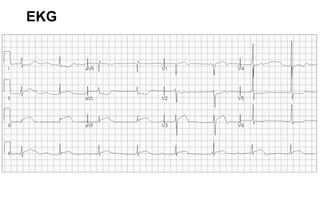
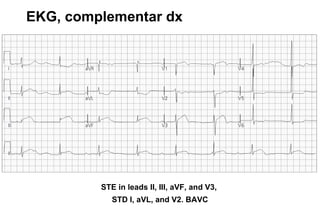
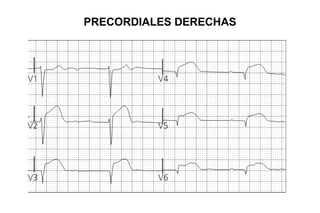
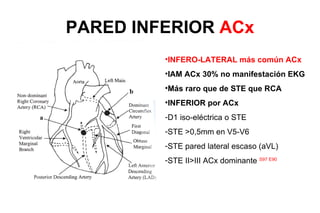
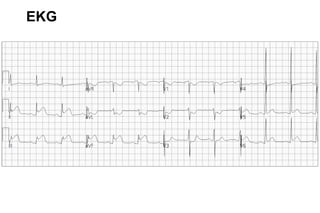
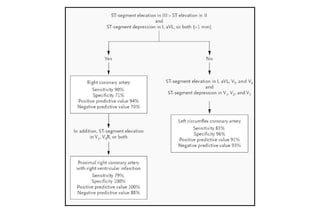
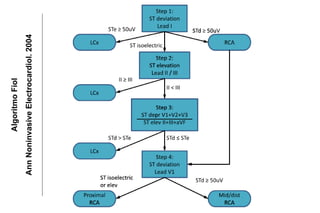
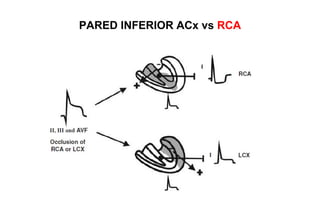
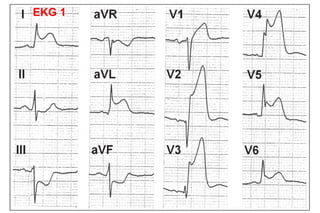
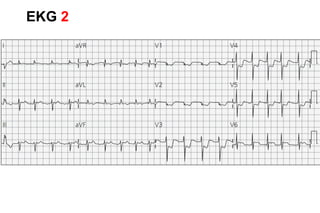
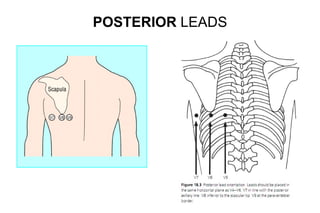
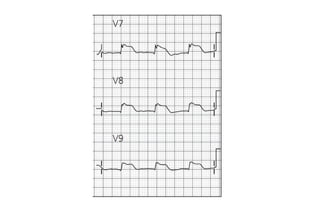
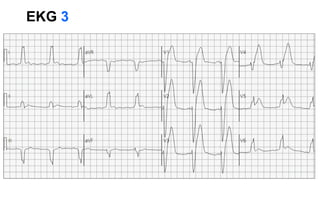
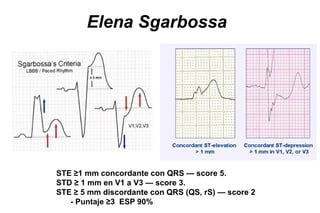
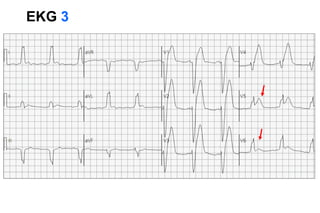
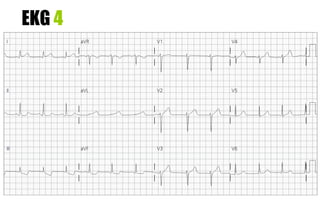
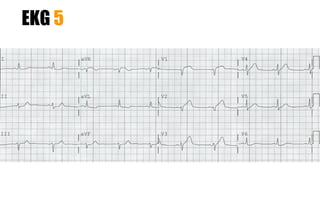
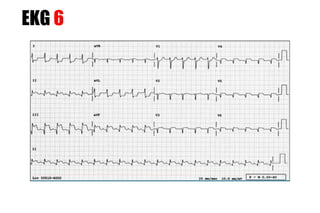
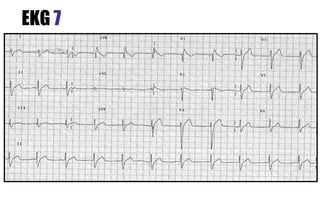
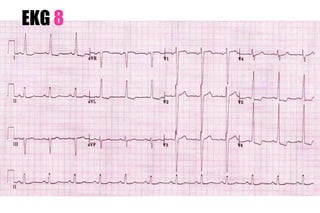
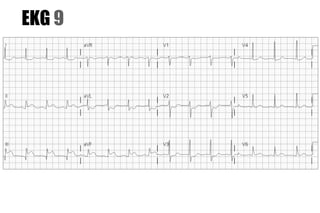
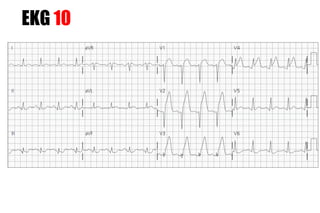
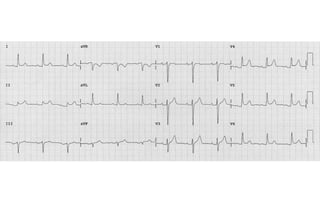
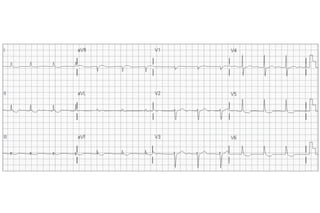
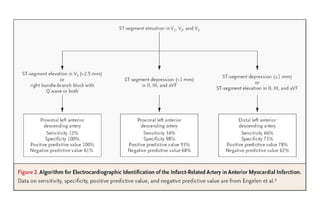
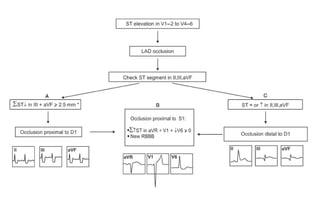
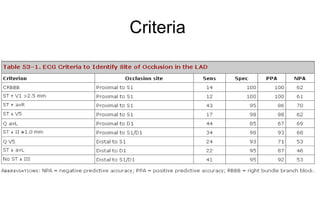
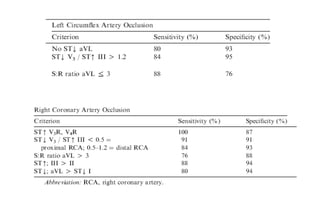
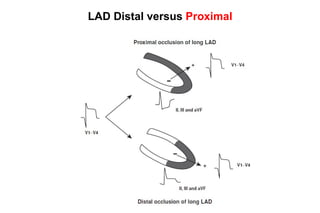
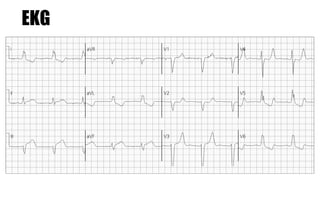
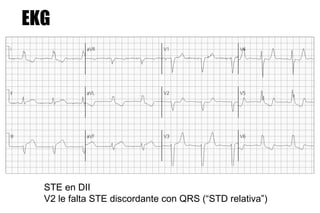
El documento presenta un curso sobre electrocardiogramas (EKG) enfocado en el infarto agudo de miocardio (IAM) y la isquemia, describiendo conceptos como isquemia, lesión y necrosis, así como características electrocardiográficas asociadas. Se detallan los cambios en las ondas T y el segmento ST, y se analizan patrones específicos como los de Wellens, además de las localizaciones de los diferentes tipos de infarto. Por último, se discute la importancia de la interpretación adecuada del EKG para el diagnóstico de IAM, incluyendo criterios de lesión subendocárdica y subepicárdica.