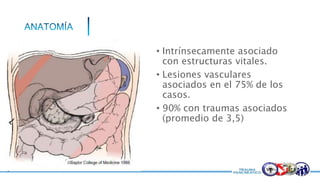
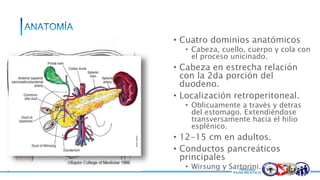
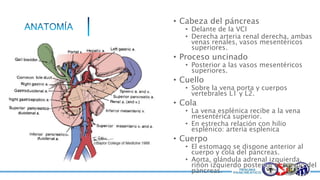
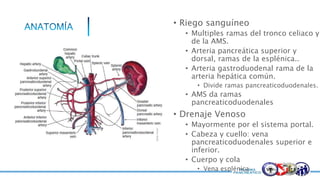
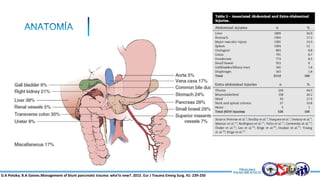
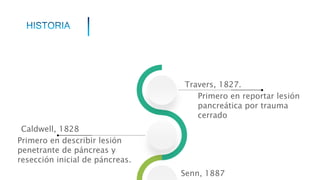
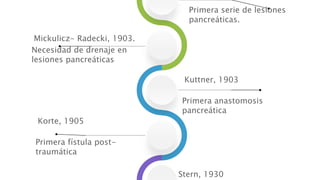
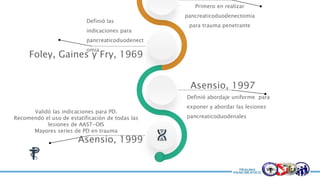
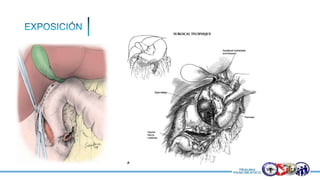
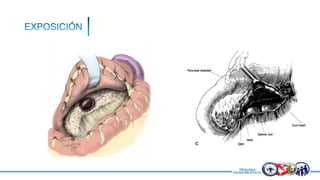
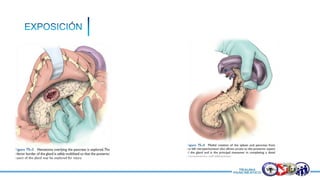
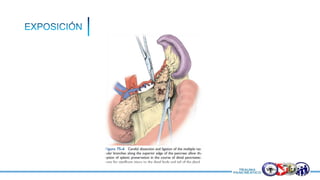
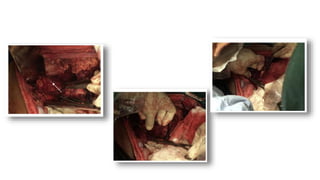
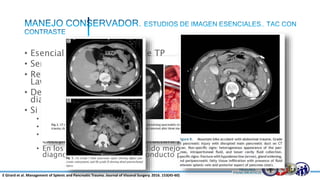
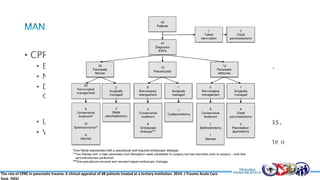
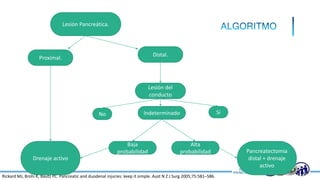
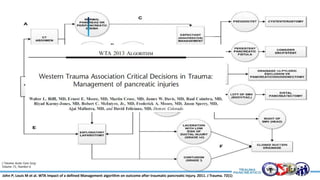
Este documento resume la historia del tratamiento del trauma pancreático y proporciona detalles sobre la anatomía del páncreas, su riego sanguíneo, lesiones asociadas, diagnóstico y manejo. Resalta que el manejo del trauma pancreático puede ser extremadamente complejo con alta morbilidad y mortalidad. La integridad del conducto pancreático es clave para el manejo, y la decisión quirúrgica debe guiarse por el estado del conducto.