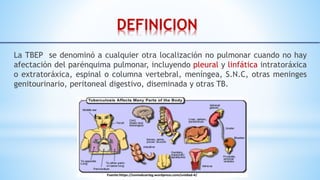
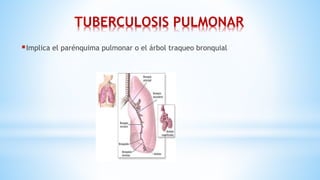
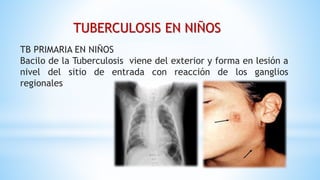
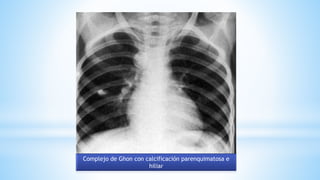
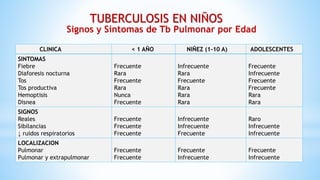
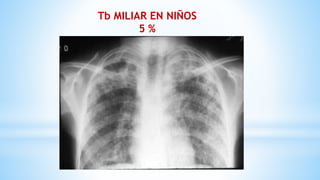
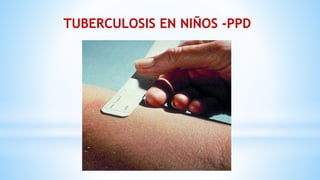
La tuberculosis (TB) es una enfermedad infecciosa crónica y prevenible, causada por el Mycobacterium tuberculosis, que afecta principalmente a poblaciones vulnerables. En niños, la TB puede presentarse de forma diferente a los adultos, siendo más difícil de diagnosticar y con una mayor probabilidad de progresar a la enfermedad. La epidemia de TB es grave en países de bajos y medianos ingresos, con una alta tasa de mortalidad y una incidencia significativa en la población infantil, lo que resalta la necesidad de controlar y tratar adecuadamente la enfermedad.