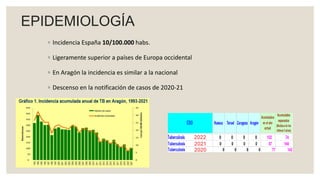
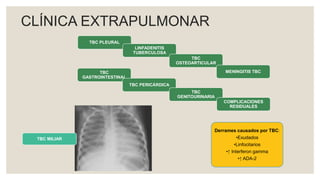
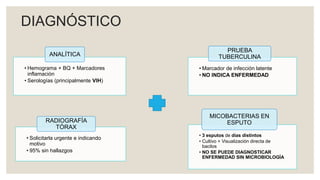
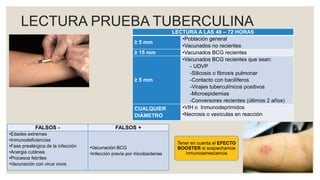
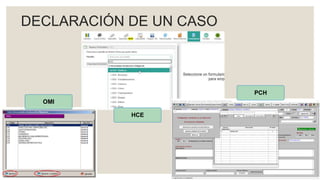
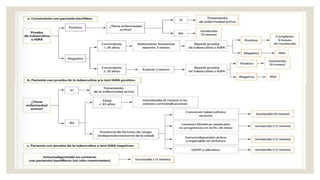
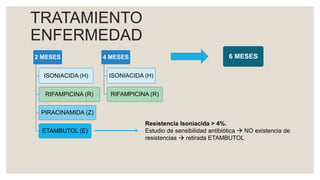
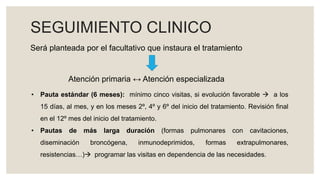
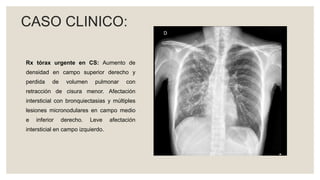
Este documento proporciona información sobre la tuberculosis (TBC). Resume que la TBC es una enfermedad infecciosa causada por micobacterias que afecta principalmente los pulmones. Explica aspectos epidemiológicos, vías de transmisión, manifestaciones clínicas, diagnóstico, tratamiento y medidas de prevención. Proporciona detalles sobre el manejo de casos y contactos, incluidos criterios para derivación hospitalaria y seguimiento. Finalmente, presenta un caso clínico para ilustrar el enfoque diagnóstico