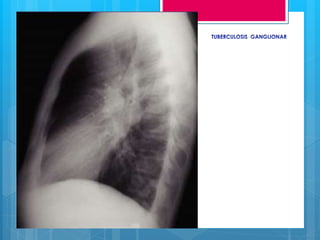
Este documento define la tuberculosis, describe su epidemiología y factores de riesgo, y explica su etiología, fisiopatogenia, manifestaciones clínicas, diagnóstico y tratamiento. La tuberculosis es una enfermedad infecciosa causada principalmente por Mycobacterium tuberculosis. Afecta a una de cada tres personas en el mundo y se transmite por vía aérea. Su diagnóstico incluye exámenes bacteriológicos, radiografías de tórax y pruebas cutáneas. Su tratamiento consiste en una asociación de