Nervio optico y su patología
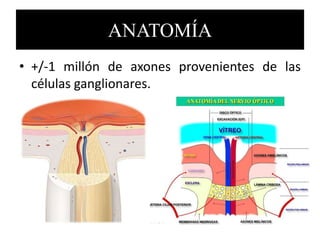
- 1. ANATOMÍA • +/-1 millón de axones provenientes de las células ganglionares.
- 2. ANATOMÍA • Mide alrededor de 50mm de diámetro.
- 3. ANATOMÍA • Esta envuelto por las membranas meníngeas en algunas partes de su trayecto.
- 4. EXAMEN DEL NERVIO ÓPTICO • Oftalmoscopia directa. • Campos visuales • Reflejos pupilares Subjetivas
- 5. EXAMEN DEL NERVIO ÓPTICO • Imagenología. • Electrorretinografía. • Potenciales evocados. Apoyo
- 6. PAPILA ÓPTICA NORMAL • 1-De ella emergen los vasos retinianos y se dividen en ramas superior e inferior y se dicotómizan. • 2-Bordes de la papila bien definidos. • 3-La coloración del nervio varía un poco.
- 8. PSEUDOPAPILEDEMA Las causas son: 1-Mielinización de fibras ópticas. 2-Hipermetropía. 3-Desviación de la papila. 4-Gliosis de la papila (papila de Bergmeister). 5-Drüsen del nervio óptico. 6-Creciente miópica. 7-Coloboma del nervio óptico.
- 9. PSEUDOPAPILEDEMA Mielinización de fibras ópticas • Mielina que se acompaña con los axones hasta dentro del ojo. • Papila con partes blanco nacarado y perdida de su conformación redonda con extensiones radiadas o estelares. • Es normal, no progresiva, uni o bilateral y la vista es normal.
- 10. PSEUDOPAPILEDEMA • Defecto refractivo en donde el ojo es mas pequeño de lo normal y generalmente la papila no se exceptúa. • Siempre recibe información de casi 1 millón de axones por lo que hay aglomeración ganglionar causando la impresión de papiledema. • La mayoría de veces bilateral y no progresiva. Hipermetropía
- 11. PSEUDOPAPILEDEMA • El nervio entra sesgado al globo ocular. • La papila aparece de lado. • Excavación visualizada como más lejana y borde cercano al observador parece aun más cercano lo que genera la confusión. • Más frecuente en personas con gran astigmatismo y representa exclusivamente variante anatómica. • Visión normal con aspecto no progresivo. Desviación de la papila Papila inclinada (oblicua)
- 12. PSEUDOPAPILEDEMA • Se debe a restos de la tunica vascular que emerge de la papila en la etapa embrionaria que ocasionalmente se descubren como sobrantes gliales. • Aspecto de membranas avasculares +/- blancas. • Bordes de la papila bien definidos ocasionalmente obscurecidos en algunas partes por estos restos. • Generalmente unilateral y no progresiva. Gliosis de la papila
- 13. PSEUDOPAPILEDEMA • Formaciones coloidales interfibrilares amarillentas +/- redondeadas. • En adolescentes pueden producir abultamiento de fibras y dar aspecto de bordes borrosos. • Tienden a hacerse mas grandes con el crecimiento y aparecer sobre la papila como formaciones amarillorrefrigentes que obscurecen el borde. • Visión normal. Drüsen del nervio óptico
- 14. PSEUDOPAPILEDEMA • Elongación en el borde temporal de la papila, blanquecina y algunos vasos y usualmente con deposito de pigmento en el borde limítrofe. • Hay traslucidez de la esclera por atrofia pigmentaria y coroidea subyacente. • Papila se confunde con la esclera. • Diferenciación: Borde nasal definido. Creciente miópica
- 15. PSEUDOPAPILEDEMA • Cierre incompleto de la papila. • Parecido a las crecientes miópicas. • Diferenciación: Es inferior, y se prolonga hasta la periferia retiniana. • Se puede distinguir como un escotoma en los CP. • Casi siempre unilateral y no progresivo. Coloboma del nervio óptico
- 17. PAPILEDEMA • ↑ de la presión intracraneal, que a su vez produce congestión capilar con estasis venosa y edema intracelular glial. Inicio
- 18. • Perdida de la relación arteria vena (venas más engrosadas de lo normal). • Excavación: primero se llena y después tiende a desaparecer. PAPILEDEMA
- 19. • Agudeza visual con frecuencia normal. • Conducción nerviosa no se afecta mayormente. • Visión obscura transitoria ocasionalmente. • Aumento variable del tamaño de la mancha ciega en CV. PAPILEDEMA
- 20. Elementos oftalmoscopicos sobresalientes: • ↑ del diámetro de la papila. • Bordes papilares borrosos e indefinidos. • Aspecto de hongo por elevación de la papila. • Enrojecimiento de la papila. • Congestión venosa y tortuosidad. • Arterias de aspecto normal. • Deflexión de los vasos papilares al ir sobre la retina. • Hemorragias peripapilares en flama. • Algunos exudados. PAPILEDEMA
- 21. • Causas mas frecuentes: • Tumores cerebrales (infratentoriales en especial). • Hipertensiones intracraneales benignas: pseudotumor cerebri, cistcercosis. • Trombosis venosas intracraneales. • Desordenes endocrinos: S. de Cushing y de Addison, medicamentos anticonceptivos. PAPILEDEMA
- 22. • Fármacos: tetraciclinas, ácido nalidíxico. • Abscesos cerebrales. • Hemorragias subaracnoideas, aneurismas. • Hematomas subdurales. • Hidrocefalias. • Meningitis. • Craneosinostosis. • Hipertensiones malignas, toxemias del embarazo. • Discrasias sanguíneas, anemias. PAPILEDEMA
- 23. NEURITIS ÓPTICA • Ocasionada por alteraciones inflamatorias, deslimielinizantes degenerativas. • Síntomas locales ocasionalmente precedidos por malestar general, fiebre y dolor ocular leve a los movimientos y a la presión.
- 24. • Formas de presentación: 1-Papilítis. 2-Neuritis retrobulbar. NEURITIS ÓPTICA
- 25. • Similar al papiledema. • Diferencias: Mayor grado de hemorragia y envainamientos vasculares y generalmente con menor grado de edema en la papilítis. • Notable perdida de la visión en la papilítis. NEURITIS ÓPTICA
- 27. • Prácticamente las mismas causas para las 2 formas. • Pueden ser uni o bilaterales. • Causa más frecuente en <50 años: Esclerosis múltiple. • Causa más frecuente en >60 años son los problemas isquémicos. • Otras causas monoculares: enfermedades vasculares, procesos inflamatorios vecinos y causas idiopáticas. NEURITIS ÓPTICA
- 28. • Bilaterales: Problemas tóxicos en especial inhalaciones intoxicaciones con alcohol metilico, plomo o quinina, discrasias sanguíneas, enfermedades desmielinizantes avanzadas o procesos infecciosos virales sistémicos. NEURITIS ÓPTICA
- 29. • Evolución: depende de la causa. • Tienden a ser autolimitadas con curso de 4-8 semanas. • Recuperación gradual. • Atrofia óptica completa en casos muy graves. NEURITIS ÓPTICANEURITIS ÓPTICA
- 30. Tratamiento • Medico: Encaminado a descubrir la causa. • Aplicación de esteroides con resultados poco claros. • En la practica se usan esteroides para limitar la inflamación y disminuir el proceso de reparación. NEURITIS ÓPTICA
- 31. ATROFIA ÓPTICA • Remplazo de los axones atrofiados de las células ganglionares del nervio óptico por tejido glial. • Alteración de la visión: Depende del área afectada. • Pueden alterarse los reflejos pupilares.
- 32. • Uni o bilateral según el desencadenante. • Esclerosis múltiple o los procesos isquémicos son la causa habitual. ATROFIA ÓPTICA
- 33. Completa: papila blanco nacarado y excavación ausente y tejido glial en su lugar. • Retina con vasculatura aelgazada y exangüe. • Visión ausente. • Pupila de Marcus Gunn si es unilateral. ATROFIA ÓPTICA
- 34. Otras causas: • Intoxicación alcohólica (alcohol metílico). • Neuromielitis óptica. • Atrofias congénitas. • Atrofias juveniles (atrofia de Leber). • Problemas vasculares crónicos. • Neuropatías isquémicas. ATROFIA ÓPTICA >60 años
- 35. Diagnóstico: • El dato oftalmoscopico mas característico es la palidez del nervio óptico. • Papila blanco nacarado, con bordes nítidos. • Ausencia de visión y reflejos. ATROFIA ÓPTICA
- 36. Ascendente: Atrofia por proceso inflamatorio en la papila, con causa inflamatoria o toxica. Descendente: bordes perfectamente nítidos, causa retro ocular secundaria a cualquier otro proceso. ATROFIA ÓPTICA
- 37. Diagnóstico diferencial: • Sin dificultades por las características singulares de la presentación. • Reto: Diagnóstico de las entidades que la ocasionan. ATROFIA ÓPTICA
- 38. DIAGNÓSTICO DIFERENCIAL PARA LAS ALTERACIONES DEL NERVIO ÓPTICO DATOS DE LA EXPLORACIÓN PAPILEDEMA PAPILITIS NEURITIS ÓPTICA RETROOCULAR OBSTRUCCIÓN VENOSA Color de la papila Rosada, hiperémica. Hiperémica. Normal, rosada. Muy hiperémica. Bordes de la papila Difusos. Difusos. Normales. Difusos. Sangre en retina No. No. No. Abundantes hemorragias. Agudeza visual Normal o episodios de visión mala Muy disminuida. Muy disminuida. Disminuida. Campos visuales Aumento, mancha ciega. Escotomas. Escotomas. Escotomas. Reflejos pupilares Normales. Defecto aferente. Defecto aferente. Normales.
