Clasificación y tratamiento de la diabetes mellitus
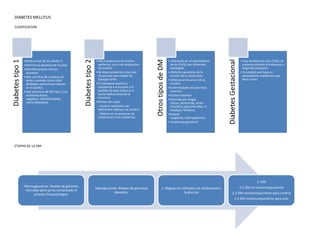
- 1. Diabetestipo1 •Destruccion de las celulas B •Deficiencia absoluta de insulina •Manifestaciones clinicas aparecen •Hay una firna de oresetacuib lenta, conocida como LADA (Diabetes autoinmune latente en el adulto) •Hay presencia de DM tipo 1 con autoanticuerpos negativos, identificandolas como idiopaticas Diabetestipo2 •Hay resistencia a la insulina periferica, con o sin produccion de insulina •Se deben presentar estas dos situaciones para hablar de hiperglucemia •El sobrepeso explica la resistencia a la insulina y la perdida de peso indica un a accion disfuncional de la hormona •Existen dos tipos: - Insulino resistente con deficiencia relativa a la insulina - Defecto en la secrecion de insulina con o sin resistencia OtrostiposdeDM • Alteracion en el metabolismo de los CHOS, por diferentes patologias. • Defectos geneticos de la funcion de la celula beta. •Defectos en la accion de la insulina •Enfermedades del pancreas exocrino •Endocrinopatias •Inducida por drogas (Vacor, pentamida, acido nicotinico, glucorticoides, H. tiroideas, fenitoina. •Rubola congenita, citomegalovirus • Sindromes geneticos DiabetesGestacional • Hay intolerancia a los CHOS, se presenta durante el embarazo o luego del postparto. • Es posible que haya un antecedente metabolico que llevo a esto. Normoglucemia: Niveles de glicemia normales pero ya ha comenzado el proceso fisiopatologico Hiperglucemia: Niveles de glucemia elevados. 1. Regulacion alterada y la intolerancia a la glucosa 2. DM 2.1 DM no insulinorequiriente 2.2 DM insulinorequiriente para control 2.3 DM insulinorequiriente para vivir DIABETES MELLITUS CLASIFICACION ETAPAS DE LA DM
- 2. Poliuria, polidipsia y perdida de peso + glucemias > 200 mg/dl Glucemia en ayunas > 126 mg/dl Glucemia > 200 mg/dl dos horas despues de una carga de glucosa en una prueba de tolerancia oral a la Glu. En una persona asintomatica, glucemias mayores de > 200 y 126 mg/dl hay diagnostico IMC > 27 kg/m u obesidad abdominal Familares de primer grado de consanguinidad con DM Procedencia rural o urbana Antecedentes obstetricos de DM o bebes macrosomicos > 4gm Menores de 50 años con enfermedad coronaria HTA Dislipidemia HDL <35 mg/dl y trigliceridos > 150 mg/dl DIAGNOSTICO DE DM PRUEBA DE TOLERACIA ORAL A LA GLUCOSA: Consiste en la medición de glucosa dos horas después de dar una carga de 75 gm de glucosa. Requisitos: - Ayuno de 8 a 14 horas - Evitar restricciones en la dieta durante 3 días sgtes al examen - Evitar cambios en la actividad física - Mantenerse en reposo y no fumar durante el examen - No posea una infección - Interrumpir el consumo de medicamentos que alteren valores de glicemia TAMIZAJE PARA DM - Glicemia en ayunas es tamizaje para personas asintomáticos - Prueba de oro para diagnóstico: Prueba de tolerancia oral de glucosa - Se debe practicar cada 3 años a personas> 45 años - Una vez al año que tengan algún factor de riesgo: Hiperglicemia intermedia Pacientes que tienen un alto riesgo de DM y de presentar un evento cardiovascular. Se diagnostica por medio de la prueba de tolerancia oral a la glucosa o una alteración en la glucosa en ayunas. Síndrome metabólico
- 3. Criterios diagnostico para Sindrome metaboico Obesidad abdominal (>80 en mujeres, > 90 en hombre) Trigliceridos > 150 mg/dl Colesterol HDL bajo <40 mg/dl hombres y < 50 mg/dl mujeres Presion sistolica, > 130/ >85 mmHg Glucemias > 100 mg/dl en ayunas, > 140 mg/dl en prueba de toleracia oral a glucosa Nivel • Glucemia en ayunas • Glucemia postprandial ( 2 horas) • HA1c (%) Normal • <100 mg/dl • < 140 mg/dl • < 6% Adecuado • 70 mg/dl • 70 - 140 mg/dl • < 6.5 Inadecuado • > 120 mg/dl • > 180 mg/dl • > 7% Diagnóstico de DM gestacional Se basa en una prueba de tamizaje y una prueba confirmatoria. Mujer con criterios de diagnóstico de intolerancia a la Glu o DM se maneja como DMG. Medir en dos ocasiones más si ven resultados de niveles <95 mg/dl. El control de la DM permite controlar, evita las complicaciones y disminuye la incidencia y progresión de las complicaciones microvasculares. Buen control clínico con las metas establecidas: Reducción de niveles de glucemia postprandiales indican menor riesgo a hipoglicemias
- 4. •Glucometro. Medicion de glicemia pre y postprandial todos los dias Automonitoreo •Realizarse una vez por semana o por mes. Monitoreo en laboratorio •Conocer las variaciones de glicemia por 24 h durantes 3 días Monitoreo ambulatorio continuo Se inicia nuevo tto Se cambia dosis y frecuencia La HA1c esta fuera de limite Enfermedad concomitante Presenta hipoglicemias muy seguidas Tratamiento no farmacologico Plan de alimentacion: Es personalizado, una dieta fraccionada (5-6 veces al dia) esto reduce los picos postprandiales, restringir comida si hay enfermedades concomitantes, NO USO DE ALCOHOL, alimentos ricos en fibra. Uso de edulcorantes, gaseosas dieteticas. Evitar edulcorantes que contengan: Sorbitol o fructosa. Hipertrigliceridemia: Reduccion de peso , limitar consumo de CHOS HTA: Restringir ingesta de sal IR: Dietas con restrinccion proteica. Ejercicio: Puede ser a corto plazo (caminatas), mediano plazo (3 veces por semana x 30 min), a largo plazo (Aumenta frecuencia e intensidad) Habitos saludables: Suprimir el habito de fumar Evaluar control de la glicemia
- 5. Metformina, primera linea de tto en ptes con DM2 y sobrepeso >27 kg/m Sulfonilureas primera linea en pnas DM2 y peso normal o CI para metformina Meglitinidas, alternativa a las sulfonilureas cuando el riego a hipoglicemias es mayor Acarbosa se debe considerar en monoterapia en ptes con elevaciones de glicemia postprandial Tiazolidinedionas, alternativa a la metformina en ptes con sobrepeso. Costo mayor Glipitinas, alternativa de metformina en personas con intolerancia o CI. • Acarbosa • Meglitinidas • Baja actividad hipoglicemiante • Metformina, sulfoniureas, tiazoli dinedionas, gliptinas • Tiazolidinediona • Gliptina • Metformina < 240 mg/dl HA1c < 8.5% Sobrepeso Intolerancia o CI a metformina Hiperglicemias postprandiales, solo < 180 mg/dl o HA1c < 7.5% > 240 mg/dl HA1c > 7.5% Cliciamente estable • Insulina• Durante 2 meses, tiazolidinedionas4 meses • Iniciarmetformina+ sulfonilurea • No mejora, dar Insulina basal (ayunas) • Metformina,sulfoniureas y gliptinas. Reduccion de HA1c Perdida de peso acelerada > 240mg/dl HA1c > 7.5% Clinicamente inestable Efecto adecuado del farmaco TRATAMIENTO CON HIPOGLUCEMIANTES ORALES Se recomienda cuando la persona no alcanza metas con el solo cambio de estilo de vida Iniciar tto desde el momento del diagnóstico cuando hay un grado de descontrol alto, donde se supone que con cambios en el estilo de vida no logrará metas de control glucémico. Glucemia en ayunas: > 240 mg/dl y/o HA1c > 8.5%. Importante prescribir medicamentos que ayuden a la reducción del peso en pacientes obesos y con DM, esto es el caso de la sibutramina 10 a 15 mg diarios (controla saciedad), y orlistat 120 mg con cada comida (inhibe las lipasas a nivel intestinal) Hay disminución progresivo de la producción de insulina por su historia natural además de un efecto de glucotoxicidad (elevación de Glu) y lipototixidad. Pérdida de peso más síntomas de hiperglucemia indican perdida de la producción de insulina.
- 6. Estable: Usar cualquier hipoglucemiante oral Inestable: Signos de deshidratación, hipovolemia, intolerancia VO, usar hipoglucemiantes de acción rápida y mayor potencia (Sulfonilureas) Metformina efecto sobre la ICC y atenua progesion del engrosamiento de la intima Glicazida, efecto antioxidante y mejora funcion endotelial Glimerpirida, mejora la resistencia a la insulina. Elevacion de adiponectica, agonista de receptores PPAR Pioglitazona (disminuye niveles de trigliceridos) y rosiglitazona elevan niveles de adiponectina, elevacion de HDL. Acarbosa, reduccion de eventos cardiovasculares y mejora resistencia a insulina. Grado de sobrepeso • Ptes con resistencia a la insulina por mal control metabolico responden mejor a farmacos sensibilizantes de insulina • Ptes delgados o peso normal, responden mejor a farmacos que responden a la estimulacion de pxn de insulina Nivel de glicemia • Glucotoxicidad mpide que exista una adecuada respuesta a los hipoglicemiantes orales, HA1c > 9 o 10% puede indicar la adicion de insulina. Estabilidad clinica Glucemia en ayunas >240 mg/dl o HA1c > 8.5% •Metformina + glibenclamida •Metformina + tiazolidinediona •Tiazolidinediona + sulfonilurea •Gliptina + metformina o tiazolidinediona Tratamientos triconjugados •Costosos •Reservarse para casos especiales Nuevos agonistas PPAR Agonistas PPAR gamma y alfa (glitazares) reducen cifras elevadas de glicemia, disminuyen resistencia a la insulina y disminuyen niveles de trigliceridos + elevacion de HDL Agonistas PPAR gama, alfa, y delta: Estan en estudio Agonistas/moduladores de incretinas Incretinas hormonas producidas en intestino, actuan a nivel pancreatico aumento liberacion de insulina e inhibiendo glucagon. Incretina principal, es el GLP-1 retarda vaciamiento gastrico. Son degradadas por la dipeptidil peptidasa 4 (DPP4) Rimonabat, Inhibidor del receptor 1 endocanabinoide, disminuye la ingesta y por ende el peso. reduce lipogenesis, eleva niveles de adiponectina. GLP-1 mimeticos: Son resistentes a la degradacion de las DPP4, EXENATIDE: se admon 5 a 10 mcg vis sc, dos veces al día. Se puede combinar con metformina, sulfonilureas. Inhibidores de la DPP4 (gliptinas): SITAGLIPTINA y VILDAGLIPTINA, se administra VO 1 o 2 veces al dia. No afecta el peso. COMBINACION FARMACOLOGICA Se realiza cuando no se alcanzan metas adecuada durante los 2 a 3 meses de tratamiento. La combinación es más efectiva y produce menos riesgo de EA que dar dosis máximas de monoterapia.
- 7. Metformina • Inhibe la gluconeogenesis, sensibilizador de insulina periferica • Intolerancia GI • CI: IR, IH o alcoholismo • Dosis: 850 mg 2 veces al dia Sulfonilureas • Secretagogos de insulina • Glimepirida y gliclazida efectos sobre endotelio, cardiovascular y celula beta • EA: Hipoglicemia (accion prolongada), rxn cutanea, hematologica o hepatica. • CI: glibenclamida en IR • Glibenclamida: 5mg bid. • Glipizida: 5 mg bid. • Glimepirida: 4 mg una vez al dia Meglitinidas • Secretagogo de insulina • EA: Hipoglicemia en menor frecuencia que sulfonilureas • CI: IH, la nateglinida en IR. • Nateglinida 60 mg tres veces al dia • Repaglinida 2 mg tres veces al dia Tiazolidinedionas • Sensibilizadores de la insulina • Accion sobre las citoquinas producidas en tejido adiposo • EA: Edema y ganancia de peso • CI: Ptes con ICC grado III y IV • Pioglitazona: 30 mg una vez al dia Inhibidores de alfa glucosidasas • Inhibicion de la absorcion de discaridos, retardan absorcion postprandial. • EA: Flatulencia • CI: En caso de hipoglicemia consumir glucosa y no azucar. • Dosis: Acarbosa 50 mg tres veces al dia Gliptina • Dosis de sitagliptina: 100 mg una vez al dia Ruta A •Iniciar metformina, Si CI o no tolera usar: •tiazolidinedionas, gliptina, sulfonilurea (peso normal), meglitinida o acarbosa (elevacion de glicemia postprandial <180 mg/dl y/o HbA1c <7.5%) •Alcanza meta en 2 o 4 meses: Si: Igual manejo o No: Refuerce cambios estilo de vida y aumentar monoterapia •Despues de 4 meses, no alcanza meta: Combinacion MTF + TZD, MTF + SU, TZD + SU, MTF + Gliptina, TZD + Gliptina • Despues 4 meses no alcanza metas: Agregar insulina basal (NPH noche o Glargina) Ruta B •Inestable clinicamente; Iniciar insulina: NPH una o dos veces al dia o glargina una vez al dia o determir dos veces al dia o insulinoterapia intensiva •Estable clinicamente con perdida de peso: MTF + SU, no alcanza metas: Agregar insulina basal •Estable clinicamente sin perdida de peso: Iniciar como ruta A idealmente una terapia combinada. 1. Ruta A 2. Ruta B 1. Glucosa ayunas <240 mg/dl y/o HbA1c < 8.5% 2. Glucosa ayunas > 240 mg/dl y/o HbA1c > 8.5%
- 8. INSULINOTERAPIA En estados de descompensación severa aguda como la cetoacidosis o el estado hiperosmolar hiperglucemico no cetosico, requieren de infusiones endovenosas de insulina. Ptes con DM2 puede requerir insulinoterapia para contrarrestar efectos de medicamentos que alteran glucemia como: Glucorticoides, antineoplásicos, inhibidores de proteasa. Insulinoterapia transitoria para manejo pre quirúrgico en cx mayores donde la glicemia es > 180mg/dl. Mujer con DMG que no controla los niveles de glicemia con dieta y ejercicio requiere de insulinoterapia. Manejo con insulina en ptes con enfermedades concomitantes a nivel intrahospitalario - Tolera vía oral, puede utilizar la insulinoterapia con dosis de insulina cristalina o análogos de acción prolongada al momento de dormir - Analogos de rápida acción administrar al momento de recibir las comidas para mayor efecto. - Se mantienen glicemias entre 100 – 199 mg/dl - No tolera la vía oral: Mantener una infusión de 1 UI de insulina cristalina por hora y agregar dextrosa 5 gm por cada UI de insulina. El sistema inmune se ve afectado con niveles de insulina mayores de 199 mg/dl. Se requiere de insulina cuando no se logran alcanzar las metas de niveles de glucemia con el control de hábitos de vida e hipoglucemiantes orales. Insulinorequiriente: Aquel que es incapaz de mantener u obtener niveles glicémicos adecuados y por ende una HbA1c alterada. Ademásestá también en aquellos pacientes con un control glicémico inadecuado con pérdida de peso. En pacientes cetoacidosis. Aparición de enfermedades crónicas, como causa secundaria. CI para uso de hipoglucemiantes orales. Agregar insulina basal al tratamiento con hipoglucemiantes orales, como una insulina de acción intermedia como la NPH en la noche. Aunque se pueden utilizar insulina glargina o determir para la basal. De acuerdo a la glicemia en ayuno del paciente se modifican las dosis. Iniciar con 10 UI de insulina basal aumentar/disminuir 2 UI si la glicemia en ayunas cambia. Combinación más utilizada: metformina + sulfonilurea + NPH basal en noche. La de mejores resultados: Es la glargina o determir que disminuyen los episodios hipoglicemicos. Las dos mantienen la HbA1c en niveles normales. Cuando dar dosis prandiales? Si el paciente ha logrado metas a nivel de glucemia en ayunas pero la HbA1c tiende a elevarse, es importante utilizar análogos de acción rápida. Establecer dosis de insulina de acción corta de acuerdo a los gms de CHOS, es decir, dar 1 UI por cada 10 o 15 gm de CHOS, además de la medición de glicemia postprandial. Los bolos de insulina prandiales se deben seguir con la admon de secretagogos de insulina.
- 9. Cirugias cortas no complicadas Si no recibe insulina Dar bolos de insulina subcutanea si la glicemia es > 200 mg/dl Cirugias cortas y no complicadas Si recibe insulina Aplicar dosis de NPH subcutanea una hora antes de la cx. Si hay prolongacion de espera dar: Dextrosa 5gm/h Cirugia larga Infusion de 1 UI insulina cristalina por hora mas infusion de dextrosa 5 gm/dl Ajustar la insulina a razon de una glicemia de 150 - 200 mg/dl Insulinacristalinaoregular •0.25 - 1 h •Pico 1.5 - 5 h •Duracion: 5 - 8 h NPH •Inicio: 0.5 - 2 h •Pico: 4 - 12h •Duracion: 8 - 24h Analogosaccionrapida(Lispro,Aspart,Glulicina) •Inicio: 10 min •Pico: 1 hora •Duracion 2 - 4 h Glargina •Inicio: 0.5 - 2 h •Pico: No tiene •Duracion 24 h Mezclas fijas de insulina NPH 70 UI e insulina regular 30 UI, se aplican al menos dos veces al día, su problema es que aumentan el riesgo de hipoglicemia. Insulinoterapia intensiva: Bolos prandiales que se reparten con las tres comidas y alta dosis en ella. Adecuar las dosis de insulina se logra por medio del automonitoreo. Se necesita capacitar al paciente sobre el manejo del glucómetro y la aplicación de la insulina además de la dosificación de acuerdo a lo que come.
- 10. •Basal (NPH en noche) + Hipoglicemiantes orales( durante el dia) •Basal (glargina) + Hipoglicemiantes orales (durante el dia) •Basal convecional (NPH antes del desayuno y NPH antes de acostarse) •Premezcla convencional (Antes del desayuno y antes de comer NPH 70/regular 30) •Premezcla analogos (Antes del desayuno y antes de comer NPH 70/analogos rapidos 30) •Intensivo convencional (Antes del desayuno, almuerzo, comida usar regular + NPH antes acostarse) •Intensivo con analogo rapido (Antes del desayuno NPH/analogo rapido, antes almuerzo y comida analogo rapido, antes de acostarse NPH) •Basal-bolo con analogos (Antes del desayuno, almuerzo y comida: analogos de rapida accion, Glargina en la mañana (ayuno) o noche(antes de acostarse)) Prevencion Nefropatia Primaria: Control de glicemia y PA Secundaria: IECAS previenen el dllo de nefropatia IECAS + Antagonistas de Ca: Evitan mucho progreso Total de proteinas >0.8 gm Terciaria: Medidas como dialisis y transplante. Mejor opcion es la dialisis peritoneal cronica ambulatoria. Ilustración 1 Esquema de insulina
- 11. Nefropatia Clasificacion Nefropatia incipiente (Presencia de microalbuminuria persistente durante 3 meses) Nefropatia Clinica Presencia de proteinuria, puede progresar a IRC y sindriome nefrotico Leve a moderada: Solo proteinuria Severa: Depuracion de creatinina < 70 cc/min + eñevacion serica IRC avanzada Depuracion < 25 - 30 ml/min. Alteraciones metabolismo Ca. P, la anemia, ICC. Falla renal terminal La depuracion creatinina < 10 cc/min y/o la creatinina serica > 3.4 mg/dl Requiere dialisis Evaluacion de la nefropatia diabetica Proteiuria positiva por tirilla Proteina de 24 h en orina. Proteinas >0.5 gm/24 h Microalbuminuria en tirilla Cuantificar microalbuminuria en orina de 24h. Dos resultados positivos en 3 meses da dx a microalbuminuria Creatinina serica se eleva cuando hay proteinuria positiva. Medir depuracion Presente en un 10 -25% en lso DM2
- 12. Sensibilidad vibratoria •Diapason colocado en el dedo gordo de pie Sensibilidad presora •Monofilamento de 10 gm en dorso de dedo gordo de pie Sensibilidad dolorosa •Punta de alfiler aplicada en dorso del dedo gordo del pie. COMPLICACIONES NEUROLOGICAS Su evolución y gravedad se correlacionan con la duración de la enfermedad y el mal control metabólico. Diagnóstico de Neuropatía periférica - Síntomas y signos típicos de hiperglicemia - Disminución de los umbrales de sensibilidad distal y simétrica (táctil, vibratoria, térmica y dolorosa) - Disminución de los reflejos tendinosos distales - Disminución de la fuerza muscular y distal y simétrica - Alteración de estudios electrofisiológicos. Puede presentarse la neuropatía periférica como un proceso doloroso agudo o crónico, en su etapa final presentando complicaciones como ulcera del piel, deformidad (pie de charcot) y amputaciones no traumáticas. Se presenta disestesias que empeoran en la noche con hiperestesias difusas y pérdida de peso. •Dolor disestesias y parestesias, perdida de la sensibilidad, disminucion del reflejo aquiliano. Afecta extremidades (MI) Neuropatia periferica: •Dolor localizado, agudo seguido de paralisis. Afecta: Pares craneanos III, IV, VI, VII Mononeuropatia de nervio craneano •Pared abdominal baja, difusa por todo el tronco •Dolor localizado, perdida de sensibilidad. Unilateral Mononeuropatia toracoabdominal •Dolor localizado + compromiso motor. Tunel del carpo, cubital en codo, radial, ciatiaca Mononeuropatia por atrapamiento •Dolor, debilidad muscualr, arreflexia rotuliana, perdida de peso. Cintura pelvica o generalizada (caquexia neuropatica) Plexopatia •Parestesias seguidas de debilidad y atrofia simetrica. Region tenar, hipotenar y musculos interoseos. Neuropatia hipoglicemica
- 13. Tratamiento de la neuropatía 1. Mantener un buen control de la glucemia 2. Manejo del dolor: 2.1 Acetaminofén dosis bajas o tramadol 200 mg/día. 2.2 Antidepresivos tricíclicos tipo a amitriptilina 10 a 150 mg antes de acostarse 2.3 Anticonvulsivantes (carbamazepina 200 – 600mg) 2.4 Ansiolíticos 2.5 Diazepam 2 – 5 mg una o tres veces al día 3. Tratamiento de la lesión neuronal 3.1 Inhibidores de la aldosa reductasa (mejoran conducción nerviosa motora) 3.2 Ácido gammalinolenico 3.3 Vitamina E 3.4 Factor de crecimiento neuronal recombinante