TRABALHO DE PEDIATRIA (1).pptx
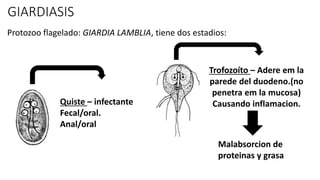
- 1. GIARDIASIS Protozoo flagelado: GIARDIA LAMBLIA, tiene dos estadios: Quiste – infectante Fecal/oral. Anal/oral Trofozoíto – Adere em la parede del duodeno.(no penetra em la mucosa) Causando inflamacion. Malabsorcion de proteinas y grasa
- 2. Manifestaciones clinicas 1-Giardiasis aguda: • Diarrea aquosa y no sanguinolenta • Mal olor caracteristico • Malestar, debilidad • Nauseas y vomitos • Perdida de peso • Flatulencia y colicos abdominais • No tiene fiebre, diarreia sem leucocitos, moco ni sangre. 2-Giardiasis cronica: Diarrea por más de 14 días con signos de malabsorción, desnutrición y anemia.
- 3. Diagnostico Laboratorial: • Heces diarreica: trofozoítos/cistos • Heces evacuada/asintomatico: cistos • Elisa: antigenos de giardia en las heces Em pctes con testes negativos, pero sospecha clinica: • No fluido duodenal,entero-test. • Biopsia
- 4. Tratamento: Metronidazol 15mg/kg/dia de 8/8 horas 5 a 7 dias.
- 5. Amebiasis Etiologia: Entamoeba histolytica(sintomatica) Dos formas clinicas: 1- Intestinal: a) Colitis amebiana • >incidencia entre 1-5 anos • 2 semanas após infeccion o meses • Inicio gradual, dolores abdominais(colico), > de deposiciones(6-8), tenesmo. • Heces sanguinolenta • Fiebre El quadro puede agravarse e tener afetacion extraintestinal b) Desinteria amebiana: Cursa con desidratacion e alteraciones hidroeletroliticas.
- 6. 2-Extraintestinal: a)Abcesso amebiano hepático: • Poco freqüente em ninos. • Grave manifestacion de la forma extraintestinal(meses/anos após infeccion) •Febre, dolor, distension abdominal y hepatomegalia dolorosa. •Câmbios em base derecha pulmonar, como elevacion del diafragma y atelectasia o derrame.
- 7. Diagnostico: 1-Colitis amebiana: Examen de heces: • Heces fecales frescas: hematófagos. (diarrea, 1 hra) • Coletar 3 amuestras: presencia de cistos (no diarreia). Serologia: • Hemaglutinacion indireta(eleicion) • Reacion em cadena de la polimerasa.
- 8. 2-Abcesso hepático: Laboratório: • Leucocitosis • Amenia moderada • >da velocidad de sedimentacion • >de la fosfatasa alcalina Imagenes: • Ecografia, TC ou RNM puedem localizar e delimitar el tamanho de la cavidad del abcesso
- 9. Diagnostico diferencial: 1- Colitis amebiana: Colitis bacteriana, micobacterias y viricas. 2- Abcesso hepático: hepatoma y quiste hidatico. Complicaciones: • Colitis necrosante aguda • Ameboma • Megacolon tóxico • Extension extrabdominal/perfuracion local/peritonitis. • Colitis crônica con recidivas freqüentes. • Abcesso extrahepaticos, siendo no cérebro o pulmones.
- 10. Tratamiento • Metronidazol 35-50mg/kg/dia de 8/8hrs por 7-10 dias. + • Paramomicina 25-35mg/kg/dia de 8/8 hrs por 7 dias.
- 11. Meningoencefalitis amebiana primaria Enfermedades causadas por dos amebas diferentes, donde se tiene dos apresentaciones clinicas distintas: 1-Meningitis amebiana aguda(mas freqüente em niños, jovens sanos) 2-Meningoencefalitis amebiana granulomatosa(típica em imunodeprimidos). 1-Meningitis amebiana aguda: Patogenia:
- 12. Manifestaciones clinicas Incubacion: 2-15 dias, Inicio agudo y rapidamento progressivo, se no detectar trempanamiente, muerte em 3-10 dias após inicio de los sintomas. • Cefaléia intensa; • Febre; • Nauseas, vômitos; • Faringitis; • Congestion nasal/rinorrea; • Alteracion del estado mental, confusion, sonolência, convulsiones.
- 13. Diagnostico diferencial del LCR: • Etapas tempranas: Herpes simple • Etapas tardias: meningitis bacteriana aguda. • LCR teñico com Wright o Giensa: linfocitos o macrófagos. Diagnostico: • LCR reciente em 1 ml de água destilada, milarlo a 1-2 horas: flagelados natatórios, Naegleria. • O placa de Agar sin nutrientes recubierta por E. coli, de la que se alimentan.
- 14. Tratamento • Anfotericina B 1,5mg/kg/dia IV en 12/12 horas 3 dias, luego 1mg/kg/dia IV por 6 dias. O • Anfotericina B + Rifampicina 10mg/kg IV em 24 horas (Max. 600mg/dia) o (Fluconazol, Azitromicina).
- 15. Cryptosporidium, Isospora, Cyclospora y Microsporidia Los protozoos intestinales formadores de esporas (Cryptosporidium, Isospora y Cyclospora) son importantes patógenos intestinales tanto en huéspedes inmunodeficientes como inmunocompetentes. Los microsporidios fueron considerados anteriormente protozoos formadores de esporas, pero recientemente se han reclasificado como hongos. CLINICA: Profusa diarrea acuosa sin sangre. Dolor cólico abdominal difuso. Náuseas, vómitos y anorexia. Síntomas inespecíficos como mialgias, debilidad y dolor de cabeza. La fiebre aparece en 30-50% de los enfermos. Malabsorción, deshidratación, pérdida de peso, intolerancia a la lactosa y desnutrición ocurre en los casos severos.
- 16. Diagnóstico: Microscopia utilizando una tinción ácido-alcohol resistente modificada, coproparasitario, PCR, Inmuno ensayo enzimático. Tratamiento: • Cryptosporidium Son autolimitados en inmunocompetentes. El tratamiento debe ir dirigido a medidas de soporte. La nitazoxanida (100 mg dos veces al día v.o. durante 3 días para los niños de 1-3 años de edad; 200 mg dos veces al día v.o. para niños de 4-11 años; 500 mg dos veces al día v.o. para niños >12 años). • Isosporiasis Trimetoprima-sulfametoxazol (TMP-SMZ) vía oral (5 mg TMP y 25 mg SMZ/kg/ dosis; máximo 160 mg de TMP y 800 mg de SMZ/dosis, dos veces al día durante 10 días). En enfermos con SIDA, son frecuentes las recaídas y a menudo necesitan tratamiento con dosis más altas. • Cyclospora: TMP-SMZ (5 mg TMP y 25 mg SMZ/kg/dosis dos veces al día v.o. durante 7 días, máximo 160 mg TMP y 800 mg SMZ/dosis). El ciprofloxacino o la nitazoxanida son eficaces en enfermos que no toleran las sulfamidas. • Microspora: No hay un tratamiento probado para las infecciones intestinales por microsporidios. El albendazol (dosis en adultos, 400 mg dos veces al día v.o. durante 3 semanas) suele ser eficaz en la infección. La mejoría de la infección subyacente por VIH con tratamiento antivírico intenso también mejora los síntomas de las microsporidiosis.
- 17. TRICONOMIASIS GENERALIDADES Causada por el parásito protozoario Trichomonas vaginalis. Es la causa mas común de ITS no viral, provoca vulvovaginitis en mujeres, inflamación pélvica, problemas del embarazo, prostatitis crónica e incremento del riesgo de VIH. Frecuentemente asintomática en hombres y en 30 a 50% de mujeres infectados. Clinica: • Los síntomas pueden empezar o empeorar con la menstruación. La mayoría de las mujeres infectadas con el tiempo desarrollan síntomas, aunque hasta un tercio permanecen asintomáticas. • Los síntomas y signos más comunes incluyen flujo vaginal espumoso, grisáceo, copioso y de mal olor, irritación vulvovaginal, disuria y dispareunia. El examen físico puede revelar una secreción espumosa con eritema vaginal y hemorragias cervicales («cérvix en fresa»). • Muchas infecciones en varones son asintomáticas. Los varones sintomáticos suelen tener disuria y secreción uretral escasa.
- 18. Diagnóstico: Frotis 60-70% Sensibilidad; PCR 35-60%. Papanicolaou no se consideran pruebas fiables de la enfermedad. Muestra anterior de uretra en hombres revela es microorganismo en 50-90% de los hombres infectados. Sedimento urinario con masaje prostático es útil. Cultivo es el goldstandard. Se deben buscar otras ITS. Infección en prepubereses sinónimo de abuso sexual Tratamiento: Ambos, metronidazol (dosis única de 2 g v.o. en adolescentes y adultos; como régimen alternativo, 500 mg dos veces al día v.o. durante 7 días) y tinidazol (dosis única de 2 g v.o. en adolescentes y adultos) se utilizan como primera línea de tratamiento. Tratar a la pareja.
- 19. LEISHMANIASIS GENERALIDADES • Las leishmaniasis son un grupo diverso de enfermedades causadas por un protozoo intracelular parásito del género Leishmania, que se transmite mediante el flebotomo llamado mosca de la arena. • La infección cutánea suele ser leve, pero produce desfiguración estética. La infección mucosa y visceral se asocia con morbilidad y mortalidad significativas.
- 20. CLINICA • Leishmaniasis cutánea localizada La LCL (botón de oriente) Puede presentarse como una o varias lesiones papulares, nodulares, en placas o ulceradas localizadas generalmente en la piel expuesta, como la cara o las extremidades. Es raros más de 100 lesiones. No hay supuración, a menos que se desarrolle una sobreinfección bacteriana. Las lesiones producidas por L. mexicana en la oreja, llamadas úlcera del chiclero, suelen seguir un curso crónico destructivo. • Leishmaniasis cutánea diseminada La LCD es una forma rara de leishmaniasis causada por organismos del complejo L. mexicana en América. Se manifiesta como grandes máculas, pápulas, nódulos o placas no ulceradas que afectan a áreas extensas de piel y que semejan una lepra lepromatosa. Se ven afectadas con más frecuencia la cara y las extremidades. • Leishmaniasis mucosa La LM (espundia) es una manifestación rara pero grave de leishmaniasis que se produce como resultado de las metástasis hematógenas en la mucosa nasal u orofaríngea de una infección cutánea. Frecuencia de <5%. Afectación nasal con congestión, rinorrea y epistaxis recurrente. En etapas tardías se produce destrucción marcada de los tejidos blandos, el cartílago e incluso el hueso, lo que resulta en deformaciones visibles de la nariz o boca.
- 21. • Leishmaniasis visceral La LV (kala-azar) afecta a los niños <5 años en América El niño puede presentar una infección completamente asintomática o una enfermedad oligosintomática, que puede resolverse de manera espontánea o evolucionar hacia un kala-azar. Los niños oligosintomáticos tienen leves síntomas constitucionales (malestar, diarrea intermitente, poca tolerancia al esfuerzo) y fiebre intermitente; la mayoría presenta una ligera hepatomegalia. La mayoría de estos niños se cura sin tratamiento, pero aproximadamente un 25% de ellos evoluciona a kala-azar activo a los 2-8 meses. Durante las primeras semanas a meses de enfermedad, la fiebre es intermitente, presentan debilidad y falta de energía, y el bazo comienza a crecer. Los signos clínicos clásicos, es decir, fiebre elevada, hepatoesplenomegalia marcada y caquexia grave. En la fase terminal del kala-azar, la hepatoesplenomegalia es masiva, hay una gran pérdida de peso, la pancitopenia es pronunciada y aparecen ictericia, edema y ascitis. La anemia puede ser lo suficientemente grave como para precipitar una insuficiencia cardíaca. Los episodios de sangrado son frecuentes, especialmente la epistaxis. Las fases finales se suelen complicar con infecciones bacterianas secundarias, causa frecuente de muerte. Sin tratamiento específico, más del 90% de los pacientes fallece. Un pequeño porcentaje de pacientes tratados previamente por una LV tendrá lesiones cutáneas difusas, un proceso conocido como leishmaniasis dérmica post- kala-azar las leciones son hipopigmentadas, eritematosas o nodulares y suelen afectar a la cara y al torso.
- 22. TRIPANOSOMIASIS AFRICANA, Enfermedad del sueno Complejo Trypanosoma brucei enfermedad crônica células morulares Picadura de Glossina, mosca tsé-tsé nódulo duro, doloroso y rojo chancro del tripanosoma
- 23. Manifestaciones clínicas • 1 a 4 semanas de la infeccion • Sindromes clínicos: Chancro tripanosómico Estadio hemolinfático (1) Estadio meningoencefalítico (2) 2-3 dias, em uma semana converte nódulo doloroso, habitualmente extremidade inferiores y a veces em la cabeza
- 24. Manifestaciones clínicas • 1 a 4 semanas de la infeccion • Sindromes clínicos: Chancro tripanosómico Estadio hemolinfático (1) Estadio meningoencefalítico (2) • 2-3 após infeccion. • Fiebre irregulares hasta 7 dias • Cefalea • Sudoracion • Linfadenopatías generalizadas
- 25. Manifestaciones clínicas • 1 a 4 semanas de la infeccion • Sindromes clínicos: Chancro tripanosómico Estadio hemolinfático (1) Estadio meningoencefalítico (2) • Irritabilidad • Insomnio • Ansiedad irracional • Inexplicable cambio de humor y personalidad • 2-3 após infeccion.
- 26. Manifestaciones clínicas • 1 a 4 semanas de la infeccion • Sindromes clínicos: Chancro tripanosómico Estadio hemolinfático (1) Estadio meningoencefalítico (2) • 3 a 6 após infeccion no tratadas ocurre la invasion al SNC. • La muerte ocurre em 6 a 9 meses como resultado de uma infección secundaria o insuficiencia cardiaca. • La meningoencefalitis difusa y crónica sin síntomas localizado es la forma que se refiere como enfermedad del sueno.
- 27. DIAGNÓSTICO • Gota gruesa • Frotis • Prueba rápida de aglutinacion para tripanosomiasis - (CATT) • Screening del mo • Serologia
- 28. TRATAMIENTO • Estadio 1 Suramina: Pentamidina 10% para administración intravenosa. Se administra una dosis de prueba (10 mg en niños; 100-200 mg en adultos) para detectar las poco frecuentes reacciones idiosincrásicas con shock y colapso. En las inyecciones i.v. siguientes la dosis es de 20 mg/kg (máximo: 1 g) administradas en los días 1, 3, 7, 14 y 21. La suramina es nefrotóxica; por tanto, se debe analizar la orina antes de cada dosis. La presencia de proteinuria y hematuria importantes y de cilindros implica la retirada de la suramina La pentamidina isetionato (4 mg/kg/día i.m., durante 10 días) se tolera mejor que la suramina.
- 29. TRATAMIENTO • Estadio 2 eflornitina 400 mg/kg/día
- 30. Tripanosomiasis americana, Enfermedad de Chagas Trypanosoma cruzi
- 31. Uncinariasis: GÉNEROS PRINCIPALES: Necator americanus; Ancylostoma Duodenale. • Larvas viven en tierra húmeda y infectan a través de la piel o al ser ingeridas. MANIFESTACIONES CLÍNICAS: La enfermedad se produce cuando los individuos sufren pérdidas sanguíneas intestinales importante como para desarrollar: DIAGNÓSTICO: • Examen De Heces: Presencia de Huevos • Métodos Cuantitativos: Determinan cantidad de gusanos. • Enteritis eosinofílica por A. caninum: No presentan huevos en heces. Hay úlceras ileales y colónicas por colonoscopia, eosinofilia y respuestas serológicas para inmunoglobulinas G y E. Déficit de hierro Tos Anemia Dermatitis ''Picor de la tierra'‘. Desnutrición proteica. Eosinofilia Hipoalbuminemia Dolor abdominal. Edema y anasarca. Tono de piel amarillo-verdoso ''Clorosis''.
- 32. TRATAMIENTO: • Albendazol: 400 mg V.O. en dosis única. - Para niños 1-2 años: 200 mg • Mebendazol: 100 mg dividido en 2 tomas/ día V.O., por 3 días. • Pamoato de Pirantel: 11 mg/kg V.O., 1 vez/día, durante 3 días, máximo 1 g. LARVA MIGRANS CUTÁNEA (ERUPCIÓN SERPIGINOSA): Más frecuente por A. braziliense, uncinaria de perros y gatos. Manifestaciones Clínicas: Tractos serpiginosos, eritematosos, elevados, ampollas. Lesiones únicas o numerosas, pueden asociarse a prurito intenso localizado. Diagnóstico: • Anamnesis y exploración de la piel. • Hay intenso picor en la penetración. • Eosinofilia ( poco frecuente). Tratamiento: Sin tratamiento, las larvas mueren y el Sx se resuelve em semanas o meses. • Tópico de Tiabendazol: Aceleran la curación.
- 33. Tricuriasis: MICROORGANISMO CAUSAL: Trichuris trichiura • Após ingerir huevos embrionados, por contaminación directa de manos, alimentos o indirecta por medio de moscas o de otros insectos. MANIFESTACIONES CLÍNICAS: Asintomatica o pueden tener: DIAGNÓSTICO: • Examen de Heces: Huevos característicos en forma de tonel. TRATAMIENTO: • Albendazol: 400 mg V.O. por 3 días: • Mebendazol: 100 mg V.O. cada 12 horas por 3 días) • Ivermectina: 200 mg/kg V.O. por 3 días. PREVENCIÓN: Cuidado de la higiene personal, mejora sanitarias. Dolor en fosa ilíaca derecha o periumbilical. Disentería crónica Prolapso rectal Anemia Retraso en el crecimiento Insuficiencia cognitiva
- 34. Enterobiasis: MICROORGANISMO CAUSAL: Enterobius vermicularis. • Se infectan vía fecal-oral. En áreas donde los niños viven, juegan y duermen muy juntos unos de otros. MANIFESTACIONES CLÍNICAS: Inocua y rara vez causa problemas graves. • Picor y sueño interrumpido debido al prurito perianal o perineal. • La migración puede producir: Apendicitis, salpingitis crónica, EPI, peritonitis, hepatitis y lesiones ulcerosas en el intestino delgado o grueso. DIAGNÓSTICO: • Antecedentes de prurito perianal nocturno. • Identificación de los huevos del parásito o los gusanos. • Examen microscópico de un celofán adhesivo presionado en región perianal a primera hora de la mañana. TRATAMIENTO: A los individuos infectados y a sus familiares. • Albendazol: 400 mg V.O. con otra dosis a las 2 semanas. • Mebendazol: 100 mg V.O. repetida a las 2 semanas. • Pamoato de pirantel: 11 mg/kg base V.O. 3x durante 1 día hasta1 g; repita a las 2 semanas. • Baño matutino elimina una gran cantidad de huevos y cambio frecuente de ropa interior disminuye el número de huevos en el entorno limitar el riesgo de autoinfección.
- 35. Toxocariasis (larva migrans ocular y visceral) La mayoría de los casos de toxocariasis humana se debe al gusano redondo del perro, Toxocara canis. Los humanos ingieren los huevos germinados a través de la tierra, las manos y otros fómitescontaminados. Las larvas son liberadas y penetran en la pared intestinal, por donde viajan por la circulación hasta el hígado, los pulmones y otros tejidos. Los humanos no excretan huevos MANIFESTACIONES CLÍNICAS: Mayor parte assintomático. Hay tres síndromes clínicos principales asociados a la toxocariasis humana: LMV, larva migrans ocular (LMO) y toxocariasis encubierta LMV comprende eosinofilia, fiebre y hepatomegalia LMO Los síntomas de presentación pueden ser la perdida de visión unilateral, el dolor ocular, la leucocoria o el estrabismo, que se desarrolla en varias semanas. Los granulomas aparecen en el polo posterior de la retina toxocariasis encubierta Estos niños pueden presentar síntomas no específicos que no constituyen ningún síndrome reconocible. DIAGNÓSTICO: Se puede establecer un diagnóstico de presunción en un niño pequeno con eosinofilia (>20%), leucocitosis, hepatomegalia, fiebre, sibilancias y antecedentes de geofagia y exposición a cachorros y perros salvajes. Cuando no pueden obtenerse biopsias, la prueba serológica estándar que confirma la toxocariasis es el enzimoinmunoanálisis con proteínas excretoras-secretoras obtenidas de larvas de T. canis mantenidas in vitro. Para LMO clinica mais serologia TRATAMIENTO: La mayoría de los casos no requiere tratamiento, ya que los signos y sintomas son leves y desaparecen en un período entre semanas y meses. El albendazol (400 mg v.o. 2 veces al día v.o. durante 5 días, para todas las edades) mebendazol (100-200 mg v.o. 2 veces al día v.o.durante 5 días, para todas las edades). en el caso de enfermedad ocular o del sistema nervioso central debe ampliarse (3-4 semanas)
- 36. Triquinosis (Trichinella spiralis) ETIOLOGÍA: La triquinelosis humana (llamada también triquinosis) está causada por el consumo de carne de cerdo con larvas enquistadas (crudas o no lo bastante cocinada) de Trichinella spiralis, MANIFESTACIONES CLÍNICAS: El síntoma más frecuente es la diarrea acuosa, que se corresponde con la maduración del gusano adulto en el tracto gastrointestinal, lo que se produce la primera o segunda semana después de la ingesta. Los pacientes pueden también presentar molestias abdominales y vómitos, y en los que tienen cargas elevadas de gusanos se puede desarrollar una enteritis fulminante. Los síntomas clásicos de edema facial y periorbitario, fiebre, debilidad, malestar general y mialgia aparecen aproximadamente a las 2- 3 semanas de la ingesta de la carne infectada, cuando las larvas migran y se enquistan en el músculo Los pacientes con alta densidad de infección pueden fallecer por miocarditis, encefalitis o neumonía DIAGNÓSTICO: una prueba serológica positiva o una biopsia muscular positiva para Trichinella, con uno o más síntomas clínicos compatibles (eosinofilia, fiebre, mialgias, edema facial o periorbitario). TRATAMIENTO: diagnosticado en fase gastrointestinal es el albendazol, para erradicar los gusanos adultos (400 mg dos veces al día v.o. durante 8-10 días, para todas las edades). El mebendazol es una alternativa (200-400 mg tres veces al día v.o. durante 3 días seguidos de 400-500 mg tres veces al día durante 10 días). No hay consenso sobre el tratamiento de la fase muscular de la triquinosis.
- 37. Esquistosomiasis (Schistosoma) ETIOLOGÍA: Los organismos Schistosoma son los trematodos o duelas que parasitan la sangre. Los humanos se infectan por el contacto con agua contaminada con cercarias ( larvas de cola bifurcada) provienen de caracoles infectados y pueden penetrar la piel humana intacta. S. haematobium se encuentran en los plexos venosos perivesicales y periureterales; S. mansoni, en las venas mesentéricas inferiores, S. japonicum, en las venas mesentéricas superiores. Los huevos del parásito provocan una significativa respuesta inflamatoria granulomatosa que les permite ir atravesando los diferentes tejidos del huésped hasta llegar a la luz del tracto urinario o intestinal. Se expulsan al médio exterior en la orina o las heces (según la especie) y allí eclosionan si se depositan en agua dulce. MANIFESTACIONES CLÍNICAS: La mayoría de los individuos crónicamente infectados presenta sólo síntomas leves y quizás no buscan atención médica; Además de la morbilidad organoespecífica, los enfermos infectados presentan con frecuencia anemia, dolor crónico, diarrea, intolerancia al ejercicio y desnutrición crónica, que se manifiesta como una detención del crecimiento. La penetración de las cercarias en la piel puede originar un exantema papular pruriginoso conocido como dermatitis esquistosómica o prurito del bañista. o síndrome de Katayama, puede producirse em particular en los individuos con infecciones intensas cuadro agudo de fiebre, tos, escalofríos, sudoración, dolor abdominal, adenopatías, hepatoesplenomegalia y eosinofilia.
- 38. Sintomas especificos S. haematobium crónica presentan polaquiuria, disuria y hematuria. S. haematobium es la esquistosomiasis genital feminina se puede manifestar como una hemorragia por contacto, dolor e incluso infertilidade S. mansoni, S. japonicum, S. intercalatum y S. mekongi pueden tener síntomas intestinales; los más frecuentes son el dolor abdominal cólico y la diarrea sanguinolenta DIAGNÓSTICO: Diagnostico a depender de manifestações . Orina, feses EL TRATAMENTO: recomendado es el prazicuantel (40 mg/kg/día, dividido en dos tomas v.o. durante 1 día en la esquistosomiasis por S. haematobium, S. mansoni y S. intercalatum; 60 mg/kg/día dividido en tres veces v.o. durante 1 día em la esquistosomiasis por S. japonicum y S. mekongi). Jose
- 39. MALARIA (PLASMODIUM) • LA MALARIA (PALUDISMO) es una enfermedad aguda y crónica, causada por el protozoo intracelular Plasmodium, que se caracteriza por paroxismos de fiebre, escalofrios, sudoracion, fatiga, anemia y esplenomegalia. • Transmisión principal: picadura de la hembra del mosquito Anopheles. • Las principales áreas de transmisión son: África, Asia y Sudamérica. • En los humanos, hay cuatro especies de Plasmodium que causan malaria: P. Falciparun P. vivax. P. malariae P. ovale
- 40. • El Plasmodium - ciclo vital complejo - mosquito (fase sexual) - huésped humano (fase asexual) - intracelular 2 etapas: primera fase - fase exoeritrocítica -hepatocitos (etapa en higado) segunda fase - fase eritrocítica - en los eritrocitos (etapa en sangre) ETIOPATOGENIA
- 42. • Fase inicial (período de incubación) - niños y los adultos asintomáticos. (Períodos de incubación: P. falciparum, 9-14 días; P. vivax, 12- 17 días; P. ovale, 16-18 días y P. malariae, 18-40 días.) • presentación clássica: • paroxismos de fiebre (coinciden con la rotura de los esquizontes): fiebre elevada, sudoración y cefalea, mialgias, dolor lumbar, dolor abdominal, náuseas, vómitos, diarrea, palidez e ictericia. Fiebre: picos cada 48h y cada 72h. Anemia: por hemolisis de eritrocito, captación de eritrocito por el bazo. • niños con malaria: no presenta paroxismos típicos Síntomas inespecíficos: fiebre baja hasta temperaturas superiores a 40 °C con cefalea, somnolencia, anorexia, náuseas, vómitos y diarrea. Signos: esplenomegalia (común), hepatomegalia y palidez. MANIFESTACION CLINICA
- 43. • La infección por P. falciparum es la forma más severa de la Malaria. • asocia con parasitemia y varias complicaciones. • La complicación más grave y común en niños es la Anemia grave (hemoglobina inferior a 5 g/dl), • La malaria cerebral, La hipoglucemia, Ictericia y prostración. MANIFESTACION CLINICA
- 44. • Identificación de los parásitos en un frotis de sangre periférica teñida con Giemsa o mediante prueba diagnóstica rápida (test de la malaria BinaxNOW) • micro - identificación de la especie y el porcentaje de eritrocitos infectados. (imágenes en color de las distintas especies de Plasmodium) • Los hallazgos típicos de laboratorio: anemia, trombocitopenia y un recuento de leucocitos normal o bajo. Eritrosedimentación elevada. DIAGNOSTICO
- 45. TRATAMIENTO • Las Recomendaciones de los CDC para el tratamiento de la malaria, se basa: DIAGNÓSTICO CLÍNICO / ESPECIES DE PLASMODIUM / REGIÓN EN LA QUE SE ADQUIRIÓ LA ENFERMEDAD CDC (http://www.cdc.gov/malaria/diagnosis_treatment/treatment.html), incluye recomendaciones actualizadas sobre el tratamiento de la malaria , disponible para médicos las 24 horas del día. NO COMPLICADA GRAVE P. FALCIPARUN P. VIVAX. P. MALARIAE P. OVALE SENSIBLE A CLOROQUINA RESISTENTE A CLOROQUINA
- 46. RECOMENDACIONES DE LOS CDC PARA EL TRATAMIENTO DE LA MALARIA. Malaria NO complicada -todas espécies - SENSIBLE A CLOROQUINA Fosfato de cloroquina (oral): 10 mg base/kg (máx. 600 mg base), luego 5 mg base/kg a las 6 horas v.o. y a las 24 y 48 horas 5 mg base/kg
- 47. RECOMENDACIONES DE LOS CDC PARA EL TRATAMIENTO DE LA MALARIA. Malaria GRAVE -Todas espécies - sensibles y resistentes a cloroquina Gluconato de quinidina más uno de los siguientes: doxiciclina, tetraciclina o clindamicina Dosis de carga 10 mg/kg I.V. en salino normal durante 1-2 horas (máx. 600 mg) Seguida de infusión continua de 0,02 mg/kg/min, hasta poder iniciar el tratamiento oral. obs: Nuevo fármaco en investigación (contactar con CDC para información): Artesunato seguido de uno de los siguientes: atovacuona-proguanil, clindamicina o mefloquina. (Parenteral)
- 48. ESQUISTOSOMIASIS (SCHISTOSOMA) • La ESQUISTOSOMIASIS - enfermedad parasitaria - conocida popularmente como, esquistosis, esquistosomiasis, bilharziosis, barriga de agua o enfermedad del caracol. • Es causada por el esquistosoma - un parasito de la clase de los trematodos. • Existen 5 especies de esquistosoma: S. mansoni (sudamérica) S. haematobium, S. japonicum, S. intercalatum S. mekongi.
- 49. TRANSMISIÓN • Por el contacto con agua dulce contaminada con cercarías, donde estos gusanos, provienen de caracoles infectados que penetran la piel humana intacta. • Los humanos son los principales huéspedes definitivos para las cinco especies de esquistosoma
- 50. Huevos liberados en orina o heces de individuos infectados (contaminación del água) .Crece, se convierte en cercaría. 4 a 12 semanas abandona el caracol y entra en la piel de las personas. En el agua, la larva (miracidium) deja el huevo y entra al caracol
- 51. • Los huevos del parásito depositados en los tejido, se relaciona con efectos locales y sistémico (respuestas inmunitarias del huésped – lesiones organoespecífica). • La penetración de las cercarías en la piel: MANIFESTACIONES CLÍNICAS exantema papular pruriginoso (dermatitis esquistosómica o prurito del bañista) se caracteriza por: edema e infiltrados celulares intensos en la dermis y la epidermis
- 52. MANIFESTACIONES CLÍNICAS • La esquistosomiasis aguda, o síndrome de Katayama, 4 u 8 semanas de la exposición - se manifiesta con: fiebre, tos, escalofríos, sudoración, dolor abdominal, adenopatías, hepatoesplenomegalia y eosinofilia. • La esquistosomiasis crónica: mayoría presenta sólo síntomas leves. • En infecciones intensas: morbilidad organoespecífica, presentan con frecuencia anemia, dolor crónico, diarrea, intolerancia al ejercicio y desnutrición crónica, que se manifiesta com retraso del crecimiento. • Los niños sintomáticos con esquistosomiasis crónica por S. haematobium presentan: polaquiuria, disuria y hematuria. • Los niños con esquistosomiasis crónica por S. mansoni, S. japonicum, S. intercalatum y S. mekongi pueden tener síntomas intestinales: dolor abdominal cólico y la diarrea sanguinolenta • O la fase intestinal puede permanecer subclínica, y el cuadro tardío de hepatoesplenomegalia, hipertensión portal, ascitis y hematemesis puede a veces ser la primera forma de presentación clínica.
- 53. DIAGNÓSTICO • Los huevos de esquistosoma se pueden encontrar en los excrementos de los individuos infectados: • Los métodos de elección para el diagnóstico: • Examen de heces: con el procedimiento de Kato-Katz • Pruebas serológicas e inmunológicas: detección de los antígenos del parásito (suero o orina).
- 54. TRATAMENTO • El tratamiento de los niños con esquistosomiasis se debe basar en la intensidad de la infección y en la extensión de la enfermedad. (espécie del parasito)
Notas del editor
- Dani
- Dani
- Dani
- Dani
- Dani
- Dani
- Dani
- Dani
- Dani
- Dani
- Dani
- Dani
- Dani
- Dani
- Ana
- Ana
- Ana
- Ana
- Ana
- Ana
- Ana
- Julia
- Julia
- Julia
- Julia
- Julia
- Julia
- Julia
- Julia
- Julia
- Aline
- Aline
- Aline
- Aline
- Neto
- Neto
- Neto
- Neto
- Karita
- Karita
- Karita
- Karita
- Karita
- Karita
- Karita
- Karita
- Karita
- Karita
- Karita
- Karita
- Karita
- Karita
- Karita
- Karita
