SARAMPION.pptx
- 1. PROTOCOLO DE VIGILANCIA EN SALUD PÚBLICA Yeisson Julián Yinary Rodríguez Hernández Médico Cirujano Uptc CENTRO DE ATENCIÓN BÁSICA DE ECOPETROL CABE TIBU IPS CLINICAL HOUSE S.A.S. CÓDIGO: 730
- 2. Erradicación para el año 2000 Principales causas de muerte en niños pequeños inclusive si vacuna. ELIMINACION > Prioridad política y sanitaria. PAI – 12 meses y 5 años. Coberturas > 90%. Otras estrategias – 2005, vacunación grupos de 14 a 39 años (aumentar inmunidad)
- 3. EPIDEMIOLOGIA 2014 – 114900 muertes / 314 al día (mundial). 2016 – 189844 (mundial). 2002 – 6404 casos sospechosos Colombia. Brote (139) Barranquilla por 1 caso importado de Venezuela. 2011 – último brote grande Barranquilla (6) por 1 caso importado de Brasil.
- 4. DEFINICIÓN Enfermedad eruptiva aguda, sumamente contagiosa de origen viral. ETIOLOGIA: Genero: Morbillivirus - Flia: Paramyxovirus Virus RNA de 100 a 250 nm
- 5. Transmisión: persona-persona por gotas de flugge y partículas en aire. Periodo de incubación: 14 días. Síntomas prodrómicos: 1-3 días antes del exantema. Periodo de contagio: 4 días antes y después del exantema. Replicación viral en el epitelio respiratorio. Invasión viral de ganglios linfáticos regionales.
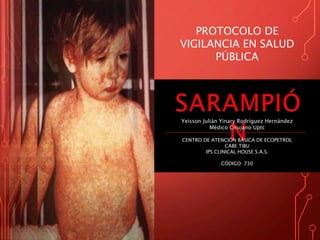
- 6. FASE PRODRÓMICA, PRE-EXANTEMATICA O CATARRAL - Fiebre: 38,5 a 40,5 C - Tos - Coriza (rinorrea) - Conjuntivitis - Manchas de Koplik (patonogmonico). FASE EXANTEMATICA O ERUPTIVA. - 3cer o 4to día. - Erupción característica con manchas rojas parduzcas, inician en cara y luego se generalizan (4 a 7 días). - Termina con descamación fina.
- 9. EXANTEMA: 1. Aparición 2-3 días después del pródromo/ 14 días después de la exposición. 2. Característica maculopapular. 3. Inicia en cara y cabeza. 4. Disemina a tronco y piernas. 5. Persiste 5-6 días 6. Desaparece en orden de aparición. Kumate-Gutierrez, infectologia clínica, 17º edición, pág. 413-420. Juan Games, introducción a la pediatría, 7º edición, pág. 411-421 Revista de Enfermedades Infecciosas en Pediatría Vol. XXIII Núm. 90
- 10. TIPOS ANTIGENICOS Y MEDIOS DE CULTIVO. • Sólo se conoce un tipo antigénico. • La infección confiere inmunidad para toda la vida. • Se puede cultivar en tejido renal humano, de mono, perro, embrión de pollo, células de amnios humano y células Hep2.
- 11. DIAGNÓSTICO • Se confirma en el laboratorio. • Mediante muestras de exudado faríngeo y sangre después de 3 días del comienzo de la enfermedad, hasta un día después de la aparición del exantema.
- 12. • La confirmación serológica mediante la presencia de IgM específica contra el saramopión. • Pruebas serológicas: • Inhibición de hemaglutinación. • Fijación del complemento. • Neutralización
- 13. Diarrea en 8% Otitis media 7% Neumonía 6% Encefalitis 0.1% TRATAMIENTO: VITMANA A: 200000 UI c/24h/2d 100000 Uic/24h/2d INMUNIZACIÓN Kumate-Gutierrez, infectologia clínica, 17º edición, pág. 413-420. Juan Games, introducción a la pediatría, 7º edición, pág. 411-421 Revista de Enfermedades Infecciosas en Pediatría Vol. XXIII Núm. 90
- 14. • Cuando se afecta al SNC se presentan cuerpos de inclusión de Dawson. • Manchas de Koplik: • Eritemas de 1-2 mm • con centro blanco rodeado de un halo eritematoso, en las mejillas a nivel de 2 molar. • Complicación nerviosa temprana: meningitis 1:1000. • Complicación nerviosa tardía: Panencefalitis Esclerosante SubAguda de 1:300000 a 1:1000000
- 15. COMPLICACIONES • Tempranas: • Neumonía, bronconeumonía. • Por staphylococcus aureus, haemolifos influenza, streptococcus pneumoniae. • Otitis media no supurativa • Tardías: • Panencefalitis Esclerosante SubAguda. • Se presenta en forma insidiosa entre 5-15 años después. • Caracterizada por deterioro mental progresivo, movimientos involuntarios, rigidez muscular, coma y muerte.
- 16. PREVENCIÓN • Aislar a los niños con sarampión. • Aplicar la vacuna Edmonston Zagreb- Schwartz (rimevax), .5ml dosis única a los 12 o 18 meses, por vía subcutánea en el deltoides izquierdo • O la vacuna cepa Enders (amunovax). • O la triple viral .(excepto para alérgicos al huevo)