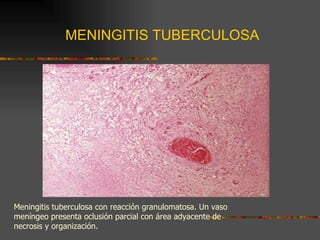
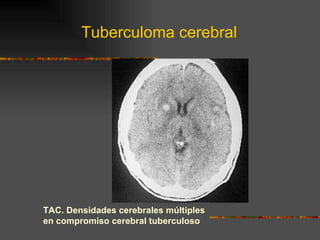
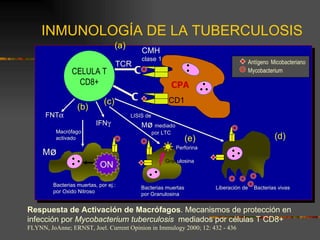
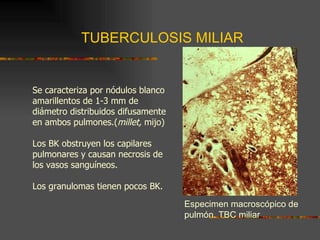
El documento describe la epidemiología y patogenia de la tuberculosis. La incidencia de casos nuevos ha aumentado a nivel mundial, especialmente en África y Asia. Un tercio de la población mundial está infectada y la tuberculosis es la causa de más de 2 millones de muertes al año. El agente etiológico es Mycobacterium tuberculosis. El macrófago fagocita al bacilo pero no lo destruye, lo que lleva a la formación de granulomas y diseminación a otros órganos.






































































![Tuberculosis gastrointestinal (HNERM 1993-1998)] Yriberry S,et al 58 casos Sintomas promedio: 5.49 meses. Cuadro clínico inespecifico. Stx > frec: baja de peso, diarrea crónica, dolor abdominal, y fiebre(> 70% de casos). Sg > comunes: dolor abdominal, ascitis, caquexia en mas del 50% de casos VSG elevada en 98% de casos. ADA alto en 95% de casos con ascitis Dx por imágenes utiles](https://image.slidesharecdn.com/30-tuberculosisextrapulmonar-110322134619-phpapp02/85/30-tuberculosis-extrapulmonar-74-320.jpg)
![Tuberculosis gastrointestinal (HNERM 1993-1998)] Yriberry S,et al Localización gastrointestinal 27.58% Solo afectación peritoneal 43% Gastrointestinal + peritoneal 27.58% Laparascopia útil en 70% de casos, para afectación peritoneal. Diagnostico es largo y tedioso y costoso. 1: Rev Gastroenterol Perú 1998 Sep.-Dec;18(3):238-249](https://image.slidesharecdn.com/30-tuberculosisextrapulmonar-110322134619-phpapp02/85/30-tuberculosis-extrapulmonar-75-320.jpg)