U4-T1-RECTO Y ANO.pdf
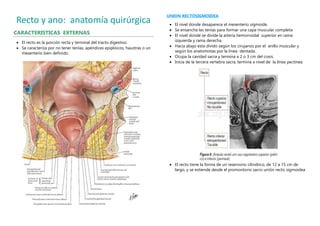
- 1. Recto y ano: anatomía quirúrgica CARACTERISTICAS EXTERNAS • El recto es la porción recta y terminal del tracto digestivo. • Se caracteriza por no tener tenías, apéndices epiploicos, haustras o un mesenterio bien definido. UNION RECTOSIGMOIDEA • El nivel donde desaparece el mesenterio sigmoide. • Se ensancha las tenías para formar una capa muscular completa. • El nivel donde se divide la arteria hemorroidal superior en rama izquierda y rama derecha. • Hacia abajo esta divido según los cirujanos por el anillo muscular y según los anatomistas por la línea dentada. • Ocupa la cavidad sacra y termina a 2 o 3 cm del coxis. • Inicia de la tercera vertebra sacra, termina a nivel de la línea pectínea. • El recto tiene la forma de un reservorio cilíndrico, de 12 a 15 cm de largo, y se extiende desde el promontorio sacro unión recto sigmoidea
- 2. Válvulas de Houston • Son tres repliegues de peritoneo • Superior, media e inferior. • La media es la más consistente en localización y presencia también llamada Kohlrausch´s plica Venas • El sistema venoso acompaña a las arterias respectivas, se origina de un plexo venoso localizado en la ampolla rectal y canal anal, luego sigue a las respectivas arterias, la superior va a drenar al sistema porta por la vena mesentérica inferior, la media e inferior a la vena hipogástrica y luego al sistema de la cava.
- 3. Linfáticos • Sistema linfático, se dirige hacia arriba siguiendo los vasos de la mesentérica inferior y los vasos iliacos y aorta, los del canal anal se drenan a los ganglios inguinales, por eso las lesiones anales se manifiestan con adenopatía inguinal • Forman dos plexos extramurales arriba y debajo de la línea pectinada • SUPERIOR: Ganglios rectales posteriores de la arteria hemorroidal superior y ganglios pélvicos. • Región media: ganglios hipogástricos • Inferiores: Ganglios inguinales Nervios Inervación Musculatura • El conducto está cubierto por dos capas de musculo liso. La mas interna está formada por una túnica circular. • La segunda está constituida por fibras longitudinales Que impiden la separación de los elementos esfinterianos. Rectal inferior Esplácnicos pélvicos (parasimpático) Hipogástrico (simpático) Plexo rectal
- 4. Esfínter externo Línea pectinada • Está formada por los márgenes de las válvulas anales, que son sacos pequeños de mucosa conocidos como glándulas de Morgagni. • Están formadas por haces paralelos subyacentes de la muscular de la mucosa. ANO IMPERFORADO CIRUGÍA PARA LA MALFORMACIÓN ANORECTAL PEDIÁTRICA (ARM) • Las malformaciones anorectales (ARM) comprenden un amplio espectro de anomalías que afectan a niños y niñas y pueden afectar el ano distal y el recto, así como los tractos urinario y genital. • Paulus Aegineta, en el siglo VII DC, registró el primer relato de cirugía exitosa para ano imperforado. Sugirió romper una membrana obstructora con un dedo o una punta de cuchillo y luego dilatar el tracto hasta que se completara la curación. • En 1835, Amussat describió la proctoplastia perineal formal (es decir, la movilización del intestino a través de una incisión perineal y sutura en la piel). • En 1930, Wangensteen y Rice abogaron por primera vez por imágenes para delinear la anormalidad. Los procedimientos abdominoperineales de etapa única se utilizaron ampliamente después de los informes de Rhoads, Pipes, Randall, Norris, Brophy y Brayton (1948-1949). • En 1980, el abordaje quirúrgico para reparar ARM se alteró dramáticamente con la introducción del abordaje sagital posterior por parte de Peña y Devries. • Posteriormente, Georgeson agregó la laparoscopía. • El dictamen quirúrgico tradicional no permitía la división de la línea media posterior porque se creía que esta división, de forma algo errónea, causaba incontinencia en el niño. Por lo tanto, los cirujanos abordaron estas malformaciones utilizando un enfoque combinado abdominal, sacro y perineal, con visibilidad limitada. Este principio fue fundamental para el desarrollo de las técnicas quirúrgicas utilizadas actualmente para reparar estas malformaciones. • En los últimos años, ha habido un consenso cada vez mayor de que algunas malformaciones se abordan mejor transabdominalmente y otras de forma sagital posterior.
- 5. Etiología • Aunque no se ha determinado el defecto embriológico preciso que causa malformaciones anorrectales, la formación de la membrana cloacal y la posterior descomposición en aberturas urogenitales y anales deben ocurrir a las 8 semanas de gestación. Los defectos en la formación o forma del tabique urorrectal posterior explican muchas de las anormalidades descritas del ano imperforado. • No hay factores de riesgo conocidos que predispongan a una persona a tener un hijo con ano imperforado. • Un enlace genético a veces está presente. Epidemiologia • Los ARM ocurren en aproximadamente uno de cada 3000-5000 nacimientos y son ligeramente más comunes en los hombres, con un riesgo del 1% de que una familia tenga un segundo hijo con un ARM. • Las malformaciones anorrectales ocurren en aproximadamente 1 recién nacido por cada 5000 nacimientos vivos de EE. UU. • Datos demográficos relacionados con la raza, el sexo y la edad; no informan de ninguna predilección racial o sexual conocida. Pronostico • Todos los pacientes que tienen una malformación anorrectal sin una comorbilidad significativa que ponga en peligro la vida deben sobrevivir. Por lo tanto, el pronóstico se determina mejor en función de la probabilidad de continencia fecal primaria. • La continencia, definida como deposiciones voluntarias con suciedad mínima, varía según las malformaciones primarias y asociadas. • Los niños con ano imperforado sin fístula tienen un 76% de posibilidades de tener evacuaciones intestinales voluntarias. • Para los recién nacidos con una malformación anorrectal (ARM), el diagnóstico temprano preciso y el tratamiento experto son cruciales. • Durante las primeras 24-48 horas de vida en un recién nacido con • ARM, se deben responder las siguientes dos preguntas: → ¿Tiene el recién nacido alguna anomalía asociada que deba abordarse de inmediato? → ¿Debe el recién nacido someterse a un procedimiento primario sin una colostomía protectora con dilataciones como medida temporizadora, o debe someterse a una colostomía protectora con reparación definitiva diferida para una fecha posterior? • El cirujano también debe determinar si las mujeres recién nacidas tienen una vagina distendida (hidrocolpos), si debe drenarse y si se requiere derivación urinaria. Estas maniobras están destinadas a prevenir la sepsis y la acidosis metabólica y para proteger los riñones con el objetivo de prevenir el desarrollo de insuficiencia renal crónica Examen físico • Durante un examen físico completo, la atención debe centrarse en el abdomen, los genitales, el recto y la columna vertebral inferior. • El ombligo debe ser examinado por la ausencia de una arteria umbilical (cordón de dos vasos), lo que puede sugerir un riñón ausente. El abdomen debe palparse para detectar masas, que pueden incluir un riñón dilatado, vejiga, hidrocolpos, riñón ectópico, duplicación u otra estructura quística. En los hombres − Los testículos deben palparse en el escroto. Luego se examina el perineo. − Las fístulas perineales se diagnostican al descubrir aberturas en el perineo, el meconio o la mucosidad en una pequeña franja que se extiende hacia el rafe medio escrotal, un surco perineal o una malformación en “asa de balde” en la piel del hoyuelo anal .
- 6. En las mujeres − Una fístula perineal puede identificarse directamente como una pequeña abertura en el perineo. Si no hay ninguno presente, los labios se separan para buscar una fístula vestibular. Una fístula fourchette es un tipo de fístula vestibular que se caracteriza por una mucosa húmeda del vestíbulo anterior y un anodermo seco posterior en la unión del vestíbulo y el perineo • Ano imperforado pediátrico. Fístula de Fourchette. Esta malformación está aproximadamente a medio camino entre una fístula perineal y una fístula vestibular. La fístula tiene un revestimiento de la mucosa vestibular húmeda en su mitad anterior, pero la mitad posterior es piel perineal seca. − Si no se observa fístula y solo se observa una abertura entre los labios acortados, la niña tiene una cloaca. − Ano imperforado pediátrico (malformación anorrectal). Cloaca. Esta es la apariencia clásica de una niña con una malformación cloacal con un solo orificio perineal. Los genitales parecen bastante cortos, lo cual es un hallazgo consistente con la cloaca. Diagnostico ESTUDIOS DE LABORATORIO − HEMOGRAMA COMPLETO, AGA Y ELECTROLITOS:El recuento completo de células sanguíneas (CBC), el tipaje y la detección de sangre y los niveles de electrolitos en suero deben medirse en todos los niños con ano imperforado que requieren operación. − EXAMEN DE ORINA: Se debe realizar un análisis de orina para determinar la presencia de una fístula rectourinaria en todos los casos en los que el diagnóstico no se puede hacer basándose únicamente en los hallazgos del examen físico. Estudios de imagen • Radiografía sacra • Radiografía pélvica lateral a las 24 horas. • Ultrasonido • Ecografía espinal − Ultrasonografía que demuestra hidronefrosis en recién nacido con ano imperforado. − Radiografía de disparo cruzado en la que se puede observar una columna de aire en el recto distal cerca de la piel perineal.
- 7. • Colostografía distal de presión aumentada • Cistouretrografía miccional • Resonancia magnética Consideraciones de abordaje quirúrgico • La presencia de malformaciones asociadas, como la prematuridad y la enfermedad cardíaca congénita, a menudo pospone la reconstrucción colorrectal definitiva. • El proceso de toma de decisiones tiene como objetivo determinar qué niños deben someterse a reparación primaria en el período neonatal y qué niños requieren colostomía y reparación definitiva de manera escalonada. COLOSTOMIA Se recomienda una colostomía descendente con estomas separados. Ventajas: • Solo una pequeña porción del colon distal está desfuncionalizada, pero con una cantidad adecuada de rectosigmoides para la extracción futura. • El lavado y la limpieza de la porción del colon distal a la colostomía es relativamente fácil. • La colostografía distal es fácil de realizar. • Los estomas separados evitan el derrame de heces desde el intestino proximal al distal, lo que evita las heces distales impactadas y las infecciones del tracto urinario. • El prolapso con esta técnica es poco frecuente. Anorectoplastia sagital posterior • El abordaje sagital posterior (anorectoplastia sagital posterior) es ideal para definir y reparar la mayoría de las malformaciones anorrectales (ARM), como el ano imperforado. • En el 90% de los niños recién nacidos, las ARM pueden repararse con un abordaje sagital posterior solo, mientras que el 10% requiere un componente abdominal adicional (con laparotomía o laparoscopia) para movilizar un recto muy alto. • Muchos cirujanos pediátricos optan por extracción primaria en niños con fístulas perineales (o sin fístulas) y bolsas rectales cercanas (<1 cm) en la radiografía pélvica lateral de 24 horas. − Colostografía distal en pacientes con ano imperforado y fístula rectouretral, en este caso a nivel prostático
- 8. • Se usa un estimulador muscular para mostrar la posición precisa del complejo muscular rectal para permitir la división exacta en la línea media. La línea media para esta operación está definida por la línea que divide con precisión el complejo muscular por la mitad. • La disección continúa hasta que se identifica la bolsa rectal. Luego se moviliza la bolsa hasta obtener la longitud adecuada y el recto se separa por completo de su unión al tracto genitourinario. Incluso si las estructuras no se comunican, permanecen íntimamente asociadas hasta su total movilización. Este paso asegura que el cirujano no pierda una fístula que se perdió en los resultados del análisis de orina. • Una vez que se ha movilizado el recto, el estimulador muscular se usa para marcar los límites anterior y posterior del complejo muscular. El cuerpo perineal se reconstruye y el recto se clava en el medio del complejo muscular. La herida posterior se cierra y se realiza una anaplastia. Cierre de colostomía • Una vez que la herida se ha curado por completo y las dilataciones postoperatorias han logrado su objetivo (es decir, el neoanus tiene el tamaño deseado), la colostomía puede cerrarse de manera quirúrgica tradicional.
- 9. PROLAPSO RECTAL Clasificación Mucoso (Tipo I): • Prolapso mucoso Oculto (PRI) (Tipo II): • Invaginación interna sin protrusión visible • Intususcepción Externo (PRE) (Tipo III) • Prolapso completo. • Descienden todas las capas Definición general: • Es la protrusión de todas las capas del recto a través del ano, que se manifiesta como anillos concéntricos de la mucosa rectal. La procidencia rectal completa es un prolapso circunferencial de espesor completo de la pared rectal más allá del canal anal. La procidencia parcial implica el prolapso de la mucosa solamente. Factores que estabilizan el recto: • Fijación por los tejidos vecinos • Fascias aponeuróticas • Concavidad del sacro: protege el recto • Soporte por el elevador del ano • Tono de los esfínteres Epidemiología • La procidencia rectal es poco común, con una incidencia entre 0,25 y 0,42 por ciento en la población adulta. • La prevalencia se estima en 1 por ciento en adultos mayores de 65 años. • Edad mayor de 40 años • Sexo femenino. Mujer 6:1 Hombre • Multiparidad, parto vaginal. • Cirugía pélvica previa. • Esfuerzo crónico, diarrea crónica, estreñimiento crónico. • Demencia, Hombres: 40 a. Autismo, alt psiquiátricas/desarrollo. Etiología Congénitos y adquiridos • Enfermedades neurológicas • Excesiva presión del piso pélvico • Constipación • Rectosigmoides redundante • Sexo femenino • Ulcera rectal solitaria Fisiopatología Anatomía? Obstrucción salida Función? − Dismotilidad − Hiposensibilidad
- 10. Teoría de Moschwitz, 1912. Factores anatómicos • Saco Douglas profundo • “Rectificación“ rectal • Falta fijación al sacro • Atonía muscular pelvis • Colon redundante Teoría de Ripstein • Pérdida de la fijación del recto al sacro y por la presencia de un meso móvil que permite la invaginación del recto, sin que haya defecto en el piso pélvico Teoría de Broden, 1968 • La fase inicial del desarrollo del prolapso comienza con dicha invaginación a unos 6-8 cm del ano y afectando al intestino en toda su circunferencia .Defecografía: invaginación Oxford Rectal Prolapse Grade (ORPG) Parks, 1977 SPD: Síndrome del Periné descendente. Esfuerzo- denervación Devadhar, 1967 Anterior rectal wall, “crucial point”
- 11. Clínica Inicio y curso gradual Clínica inicial: • Protrusión con Valsalva, reductible • Mucosidad y “soiling” (ensuciamiento); sensación de humedad • Ulceración y sangrado mucoso Clínicaavanzada • Evacuaciones incompletas y tenesmo • Incontinencia fecal • Disfunción simultánea o sucesiva (otros órganos) Dx/evaluación: Diferenciación, Confirmación, Valoración funcional intestinal y pélvica • Anamnesis, Historia clínica (33% de IU; 25% prolapso genital • asociado) • Examen físico • Si prolapso no aparente: “autofotografía”. • Colonoscopia / recto sigmoidoscopia • Manometría (si hay incontinencia) • Defecografía; RMN dinámica; US • Estudios funcionales: Selectivos (función e inervación esfinterianas) Evaluación integral Tratamiento Abdominal vs Perineal ABDOMINAL PERINEAL • Menos recurrencias • Mejores resultados funcionales • Cirugía abdominal mayor • Laparotomía / Laparoscopia • Recurrencias frecuentes • Requiere “elevadorplastia” • No cirugía abdominal • No disección pélvica Técnicas Abdominales • Ripstein • Orr-Loygue • Frykman • Wells Técnicas perineales • Delorme (1900) • Altemeier (RSP)
- 12. − Elevadorplastia − Anastomosis mecánica − Reservorio colónico • Thiersch, 1891 • Gant-Miwa (resecar mucosa redundante) 1.Ripstein • Movilización recto al sacro • Rectopexia • Fijación con malla (5cm) al sacro envolviendo al recto • Puntos separados, sutura no absorbible • Debe permitir el paso de los dedos entre el recto y el sacro • El Peritoneo se sutura en la malla COMPLICACION: • Obstrucción y recurrencia 4% 2.Orr-Loygue • Se realiza disección del recto por sus caras anterior y posterior hasta el plano de los músculos elevadores, respetando los ligamentos laterales; el recto se fija mediante dos bandas de marlex o nailon desde las caras laterales del recto al promontorio lo más lateralmente posible. La mortalidad con esta técnica es de 0% y la recurrencia va de 0 a 2.8% 3.Frykman 1955 → Movilización recto → Fijación al sacro con SA → Plicatura → músculos elevadores → Sigmoidectomia → Anastomosis colorrectal Ripstein, 1965 (Teflon)
- 13. Complicación • Incontinencia • Estreñimiento 4.Wells • Movilización recto • Compresa (Ivalon) (Alcohol polivinilico) • Se coloca x detrás del recto • Se fija al sacro con puntos separados Complicación • Estreñimiento → 48% 5.Delorme 1900 • Mucosectomia • Resección de 10-15cm • Plicatura – músculo rectal • Mejora incontinencia 46-75% • Recurrencia 21% 6.Altmeier 1971 • Resección de toda la pared • Reflexión peritoneal • Ligadura → vasos rectales • Resección 15-30cm • Plastia del músculo elevador y del puborrectal • Reseca el saco herniario • Anastomosis con puntos separados − Elevadorplastia − Anastomosis mecánica − Reservorio colónico 1%
- 14. 7.Thiersch • Thiersch, 1891. Se coloca alrededor del orificio anal un anillo de alambre con el fin de mantener la continencia y evitar el prolapso Resumen y recomendaciones • La procidencia rectal (prolapso rectal) y la invaginación intestinal (prolapso rectal oculto) son trastornos del piso pélvico que típicamente ocurren en mujeres adultas mayores • Los síntomas de la procidencia rectal incluyen antecedentes de malestar abdominal, evacuación intestinal incompleta, masa rectal y secreciones de moco y / o heces asociadas con hábitos intestinales alterados. El signo más común es una protrusión de grosor completo del recto a través del ano, que puede ser intermitente • Las evaluaciones de diagnóstico para detectar trastornos asociados del piso pélvico incluyen el examen físico, la colonoscopia según las pautas de detección, la defecografía y los estudios de fisiología anorrectal. • La reparación quirúrgica es el pilar de la terapia. Las indicaciones para una reparación quirúrgica incluyen la sensación de prolapso rectal e incontinencia fecal y / o estreñimiento asociados con el prolapso. • Para pacientes con enfermedades comórbidas que impiden un procedimiento quirúrgico, o para pacientes que rechazan una reparación quirúrgica, se puede intentar el tratamiento médico.