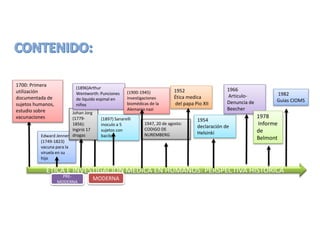
Historia de la ética en investigación médica con sujetos humanos desde 1700
- 1. 1700: Primera utilización documentada de sujetos humanos, estudio sobre vacunaciones Edward Jenner (1749-1823) vacuna para la viruela en su hijo (1896)Arthur Wentworth: Punciones de liquido espinal en niños Johan Jorg (1779- 1856): Ingirió 17 drogas (1900-1945) investigaciones biomédicas de la Alemania nazi (1897) Sanarelli inoculo a 5 sujetos con bacilos 1952 Ética medica del papa Pio XII 1947, 20 de agosto: CODIGO DE NUREMBERG 1966 Articulo- Denuncia de Beecher 1954 declaración de Helsinki 1982 Guias CIOMS 1978 Informe de Belmont ÉTICA E INVESTIGACIÓN MEDICA EN HUMANOS: PERSPECTIVA HISTÓRICA PRE-MODERNA MODERNA
- 2. EVENTOS HISTÓRICOS INFLUYENTES EN LA INVESTIGACIÓN CON SUJETOS HUMANOS PRE MODERNA Miembros De Su Familia Edwar Jenner – Viruela-hijo Ellos Mismos Johann Jorg- 17 Drogas CIENCIA MODERNA A GRAN ESCALA POBLACIONES VULNERABLES 1896 Arthur Wentworth punciones de liquido espinal en 29 chicos SIN CONSENTIMIENTO 1897 Sanarelli inoculo a cinco sujetos con bacilos Experimentos al limite, Vivicección infantil Las punciones del Dr. Wentworth(1896)
- 3. Falta de consentimiento. Explotación de individuos vulnerables. Coerción. No brindar tratamiento disponible. Engaños
- 4. Código ético de Berlín(1900) (1931)Directrices para nuevas terapias y experimentación en humanos Hitler ,ley de depuración y mejoramiento racial Supervivencia del ejercito alemán frente a agentes bélicos Experimentació n de nuevos fármacos o técnicas quirúrgicas Demostración de superioridad racial Articulo: Enciclopedia del Holocausto, experimentos médicos nazis
- 5. Experimentos Durante La Era Nazi Estudiar la regeneración del hueso, el músculo y el nervio, así como el trasplante de hueso de una persona a otra. Las secciones de los huesos, músculos y nervios fueron removidos de los sujetos. Horrores olvidados, Los crímenes de la experimentación en seres humanos durante el Siglo XX.
- 6. Investigaciones en gemelos: Crecimiento de cabello. Soporte en tinas de agua caliente . Prueba de líquidos usados como enemas. Revisiones urológicas. CREACIÓN DE SIAMESES Horrores olvidados, Los crímenes de la experimentación en seres humanos durante el Siglo XX.
- 7. Horrores olvidados, Los crímenes de la experimentación en seres humanos durante el Siglo XX.
- 8. NACIMIENTO DEL CODIGO DE NUREMBERG MALTRATO A LA POBLACION EN INVESTIGACION CODIGO DE NUREMBERG 10 PUNTOS FALTA DE NORMAS Y REGLAS Revista Cubana de Salud Pública, Ética de las investigaciones biomédicas en poblaciones humanas
- 9. SUJETO HUMANO DEBE ESTAR EN LIBERTAD DE INTERRUMPI RLO ESTAR PREPARADO PARA TERMINARLO EN CUALQUIER FASE CONSENTIMI ENTO VOLUNTARIO BENEFICIO DE LA SOCIEDAD ÚNICAMENTE POR PERSONAS CIENTÍFICAMEN TE CUALIFICADAS PROTEGER AL SUJETO RIESGO NO DEBE EXCEDER NUNCA EL DETERMINADO POR LA IMPORTANCIA HUMANITARIA NINGÚN EXPERIMENTO CUANDO EXISTA UNA RAZÓN A PRIORI QUE LLEVE A CREER EL QUE PUEDA SOBREVENIR MUERTE O DAÑO RESULTADOS PREVIOS JUSTIFICARÁN LA REALIZACIÓN DEL EXPERIMENTO. EVITE TODO SUFRIMIENTO FÍSICO Y MENTAL INNECESARIO 10 PUNTOS Traducción adaptada de Mainetti, J.A. (1989), Ética médica, Quirón, La Plata, Argentina.
- 10. El Código de Núremberg no tuvo aceptación general sobre los aspectos éticos de la investigación humana Asociación Médica Mundial (Londres,1946) Se aprobó un conjunto de resoluciones condenatorias de la conducta adoptada por los médicos en Alemania desde 1933 1964 (8va Asamblea general) adopta la resolución sobre experimentación humana: principios para experimentación e investigación DECLARACION DE HELSINKI 32 Articulos
- 11. Respeto por el individuo. (Art 8) Decisión informada, consentimiento informado (Art. 20,21 Y 22) El deber del investigador es solamente hacia el paciente (Art. 2,3 y 10) o el voluntario (Art. 16,17) El bienestar del sujeto debe estar por encima de los intereses científicos y sociales Mientras exista la necesidad de llevar a cabo una investigación (Art. 6) Ha sufrido muchas modificaciones: (1975)Introducción de la revisión de las investigaciones por comités de ética (1996) Regulación de los placebos (2000) Garantia de continuidad de tratamiento
- 12. Denuncias de Beecher Henry Beecher, médico anestesiólogo de Harvard, publicó un artículo en el cual reportó un número abrumador de “ejemplos”, que describió hasta qué extremos la investigación clínica realizada entre 1945 y 1966 en EEUU había vulnerado la integridad y dignidad de personas. Los casos incluían la infección intencional con el virus de la hepatitis a niños discapacitados de un asilo, la inyección de células cancerosas en pacientes internados por otras causas y la privación Henry Knowles Beecher 1904 - 1976 • • intencional de tratamiento con penicilina a personas con angina estreptocócica para estudiar la historia natural de la enfermedad. Beecher H. Ethics and clinical research. N Engl J Med 1966;274:1355-60.
- 13. PRINCIPIOS DE LA ETICA DE INVESTIGACION INFORME DE BELMONT 1979 RESPETO POR LAS PERSONAS BENEFICIENCIA JUSTICIA
- 14. RESPETO A LAS PERSONAS EXIGE QUE LOS SUJETOS PARTICIPEN EN LA INVESTIGACIÓN VOLUNTARIAMENTE Y CON INFORMACIÓN ADECUADA SE DIVIDE EN DOS EXIGENCIAS MORALES SEPARADAS: LA EXIGENCIA DE RECONOCER AUTONOMÍA Y LA EXIGENCIA DE PROTEGER A AQUELLOS CON AUTONOMÍA DISMINUIDA.
- 15. BENEFICIENCIA EL MANDAMIENTO HIPOCRÁTICO "NO HACER DAÑO" HA SIDO UN PRINCIPIO FUNDAMENTAL DE LA ÉTICA MÉDICA POR MUCHOS AÑOS. UNO NO DEBE LASTIMAR A UNA PERSONA, NO IMPORTA QUÉ BENEFICIOS PUDIERA TRAER A OTROS. ACRECENTAR AL MÁXIMO LOS BENEFICIOS Y DISMINUIR LOS DAÑOS POSIBLES.
- 16. JUSTICIA ¿Quién debe recibir los beneficios de la investigación y soportar su responsabilidad? Estamos frente a la denominada justicia distributiva, que exige la distribución equitativa tanto de los costos como de los beneficios por la participación en el estudio de investigación
Notas del editor
- EVENTOS HISTÓRICOS EN LA INVESTIGACIÓN CON SUJETOS HUMANOS La ciencia actual se basa en el inductivismo, método basado en la experiencia. Consiste en reunir una gran número de observaciones o repetir muchas veces un mismo experimento, para asi poder inferir una regla general o predecir algún hecho. La medicina en su fin directo de sanar personas o darles una mejor calidad de vida, siempre se ha visto en la necesidad de investigar; es el caso en la edad pre moderna y moderna, en las que se tenia la intención de investigar y no se tenia reglas o normativas para este fin. Los primeros investigadores se valieron de su familia y de si mismos para concluir alguna teoría, posteriormente hicieron uso de poblaciones vulnerables (enfermos mentales , prisioneros, etc) sin su consentimiento y con engaños. Sin embargo, el carácter social y humano de la medicina exige que se tenga siempre en cuenta su actuación los elementos esenciales de la condición humana. REFERENCIA BIBLIOGRAFICA http://www.historyofvaccines.org/es/contenido/articulos/el-m%C3%A9todo-cient%C3%ADfico-en-la-historia-de-las-vacunas http://experimentosallimite.blogspot.com/2013/09/viviceccion-infantil-las-punciones-del.html
- Imagen : http://4.bp.blogspot.com/-Wzw8Mdcr_PU/Ui-GppU2ocI/AAAAAAAAADY/T8h_LsTLwuA/s1600/19078.jpg
- La investigación biomédica en Alemania entre 1900 y 1930 era considerada como la más avanzada del momento, no sólo en relación con los avances en distintos campos, sino también en relación con las normas y reglamentos éticos y legales de protección de los sujetos de investigación. De hecho, el Gobierno del Reich Prusiano promulgó, en 1900, una serie de normas éticas relativas a la experimentación en humanos con nuevas herramientas terapéuticas denominado Código ético de Berlín (Normas Prusianas). Probablemente estas disposiciones fueron tomadas tras el escándalo del denominado «caso Neisser», que había reconocido públicamente (1898) haber inoculado suero de sifilíticos a prostitutas, provocando el contagio de la enfermedad a consecuencia del experimento. Años después del Código ético de Berlín de 1900, el Ministerio del Interior del Reich dictó unas «Directrices para nuevas terapias y experimentación en humanos» (1931) que recogían la doctrina legal del consentimiento informado, prohibiéndose la experimentación con moribundos y con necesitados económicos o sociales, respetar la proporcionalidad riesgo/beneficio y la necesidad de la experimentación previa en animales. La llegada al poder del Partido Nacionalsocialista de Adolf Hitler (NSDAP) en 1933 produjo una ruptura con este tipo de disposiciones, invirtiendo completamente los principios básicos del respeto a los sujetos participantes en investigaciones médicas. Hitler, siguiendo las promesas electorales que le elevaron al poder, puso en marcha una política racista en defensa de una «raza superior» en la que se vieron implicados un gran número de profesionales sanitarios. Entre las primeras de estas leyes se encontraba la Ley para la prevención de las enfermedades hereditarias de la descendencia (Gesetz zur Verhütung Erkrankung Nachwuchses), más conocida como «Acta de esterilización», promulgada en 1933. Esta normativa permitía, a instancias de un tribunal compuesto por dos médicos y un juez, la esterilización obligatoria de sujetos diagnosticados de debilidad mental congénita, esquizofrenia, psicosis maníaco-depresiva, epilepsia hereditaria, corea de Huntington, ceguera y sordera congénitas, pronunciadas malformaciones corporales de carácter hereditario, alcoholismo crónico grave, etc. , que tenía el mismo fin y utilizaba los mismos medios. Las esterilizaciones comenzaron en 1934 y, en la práctica, terminaron con el comienzo de la II Guerra Mundial, con un saldo final de casi 400.000 personas esterilizadas (0,5% de la población total). El propósito final de éstas y otras leyes (la Ley de protección de la salud hereditaria del pueblo alemán y la Ley de salud marital, más conocidas como Leyes de Nüremberg) era eliminar a una generación completa de sujetos con deficiencias genéticas a fin de «depurar» el banco de genes y mejorar la «raza aria» Referencia Bibliográfica http://www.ushmm.org/wlc/es/article.php?ModuleId=10007227
- ALGUNOS EJEMPLOS DE EXPERIMENTOS REALIZADOS EN ESTA EPOCA : La lámpara solar. Irrigación interna. Baño caliente. Calentamiento por medio de calor corporal. Experimentos genéticos. Experimentos en gemelos. Experimentación sobre grandes alturas. Experimentación en Malaria. Experimentación sobre el Gas Mostaza. Experimentos con Sulfonamida. Regeneración de hueso, músculos y nervios y trasplantes de Hueso. Experimentos con agua de mar. Experimentos sobre Hepatitis epidémica. Experimentos sobre esterilización. Experimentos sobre el Tifo. Experimentos con veneno. Experimentos sobre bombas incendiarias. REGENERACIÓN DE HUESOS , MUSCULOS Y NERVIOS Desde Septiembre de 1942 hasta Diciembre de 1943, se realizaron experimentos en el campo de concentración de Ravensbrück con el objeto de estudiar la regeneración del hueso, el músculo y el nervio, así como el trasplante de hueso de una persona a otra. Las secciones de los huesos, músculos y nervios fueron removidos de los sujetos. REFERENCIA BIBLIOGRAFICA http://experimentacionenhumanos.blogspot.com/2006/10/los-experimentos-nazis.html
- Experimentos en gemelos. Al mismo tiempo que los gemelos escapaban a la ejecución inmediata, eran condenados a un destino mucho más cruel. Mengele dedicó un ala especial para el alojamiento de sus gemelos, y de otros sujetos con limitaciones físicas y deformidades evidentes. Esta zona era conocida con el sobrenombre de “zoológico”, mientras que los gemelos participantes en los experimentos eran conocidos como los “niños de Mengele”. Si algún detalle escapaba al registro, usualmente un médico de la prisión sería castigado. Mengele inyectó muestras de sangre de un gemelo a otro y registró las reacciones producidas, las cuales consistían invariablemente en cefaleas insoportables y fiebres que duraban por varios días. Con el propósito de determinar si el color de los ojos podía ser alterado genéticamente, inyectó soluciones colorantes en los ojos de varios sujetos. Esto invariablemente conducía a dolorosas infecciones y en ocasiones a la ceguera. Si alguno de esos gemelos moría, Mengele ordenaba que sus ojos fueran extraídos en la necropsia para después ser colocados en las paredes de su oficina. Los niños más jóvenes eran colocados en celdas de aislamiento y eran sometidos a una amplia variedad de estímulos con el propósito de observar sus reacciones. Se sabe que varios gemelos fueron castrados o esterilizados. Otros fueron sometidos a vivisecciones en las cuales Mengele no empleó ningún tipo de agente anestésico. También se llegaron a inyectar agentes infecciosos por vía intravenosa para observar cuanto tiempo pasaba antes de que el sujeto sucumbiera a una gran variedad de enfermedades. Después de que toda la información necesaria era recopilada, los gemelos eran asesinados con una inyección única de cloroformo aplicada directamente en el corazón. Se tomaban todas las precauciones para que los dos gemelos murieran al mismo tiempo. Los gemelos eran entonces diseccionados y sus órganos eran enviados a centros de investigación. En otra ocasión, los gemelos recibieron dos litros de una solución no determinada para ser usada como un enema, lo cual les causó un gran dolor y discomfort. En diferentes días, los gemelos fueron sujetados en una mesa de exploraciones y sus rectos fueron prolapsados por la fuerza, con el propósito de realizar una extensiva revisión del tracto gastrointestinal inferior. Este procedimiento fue realizado sin usar ninguna clase de anestesia. Los gritos de los jóvenes eran tan fuertes, que el Dr Mengele ordenó que fueran amordazados. El siguiente día fueron sometidos a una dolorosa y humillante revisión urológica, en la que fueron obtenidas muestras titulares de los riñones, próstatas y testículos. Varias muestras de semen fueron obtenidas por medio de la fuerza en el curso de dos días. Después de tres semanas de estos atroces exámenes médicos, fueron conducidos al laboratorio de disección. Con la intervención de dos médicos, cada gemelo recibió simultáneamente una inyección en el corazón que les causó la muerte de forma inmediata. Fueron diseccionados y sus órganos fueron enviados al Instituto de Investigación Biológica racial y Evolutiva en Berlín. Esta claro que, a pesar del expreso propósito por el cual fue enviado a Auschwitz, los experimentos de Mengele no tenían ninguna relación con la investigación científica verdadera, y eran en cambio, el resultado de la ambición de un hombre y de su ferviente adherencia a la visión Nazi de la supremacía aria. El número de sujetos que Mengele asesinó durante sus investigaciones sigue siendo desconocido. REFERENCIA BIBLIOGRAFICA http://experimentacionenhumanos.blogspot.com/2006/10/los-experimentos-nazis.html
- EXPERIMENTOS DE CONGELAMIENTO Los experimentos de congelación e hipotermia fueron conducidos por el alto mando del partido Nazi. Los experimentos fueron realizados en seres humanos y tuvieron el objetivo de simular las condiciones que las tropas alemanas experimentaban en el frente del Este. Los soldados alemanes estaban mal preparados para las condiciones climatológicas que estaban experimentando en el campo de batalla. De esta forma, miles de ellos morían por los efectos del congelamiento o eran inhabilitados para el combate a causa de las heridas que les causaba el frío. LÁMPARAS SOLARES Las víctimas eran colocadas debajo de lámparas solares que producían un calor suficiente como para quemar la piel. Una víctima homosexual joven fue repetidamente llevada hasta la inconciencia por medio de métodos de congelamiento, solo para inmediatamente ser resucitado por medio de las lámparas. Murió una tarde después de ser sometido a numerosas pruebas similares. EXPERIMENTOS CON LA SULFONAMIDA Desde Julio de 1942, hasta Septiembre de 1943, se realizaron experimentos en el campo de concentración de Ravensbrück para investigar la eficacia de la sulfonamida. Heridas infligidas en sujetos experimentales fueron infectadas con estreptococos, gangrena gaseosa y tétanos. La circulación de la sangre era interrumpida atando los vasos sanguíneos circundantes a la herida para crear una condición similar a la observada en los campos de batalla. La infección era agravada mediante la introducción de restos de madero o de tierra en la herida. Posteriormente, la infección era tratada con sulfonamida y otros fármacos con el objeto de determinar su eficacia. Algunos sujetos murieron como resultado de estos experimentos.
- NACIMIENTO DEL CODIGO DE NUREMBERG Terminada la II Guerra Mundial, los excesos del periodo nazi motivaron la redacción del Código de Núremberg (Normas éticas acerca de la experimentación en seres humanos, 1947) en el que se intentaba conciliar la investigación médica y la ética. Sus autores fueron los médicos Leo Alexander y Andrew Ivy, que se basaron en los criterios usados para la condena de 24 médicos nazis en el Juicio de Núremberg (1945-1946). Los estudios realizados por esos médicos eran tan crueles que serían considerados como crímenes de la humanidad. Una de las acusaciones que se les hizo en el llamado «Juicio de los Médicos» fue la de haber formado parte en «experimentos médicos sin el consentimiento de los sujetos». En el Código de Núremberg se insistía en el consentimiento informado y voluntario de las personas sometidas al experimento (sin ningún tipo de coerción), la necesidad de evitar todo sufrimiento físico y mental innecesario, y la evidencia de que el experimento sea necesario y que conllevará un beneficio para toda la sociedad. REFERENCIA BIBLIOGRAFICA. http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-34662002000200005
- LOS 10 PUNTOS SON : 1) El consentimiento voluntario del sujeto humano es absolutamente esencial. Esto quiere decir que la persona implicada debe tener capacidad legal para dar su consentimiento; que debe estar en una situación tal que pueda ejercer su libertad de escoger, sin la intervención de cualquier elemento de fuerza, fraude, engaño, coacción o algún otro factor coercitivo o coactivo; y que debe tener el suficiente conocimiento y comprensión del asunto en sus distintos aspectos para que pueda tomar una decisión consciente. Esto último requiere que antes de aceptar una decisión afirmativa del sujeto que va a ser sometido al experimento hay que explicarle la naturaleza, duración y propósito del mismo, el método y las formas mediante las cuales se llevará a cabo, todos los inconvenientes y riesgos que pueden presentarse, y los efectos sobre su salud o persona que puedan derivarse de su participación en el experimento. El deber y la responsabilidad de determinar la calidad del consentimiento recaen en la persona que inicia, dirige, o implica a otro en el experimento. Es un deber personal y una responsabilidad que no puede ser delegada con impunidad a otra persona. 2) El experimento debe realizarse con la finalidad de obtener resultados fructíferos para el bien de la sociedad que no sean asequibles mediante otros métodos o medios de estudio, y no debe ser de naturaleza aleatoria o innecesaria. 3) El experimento debe diseñarse y basarse en los resultados obtenidos mediante la experimentación previa con animales y el pleno conocimiento de la historia natural de la enfermedad o del problema en estudio, de modo que los resultados anticipados justifiquen la realización del experimento. 4) El experimento debe ser conducido de manera tal que evite todo sufrimiento o daño innecesario físico o mental. 5) No debe realizarse experimento alguno cuando hay una razón a priori para suponer que puede ocurrir la muerte o una lesión irreparable; excepto, quizá, en los experimentos en los que los médicos investigadores son también sujetos de experimentación. 6) El riesgo tomado no debe exceder nunca el determinado por la importancia humanitaria del problema que ha de resolver el experimento. 7) Se deben tomar las precauciones adecuadas y disponer de las instalaciones óptimas para proteger al sujeto implicado de las posibilidades incluso remotas de lesión, incapacidad o muerte. 8) El experimento debe ser conducido únicamente por personas científicamente calificadas. En todas las fases del experimento se requiere la máxima precaución y capacidad técnica de los que lo dirigen o toman parte en el mismo. 9) Durante el curso del experimento el sujeto humano deber tener la libertad de poder finalizarlo si llega a un estado físico o mental en el que la continuación del experimento le parece imposible. 10) En cualquier momento durante el curso del experimento el científico que lo realiza debe estar preparado para interrumpirlo si tiene razones para creer -en el ejercicio de su buena fe, habilidad técnica y juicio cuidadoso- que la continuación del experimento puede provocar lesión incapacidad o muerte al sujeto en experimentación. REFERENCIA BIBLIOGRAFICA: (Traducción adaptada de Mainetti, J.A. (1989), Ética médica, Quirón, La Plata, Argentina.) www.bioeticanet.info/documentos/nuremberg.pdf
- NACIMIENTO DE LA DECLARACION DE HELSINKI. El Código de Núremberg no tuvo aceptación general sobre los aspectos éticos de la investigación humana, por lo que se constituyó la Asociación Médica Mundial (Londres, 1946). En su primera asamblea general (París, 1947) se aprobaron un conjunto de resoluciones condenatorias de la conducta adoptada por los médicos en Alemania desde 1933. En 1954, la Asociación adoptó en su 8a asamblea general la Resolución sobre experimentación humana: principios para experimentación e investigación, que daría lugar, a la Declaración de Helsinki en 1964. La Declaración de Helsinki pasó a ser entonces la norma internacional sobre ética de la investigación biomédica recogiendo el espíritu del Código de Nüremberg perfeccionándolo.
- ARTICULOS PRINCIPALES DE LA DECLARACIÓN DE HELSINKI El principio básico es el respeto por el individuo (Art. 8), su derecho a la autodeterminación y el derecho a tomar decisiones informadas (consentimiento informado) (Art. 20, 21 y 22) incluyendo la participación en la investigación, tanto al inicio como durante el curso de la investigación. El deber del investigador es solamente hacia el paciente (Art. 2, 3 y 10) o el voluntario (Art. 16 y 18), y mientras exista necesidad de llevar a cabo una investigación (Art. 6),el bienestar del sujeto debe estar siempre por encima de los intereses científicos o sociales (Art. 5) y las consideraciones éticas deben tomarse de acuerdo a las leyes y regulaciones (Art. 9)35. La Declaración ha sufrido desde entonces diversos retoques (Tokio, 1975; Venecia, 1983; Hong Kong, 1989; Edimburgo, 2000) y se ha convertido en una referencia internacional en ética de la investigación. La introducción de la revisión de las investigaciones por comités de ética (1975), así como la regulación del uso de placebos (1996) y las garantías de continuidad de tratamiento (2000), marcaron puntos relevantes de esta norma internacional que tuvo un amplio impacto en las normativas de distintos países y en otras normas internacionales tales como las Guías CIOMS. REFERENCIA BIBLIOGRAFICA: http://www.scielo.br/scielo.php?pid=S0102-311X2005000300020&script=sci_arttext http://www.fveter.unr.edu.ar/upload/Declaracion_Helsinki.pdf
- El artículo-denuncia de Beecher En 1966, Henry K. Beecher, un anestesista y profesor de la Facultad de Medicina de Harvard, en un demoledor artículo del New England Medical Journal, denunció 50 investigaciones en marcha en EE. UU. que no cumplían los criterios éticos aceptados como válidos en aquel momento36. En el mismo artículo, señalaba que Pappworth en Inglaterra recogió 500 artículos realizados en experimentación no ética. De los ensayos comentados destacaremos: • 1956-1971. Estudio de la hepatitis en Willowbrook State School, Staten Island. Con el fin de estudiar su etiología y epidemiología, se causó una infección deliberada con el virus de la hepatitis en una institución de niños mentalmente discapacitados, con el razonamiento de que los que ingresaron antes se infectaron espontáneamente37, 38. •1963. Chester M. Southam, que inyectó células de cáncer vivas en internos de la Prisión Estatal de Ohio, llevó a cabo el mismo experimento con 22 pacientes ancianas afroamericanas en el Brooklyn Jewish Chronic Disease Hospital para estudiar la respuesta de su sistema inmunológico. Southam le dijo a sus pacientes que estaban recibiendo «algunas células», pero obvió el hecho de que fueran cancerosas. Southam justificó el no haber recibido consentimiento por escrito alegando no querer alarmar a sus pacientes. Se le prohibió el ejercicio de la profesión, aunque paradójicamente se le nombró presidente de la Sociedad Americana del Cáncer.
- Principio de respeto a las personas El principio de respeto a las personas incorpora dos deberes éticos fundamentales, a saber: a) La no maleficencia: (no causar daño); todo ser humano tiene la obligación moral de respetar la vida y la integridad física de las personas, aun en el caso en que éstas autoricen para actuar en contrario. Nadie tiene obligación moral de hacer el bien a otro en contra de su voluntad, pero sí está obligado a no hacerle mal. De ahí que el no hacer daño sea anterior a la autonomía de las personas. b) La autonomía: del griego autós: a sí mismo, y nomos: ley, gobierno. Autonomía es la facultad para gobernarse a sí mismo. Se apoya en el concepto filosófico que considera al ser humano con facultad para autogobernarse, ser dueño de sí mismo, capaz de dar sentido y direccionalidad a su vida. En lo referente a la investigación clínica, la autonomía es una capacidad inherente al hecho de ser persona racional. Es algo que poseemos, podemos desarrollar y también perderla. En esa circunstancia, nuestro derecho a la autonomía puede trasladarse y ser objeto de decisiones de un sustituto moral y legalmente válido. "En cambio la integridad es un asunto de existencia. Es un atributo de todos los seres humanos, en pleno uso de su facultades racionales o no, adultos o niños, en estado de consciencia o de inconsciencia. No admite grados ni se puede perder. No se puede transferir. No es algo que tenemos, pertenece a nuestra totalidad de ser como humanos. Violar nuestra integridad personal es atentar contra todo lo que somos como seres humanos. Algunos autores han distinguido en dos categorías los elementos incluidos dentro del principio del respeto a la persona, a saber: a) lo pertinente a la información y b) lo relativo al consentimiento. La primera categoría atiende a la comunicación adecuada de la información y a su comprensión. La segunda se refiere al consentimiento voluntario y a la capacidad de libre elección y sin coacción alguna por parte el sujeto para participar en el estudio4. https://www.etsu.edu/irb/Belmont%20Report%20in%20Spanish.pdf
- Principio de beneficencia Beneficencia, viene del latín benefacere = hacer el bien. Se trata del deber ético de buscar el bien para las personas participantes en una investigación, con el fin de lograr los máximos beneficios y reducir al mínimo los riesgos de los cuales deriven posibles daños o lesiones. Es decir, que los riesgos sean razonables frente a los beneficios previstos, que el diseño tenga validez científica y que los investigadores sean competentes integralmente para realizar el estudio y sean promotores del bienestar de las personas. Riesgo-beneficio "Se considera riesgo de la investigación la probabilidad de que el sujeto de investigación sufra algún daño como consecuencia inmediata o tardía del estudio. Es responsabilidad del grupo de investigadores o del investigador principal identificar el tipo o tipos de riesgos a que están expuestos los sujetos de investigación" Y la Declaración de Helsinki afirma expresamente: "todo proyecto de investigación biomédica en seres humanos debe ser precedido por un cuidadoso estudio de los riesgos predecibles, en comparación de los beneficios posibles para el individuo o para otros individuos. La preocupación por el interés del individuo debe siempre prevalecer sobre los intereses de la ciencia y de la sociedad" "Los médicos deben abstenerse de realizar proyectos de investigación en seres humanos si los riesgos inherentes son inpronosticables. Deben así mismo interrumpir cualquier experimento que señale que los riesgos son mayores que los posibles beneficios
- Principio de justicia Justicia es la perpetua y constante voluntad de dar a cada uno lo suyo, esta es la clásica definición dada por Ulpiano. Según ella, el sentido original de Justicia es el de corrección, adecuación o ajustamiento de algo con su modelo. El principio de justicia en las investigaciones puede analizarse desde los principios o hacia las consecuencias de los actos. En el primer caso un diseño de investigación es justo cuando está de acuerdo con los principios, como el de respeto a las personas; en el segundo aplicamos el concepto de justicia en contextos teleológicos, de modo que será justo todo lo que armoniza el binomio costo/beneficio. Por lo tanto, la justicia se realiza no sólo en la comprensión y reconocimiento de los principios sino en la búsqueda efectiva de las consecuencias buenas de todo el actuar investigativo. La percepción del aspecto teleológico de la justicia es importante y resulta muy operativo por ser fácilmente cuantificable. Aquí puede afirmarse aquello de que la racionalidad económica es indispensable para la racionalidad ética. Concretamente el principio de justicia debe servir de criterio para responder a la pregunta de ¿quién debe recibir los beneficios de la investigación y asumir las cargas? Estamos frente a la denominada justicia distributiva, que exige la distribución equitativa tanto de los costos como de los beneficios por la participación en el estudio de investigación. Las diferencias en esta distribución sólo se justifican cuando se basan en distinciones desde lo moral, como lo es la vulnerabilidad. Los principios éticos que fundamentan las investigaciones clínicas deben aplicarse con un enfoque integral y totalizante, en el sentido de comprender a la persona en cuanto formando parte de la biosfera y en marcha hacia un destino común. De ahí que la responsabilidad del científico sobre la biosfera constituya una exigencia ética fundamental del principio de justicia. Por eso, la libertad del investigador no es absoluta: su límite es el bien integral de la humanidad y del ecosistema. Para el científico teísta sus investigaciones deben constituirse en la óptima respuesta, justa y equitativa, a la invitación del Creador para que todo ser humano colabore con el en su permanente acción creadora. "El Señor Dios tomó al hombre y le colocó en el jardín del Edén, para que lo guardara y cultivara" REFERENCIA: https://www.etsu.edu/irb/Belmont%20Report%20in%20Spanish.pdf http://www.medicinabuenosaires.com/revistas/vol60-00/2/v60_n2_255_258.pdf