UPP.pdf
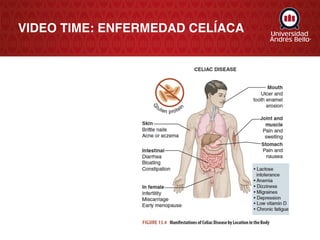
- 1. VIDEO TIME: ENFERMEDAD CELÍACA
- 3. MANEJO NUTRICIONAL DE LAS ÚLCERAS POR PRESIÓN NUYD061 – DIETOTERAPIA DEL ADULTO Y ADULTO MAYOR Nut MSc Camila Salgado Vásquez Noviembre 2020
- 4. ÚLCERAS POR PRESIÓN (UPP) ► Las heridas crónicas son aquellas que tardan >6 semanas en cicatrizar debido a múltiples factores. ►Diferentes tipos, que se clasifican según etiología. ►Las UPP son lesiones de origen isquémico que se localizan en la piel y/o tejido subyacente, generalmente sobre una prominencia ósea, como resultado de presión prolongada, o de ésta más fricción. ►Muy frecuente en pacientes postrados o con movilidad reducida. ►VIDEO
- 5. ÚLCERAS POR PRESIÓN (UPP) Presión constante sobre prominencias Compresión vasos sanguíneos Hipoperfusión Deficiencia O2 Acumulación pdctos. mtb ácidos Dilatación de VS, ↑ permeabilidad capilar Pérdida de fluidos Respuesta inmune Edema Formación de ampollas Bloqueo total suministro sangre Apoptosis Defectos/muerte tisular Áreas donde la piel yace justo sobre el hueso Áreas con escaso tejido adiposo subcutáneo Áreas expuestas a presión y/o fricción excesiva
- 6. FACTORES DE RIESGO DE UPP GENERALES Edad Patologías agudas y crónicas Sobrepeso Emaciación, sarcopenia REDUCCIÓN SENSIBILIDAD DM Uso de analgésicos Neuropatías Patologías columna cervical PRESIÓN/FRICCIÓN Falta de amortiguación No cambiar posición con frecuencia Uso de yeso, medias compresivas y/o prótesis REDUCCIÓN PERFUSIÓN Shock Deshidratación Uso de diuréticos Diarrea Hipertermia INMOVILIDAD Parálisis Debilidad Cirugías Patologías neurológicas/psiquiátricas Anestesia REDUCCIÓN OXIGENACIÓN Anemia Tr circulatorios periféricos DM Hipotensión, hipovolemia Bradicardia Uso drogas vasoconstrictoras AUMENTO CONSUMO O2 Fiebre Hipermetabolismo Infecciones DEFICIENCIAS NUTRICIONALES Hipercatabolismo Déficit proteico, vitaminas, minerales, elementos traza Malnutrición, emaciación INTEGRIDAD PIEL Piel delicada, frágil, seca Defensas reducidas Infecciones Eczema Humedad (sudor, secado insuficiente, incontinencia)
- 7. PROCESO DE CICATRIZACIÓN ► El paso de una etapa a otra es multifactorial. ►Las heridas crónicas generalmente no cicatrizan producto de la inflamación sostenida. Inflamatoria Proliferativa Remodelación ETAPAS § Un adecuado estado nutricional es fundamental para una cicatrización apropiada. § La malnutrición por déficit o exceso son factores de riesgo de desarrollo y evolución de las UPP. § Su manejo nutricional aún es controversial.
- 8. PROCESO DE CICATRIZACIÓN Cochrane Database of Systematic Reviews 2014, Issue 6. Art. No.: CD003216
- 9. OBJETIVOS DE LA DIETOTERAPIA ►Promover un balance nitrogenado positivo, para contribuir al proceso de cicatrización de las heridas. ►Recuperar el estado nutricional en pacientes deteriorados, o evitar el deterioro en pacientes de riesgo. ► Mejorar o prevenir la pérdida excesiva de masa magra, para contribuir a mantener y/o mejorar la funcionalidad.
- 10. ESTIMACIÓN DE REQUERIMIENTOS: ENERGÍA ► Las recomendaciones se basan en opinión de expertos, debido a la escasa evidencia clínica disponible, y a la variabilidad de los sujetos estudiados. Estado Nutricional Fórmula Estimativa Peso a Utilizar Ecuación Bajo Peso H&B (GER) x 1,1 EPUAP/NPUAP (GET) Real o Mínimo M: 655,1 + (9,563 x P) + (1,850 x T) – (4,676 x E) H: 66,5 + (13,75 x P) + (5,003 x T) – (6,775 x E) 30 – 35 kcal/kg/d Normopeso H&B (GER) EPUAP/NPUAP (GET) Real 30 – 35 kcal/kg/d Sobrepeso / Obesidad Mifflin (GER) Real M= (10 x P) + (6,25 x T) - (5 x E)- 161 H= (10 x P) + (6,25 x T) - (5 x E) +5 E: edad (años); EPUAP: European Pressure Ulcer Advisory Panel; GER: gasto energético de reposo; GET: gasto energético total; H: hombres; M: mujeres; NPUAP: National Pressure Ulcer Advisory Panel; P: peso (kg); T: talla (cm).
- 11. ESTIMACIÓN DE REQUERIMIENTOS: PROTEÍNAS ► Necesarias para la cicatrización de las heridas, ya que promueven la proliferación de fibroblastos que sintetizan el colágeno. ►Se recomienda distribuir la ingesta en 3 tiempos de comida, ya que así mejora el equilibrio proteico, maximizando la acumulación de proteínas musculares, y favoreciendo su utilización. ►Recomendaciones para lograr BN (+): ►Precaución en pacientes con nefropatías. EPUAP NPUAP AHRQ Proteínas (g/kg/d) 1 – 1,5 1,2 – 1,5 1,25 – 1,5 (hasta 2) AHRQ: Agency for Healthcare Research and Quality; EPUAP: European Pressure Ulcer Advisory Panel; NPUAP: National Pressure Ulcer Advisory Panel.
- 12. REQUERIMIENTOS: SUSTRATOS ENERGÉTICOS Y AGUA LÍPIDOS Ayuda a mantener balance energético adecuado, que permite que las proteínas cumplan rol estructural en proceso de cicatrización. Adecuada relación n6:n3 para efectos antiinflamatorios. CHO Se obtiene por diferencia, y su función energética cumple el mismo rol que los lípidos. Predominio de CHO complejos para evitar glicación avanzada. AGUA Funciones: mantener hidratación, turgencia, provomer eficacia circulatoria y mantener homeostasis. 1 mL/kcal o 30 mL/kg/d
- 13. MICRONUTRIENTES CRÍTICOS: VITAMINAS Vitamina C 500 mg/d • Rol antioxidante y promotor de la síntesis de colágeno. Vitamina A RDA 700-900 !g/d Vitamina E RDA 12-15 mg/d "-tocoferol • Rol antioxidante y de mantención de la integridad epitelial, por su rol en la regulación de genes que codifican para proteínas estructurales. • Rol antioxidante, vasodilatador e inhibidor de la agregación plaquetaria. Probablemente sus requerimientos estan aumentados
- 14. MICRONUTRIENTES CRÍTICOS: MINERALES Y ELEMENTOS TRAZA Zinc RDA 8 - 11 mg/d • Rol regulador de la función inmunológica y regeneración celular. • Su déficit se asocia a mayor tiempo de cicatrización. Selenio RDA 45-55 ug/d Cobre RDA 900 ug/d • Rol promotor de crecimiento celular, angiogénesis y regulador de la apoptosis celular. • Antioxidante. • Rol catalítico. • Déficit relacionado con defectos en generación de tejido conectivo y alteraciones vasculares. Probablemente sus requerimientos estan aumentados
- 15. SUPLEMENTACIÓN EN PACIENTES CON UPP ► EPUAP/NPUAP/PPPIA recomienda la suplementación con proteínas, arginina y micronutrientes en pacientes con UPP-III o IV, o múltiples UPP, si es que los requerimientos no pueden ser cubiertos con suplementos tradicionales.
- 16. REFERENCIAS ÚLCERAS POR PRESIÓN (UPP) ► Kreindl C et al. Tratamiento Nutricional en Úlceras por Presión y Úlceras Venocas. Rev Chil Nutr 2019;46(2):197-204. ►Eglseer D et al. Nutritional Management of Older Hospitalised Patients with Pressure Injuries. Int J Wound 2019;16:226-232. ►EPUAP/NPUAP/PPPIA. Prevention and Treatment of Pressure Ulcers: Clinical Practice Guideline. Emily Haesler (Ed.). Cambridge Media: Osborne Park, Western Australia; 2014.
- 17. INTOLERANCIAS ALIMENTARIAS NUYD061 – DIETOTERAPIA DEL ADULTO Y ADULTO MAYOR Nut MSc Camila Salgado Vásquez Noviembre 2020
- 18. LACTOSA ü Disacárido formado por una molécula de glucosa y otra de galactosa. ü Se encuentra en la leche en concentraciones variables. ü Es hidrolizada en intestino por la enzima lactasa. ü En 70% de la población humana, la lactasa intestinal está genéticamente programada para disminuir paulatinamente después del destete. Cruchet S et al. Rev Chil Nutr 2013;40(3):256-261. § En el adulto joven, los niveles residuales no permiten hidrolizar la lactosa de forma adecuada à Hipolactásicos. § 20-35% de la población se mantiene “lactasa persistente”
- 19. INTOLERANCIA A LA LACTOSA V/S APLV https://www.nestlenutrition-institute.org/
- 20. AQUÍ PUEDE IR EL TÍTULO ü El consumo de lactosa por sujetos hipolactásicos puede generar síntomas GI y extraintestinales que reflejan la malabsorción intestinal y su acumulación en el lumen. ü La lactosa no digerida y absorbida en el intestino delgado es fermentada en el colon por la microbiota intestinal, razón por lo cual la lactosa puede ser considerada como una fibra soluble en el hipolactásico. Cruchet S et al. Rev Chil Nutr 2013;40(3):256-261. Acumulación Secreción Hidro- electrolítica Diarrea osmótica
- 21. AQUÍ PUEDE IR EL TÍTULO ► abc ü La fermentación de la lactosa produce AG volátiles y CO2, H y metano, los cuales difunden a través de la pared colónica y pasan a la sangre para luego ser eliminados por vía pulmonar en el aire espirado. ü Por esto se utiliza la prueba de hidrógeno en aire espirado (HBT), que permite detectar hipolactasia en forma fácil, económica y no-invasiva. ü Algunos hipolactasicos pueden consumir cantidades moderadas de lactosa sin presentar sintomatología de intolerancia. Cruchet S et al. Rev Chil Nutr 2013;40(3):256-261.
- 22. DIAGNÓSTICO DE LA INTOLERANCIA A LA LACTOSA Anamnesis: síntomas clásicos como dolor abdominal, diarrea, nauseas, flatulencia, meteorismo post-ingesta de leche y sus derivados. Debieran desaparecel síntomas PRUEBA- CONTRAPRUEBA Régimen estricto S/L por 2 semanas Reintroducción de alimentos con lactosa síntomas debiesen reaparecer
- 23. DIAGNÓSTICO DE LA INTOLERANCIA A LA LACTOSA: HBT Método rápido y no invasivo. Determina la cantidad de H2 espirado, producto de la fermentación de CHO mal digeridos Adicionalmente, se mide el metano o CO2, ya que existe correlación entre su presencia y severidad de la intolerancia.
- 24. TEST DE HIDRÓGENO ESPIRADO Diagnostics 2020;10(6):412 5. Ingerir diferentes dosis de lactosa (de 35 a 50 g). Suspender ATB, probióticos, proquinéticos y laxantes 4 semanas antes del test. Suspender tabaco y actividad física intensa al menos 4 h antes del test. 1. Régimen sin residuos 24 h antes 2. Ayuno 12 h. 3. Lavarse los dientes y utilizar clorhexidina como enjuague bucal. 4. Medir niveles basales de H2 y Metano 6. Cuantificar H2 y síntomas cada 30 minutos por 3 horas. Positivo >20 ppm
- 25. TRATAMIENTO Rev Ped Elect 2011;8(3):718-918 Ann Intern Med 2010;15;152(12):792-6 Ann Intern Med 2010;15;152(12):797-803 •Al inicio puede ser exclusión total (leer etiquetado nutricional). •La cantidad de lactosa tolerada es individual: usualmente, la dosis máxima tolerable es de 12-15 g (1 vaso de leche aprox), sin presentar síntomas, o síntomas muy leves. •Se sugiere buscar dosis tolerada de lactosa para cada paciente y no eliminar los lácteos de la dieta. Reducción de la ingesta Consumo de alimentos sin lactosa Uso de sustitutos de enzima lactasa •Asegurar ingesta de Ca y Vitamina D (DRIs) Prevenir déficits nutricionales
- 26. CONTENIDO ALIMENTARIO DE LACTOSA ► abc Ann Nutr Metab 2018;73(4):30-37
- 27. CONTENIDO DE LACTOSA (ADILAC ESPAÑA) ► abc
- 28. SUSTITUTOS DE ENZIMA LACTASA
- 29. TRASTORNOS DE LA CONDUCTA ALIMENTARIA EN ADULTOS NUYD061 – DIETOTERAPIA DEL ADULTO Y ADULTO MAYOR Nut MSc Camila Salgado Vásquez Noviembre 2020
- 30. TRASTORNOS DE LA CONDUCTA ALIMENTARIA (TCA) ►Los TCA se caracterizan por una alteración persistente de la conducta relacionada con el hecho de alimentarse que impacta negativamente sobre la salud y las capacidades psicosociales de aquellos que los padecen. ►Se consideran enfermedades psiquiátricas con una gran variabilidad en su presentación y gravedad, con gran repercusión nutricional, lo que condiciona diferentes planteamientos terapéuticos, haciéndose indispensable un enfoque multidisciplinar. Nutrición Hospitalaria 2017;34(Suppl 5):1-97.
- 31. TRASTORNOS DE LA CONDUCTA ALIMENTARIA (TCA) ►Definición DSM-V Nutrición Hospitalaria 2017;34(Suppl 5):1-97. Anorexia Nervosa (AN) 1.Restricción excesiva de ingesta en relación a requerimientos, que determina un peso significativamente bajo para la edad, sexo y estado de salud. 2.Miedo intenso a ganar peso o a convertirse en obeso, incluso estando por debajo del peso normal. 3.Alteración de la percepción del peso o la imagen corporal, exageración de la importancia de la autoevaluación o negación del peligro que implica el bajo peso. Bulimia Nervosa (BN) 1.Episodios recurrentes de atracones. 2.Comportamientos compensatorios inapropiados y recurrentes para evitar aumentar de peso. 3.Autoevaluación influenciada indebidamente por el peso y la constitución corporal. à Atracones y/ conductas compensatorias ocurren en promedio 1 vez x semana por al menos 3 meses. Trastorno por Atracón (BED) 1.Episodios recurrentes de atracones sin comportamientos compensatorios inapropiados asociados. à Atracones: Ingesta excesiva de alimentos durante un corto período de tiempo, de al menos 2 h, en cantidades superiores a la que la mayoría de las personas comerían en un período similar y en las mismas circunstancias, existiendo una sensación de pérdida de control sobre la ingesta.
- 34. EDUCACIÓN NUTRICIONAL EN (TCA) ►Pilar fundamental del TTO: Orientada a la acción y centrada en la práctica. ►Objetivo p: facilitar la adopción voluntaria de comportamientos alimentarios que fomenten la salud y el bienestar. ►En base al diagnóstico, patrón alimentario, y conocimientos sobre nutrición. Nutrición Hospitalaria 2017;34(Suppl 5):1-97. Anorexia Nervosa (AN) üMejorar la actitud y comportamiento en relación a la comida. üMejorar el patrón alimentario. üAclarar mitos. üFavorecer la recuperación nutricional. Bulimia Nervosa (BN) üPrimera etapa: Organizar las comidas, centrándose en marcar tiempos y horarios, evitando los ayunos prolongados. üSegunda etapa: Enfocarse en la calidad de los alimentos: realizar cambios pequeños y graduales, priorizando los alimentos más saludables. üTercera etapa: Enfocarse en el aspecto cuantitativo, para alcanzar el equilibrio nutricional objetivo. Trastorno por Atracón (BED) üAdecuar selección de alimentos: priorizar los de menor densidad energética y que promuevan mayor saciedad. üControlar tamaño de porciones. üFomentar cambios de conducta a largo plazo, para favorecer la mantención de un peso razonable a partir de la incorporación de estilos de vida saludables.
- 35. IMPACTO DE LA ANOREXIA NERVOSA Lancet 2015;2(12):1099-1111
- 36. TRATAMIENTO NUTRICIONAL EN LA ANOREXIA NERVOSA Nutrición Hospitalaria 2017;34(Suppl 5):1-97. • Restaurar el estado nutricional, a través de un plan dietético individualizado y basado en un patrón de consumo saludable. • Manejar/evitar las complicaciones y comorbilidades. • Educar acerca de patrones alimentarios y nutricionales saludables, eliminado mitos y creencias irracionales. • Modificar y mejorar las disfunciones previas o adquiridas* • Prevenir las recaídas una vez estabilizado el comportamiento alimentario. Objetivos • Lograr anabolismo para alcanzar peso mínimo (IMC >18) • Aumento 500 g/semana Objetivos Estado Nutricional
- 37. REQUERIMIENTOS DE ENERGÍA Nutrición Hospitalaria 2017;34(Suppl 5):1-97. • Aporte inicial 25-30 kcal/kg/d • No >1000 kcal/d Depende del Grado de DNT • Para no sobreestimar y por riesgo de SRA. • No emplear fórmulas estimativas habituales. Usar Peso Real • 20-30 kcal/kg/d • Aumentar 500 kcal/d cada 7 días Atención Ambulatoria • 70-100 kcal/kg/d (4000-5000 kcal/d) Fase de Recuperación Ponderal • 50-60 kcal/kg/d • Al cabo de 6 meses, suele estabilizarse en 30-40 kcal/kg/d Fase de Mantención
- 38. DIETOTERAPIA EN AN Nutrición Hospitalaria 2017;34(Suppl 5):1-97. No hay evidencia acerca de la mejor distribución de macronutrientes Basar plan nutricional en un patrón de consumo saludable: Plan estructurado de comidas para reestablecer ingesta, proveer nutrientes esenciales e inducir saciedad. Ampliar progresivamente el espectro de alimentos. Limitar restricciones dietéticas. SNO o NE cuando el paciente no logra cubrir requerimientos. Siempre para pacientes con dismotilidad intestinal y retraso del VG. Multivitamínimo-mineral. Tiamina en etapas iniciales de aumento acelerado de peso.
- 39. ETAPA INICIAL: RECOMENDACIONES PARA FOMENTAR NUEVOS HÁBITOS Adaprado de: Nutrición Hospitalaria 2017;34(Suppl 5):1-97. ►Evitar que el paciente participe en la compra, manipulación o preparación de los alimentos ►Distribuir la alimentación en 5 tiempos, evitando los picoteos entre éstas. ►Beber agua y líquidos con moderación, alejados de las comidas. ►Siempre comer acompañado y sentado en la mesa, sin distractores (leer, pantallas, trabajo, etc.) ►Siempre servir la comida, pactando previamente en la consulta las porciones. ►Consumir toda la comida presentada (sin negociar las raciones). ►Comer adecuadamente: No triturar, desmenuzar ni desmigajar la comida ►Duración de las comidas no <30 minutos ni > 1 hora. ►Durante la comida, evitar temas acerca de la comida, enfermedad o peso corporal ►Evitar presión, reproches y estrés. ►Evitar estar pendientes del paciente y su ingesta. ►Evitará que vaya al baño hasta que pase al menos 1 hora desde la última ingesta.
- 40. USO DE SUPLEMENTOS NUTRICIONALES ORALES Adaprado de: Nutrición Hospitalaria 2017;34(Suppl 5):1-97. Sólo cuando no es posible cubrir los requerimientos calórico proteicos con la alimentación habitual. Alimentación VO insuficiente (o se espera que lo sea; <50-60% REQ) durante más de 7-10 días en pacientes bien nutridos y con escaso estrés, o de 3-5 días en DNT y/o con estrés importante. No deben reemplazar la ingesta de alimentos!! Consumir entre comidas (al menos 60 minutos antes), o fraccionar en varias tomas (50 mL) a lo largo del día) Apenas el EN y la ingesta lo permitan, reemplazar por alimentos para lograr patrón normal.
- 41. SOPORTE NUTRICIONAL EN PACIENTE HOSPITALIZADO Adaprado de: Nutrición Hospitalaria 2017;34(Suppl 5):1-97. Realimentación VO con incrementos lentos y progresivos (200 kcal c/48 h). Aporte inicial: 30-40 kcal/kg/d à Objetivo 70-80 kcal/kg/d. Proteínas: 1 – 1.5 g/kg/d Pacientes con riesgo de SRA: 5-10 kcal/kg/d, con aumento de 20-25 kcal/kg c/48 h
- 42. SOPORTE NUTRICIONAL ARTIFICIAL Adaprado de: Nutrición Hospitalaria 2017;34(Suppl 5):1-97. Paciente reticente o incapaz de colaborar Pérdida de peso >40% del peso ideal con riesgo vial Empeoramiento de la condición. NE x SNG Fórmulas poliméricas normo/hípercalóricas según tolerancia Puede ser continua o en bolos. NP: uso controversial. Restringido a situaciones severas o de riesgo vital, cuando se contraindica la vía enteral, o si esta fracasa.
- 43. BINGE EATING DISORDER (BED) ►VIDEO
- 44. TRATAMIENTO NUTRICIONAL EN LA BULIMIA NERVOSA y BED Nutrición Hospitalaria 2017;34(Suppl 5):1-97. • Reducir o eliminar los atracones y conductas purgativas. • Minimizar las restricciones alimentarias. • Restaurar peso y estado nutricional. • Promover el ejercicio físico saludable. • Prevenir las recaídas, modificando los hábitos a largo plazo. • Manejo y prevención de complicaciones, incluidas la malnutrició Objetivos • En BP: IMC >18 kg/m2 • En SP: pérdida de peso viable y a mantención à disminución de un 5-10% mejora riesgo CV. Objetivos Estado Nutricional
- 45. DIETOTERAPIA EN BULIMIA NERVOSA Y TR POR ATRACÓN ►Para corregir el descontrol alimentario, es necesario que los pacientes coman en forma mecánica, bajo indicaciones de la nutricionista. Régimen hiperproteico Organización de tiempos y horarios de alimentación, evitando ayunos prolongados y picoteos entre comidas. Seleccionar alimentos con mayor capacidad da saciedad. Alimentos consistentes, para favorecer masticación. Aumentar ingesta de fibra, para enlentecer vaciamiento gástrico. Evitar restricciones alimentarias, ya que estimulan la compulsión. Behar R. Trastornos de la Conducta Alimentaria 2º Ed 2010
- 46. CONSEJOS PARA EL PROFESIONAL NUTRICIONISTA Adaptado de: Behar R. Trastornos de la Conducta Alimentaria 2º Ed 2010 No dar dietas estrictas ni restrictivas en pacientes con BN (restricción à compulsión) Evitar utilizar las palabras “dieta”, “regimen” , y el “fat-talking”. En pacientes restrictivas, esclarecer la diferencia entre aumento saludable de peso y engorda. Mantener comunicación y coordinación constante con el equipo multidisciplinario. Incorporar los alimentos en forma gradual, comenzando con los menos temidos, y estableciendo consensos (pero siempre liderando). ► Es al que más temen y evitan este tipo de pacientes, ya que los hace enfrentarse a su mayor miedo: la comida. ► Importancia de la protección de la relación y confianza terapéutica.
- 47. CONSEJOS PARA EL PROFESIONAL NUTRICIONISTA Adaptado de: Behar R. Trastornos de la Conducta Alimentaria 2º Ed 2010 Incluir y educar a las redes de apoyo, poniendo énfasis en el establecimiento de la confianza. En ciertas pacientes queda estrictamente prohibido revelar el peso en cada control, y es necesario restringir el auto-monitoreo. En ciertas pacientes, mencionar el peso ganado/perdido puede ser beneficioso al inicio de la realimentación, especialmente en pesos estacionarios. Ante avances satisfactorios, evitar enfocarse en el peso y la composición corporal; priorizar otros signos de mejoría (ej: pelo, piel, ánimo, disposición, concentración...)