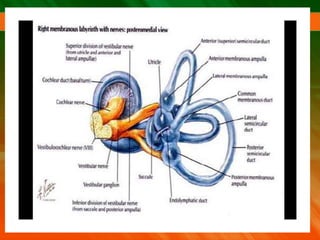
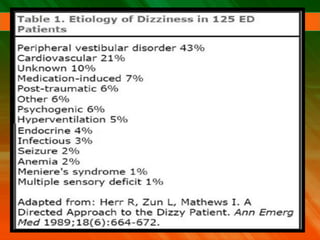
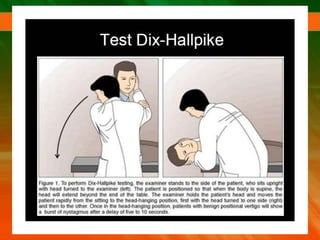
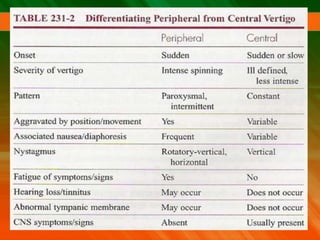
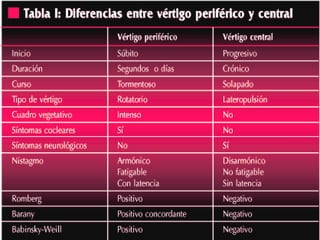
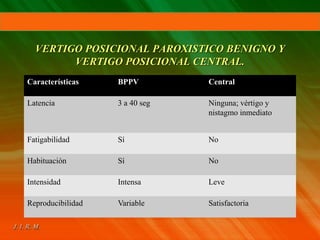
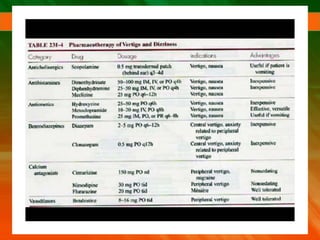
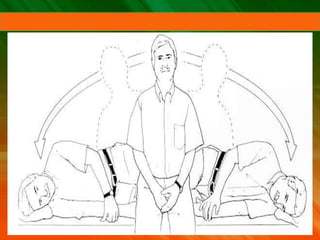
El documento describe el síndrome vertiginoso, explicando que es una sensación ilusoria o alucinatoria de movimiento causada por una disfunción del sistema vestibular. Explica que el vértigo puede ser fisiológico o patológico y enumera algunas de las causas más comunes como la enfermedad de Ménière, la neuronitis vestibular y las patologías vasculares. También detalla algunas pruebas para la exploración clínica y el diagnóstico diferencial, así como el tratamiento del vértigo.