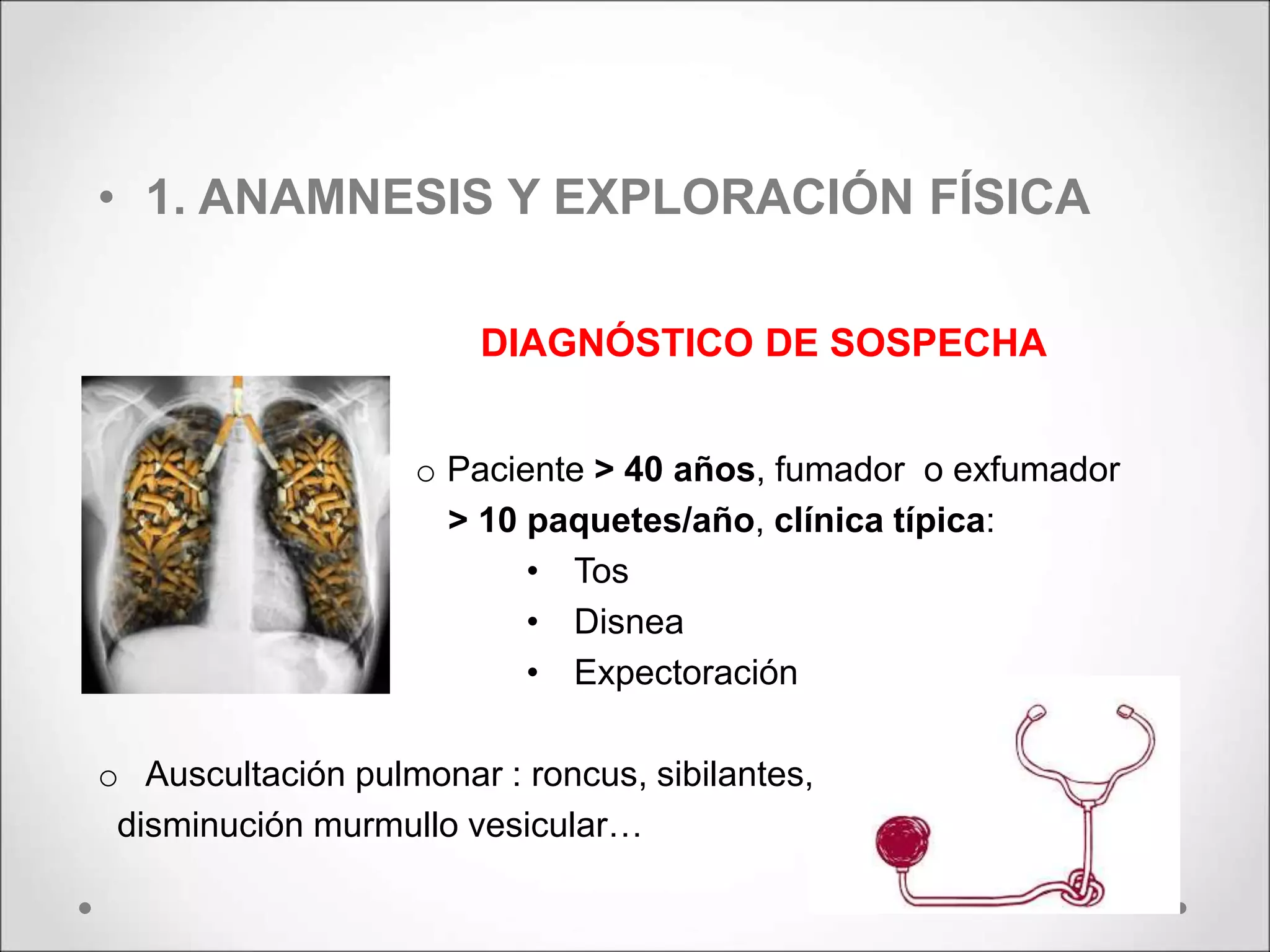
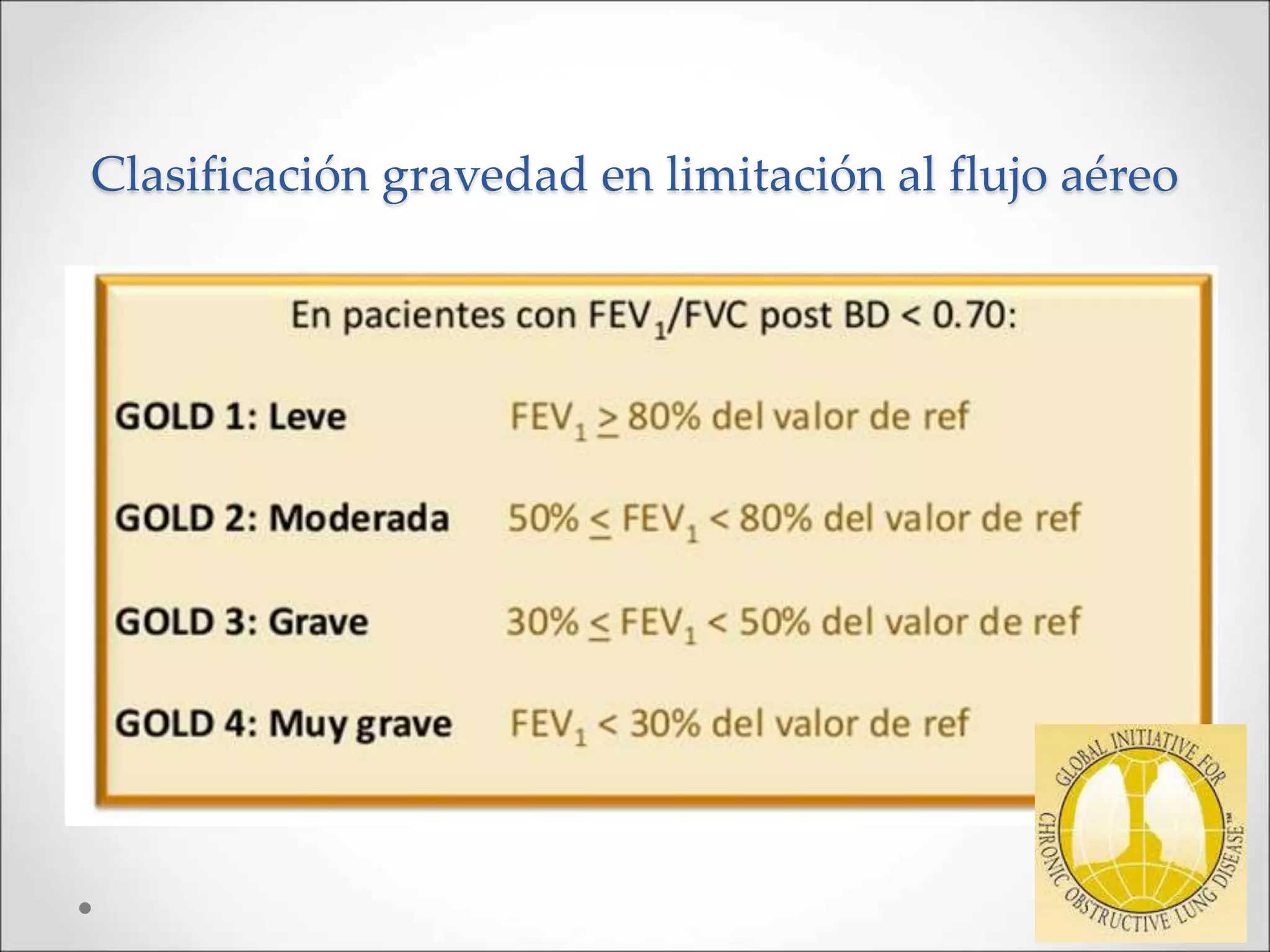
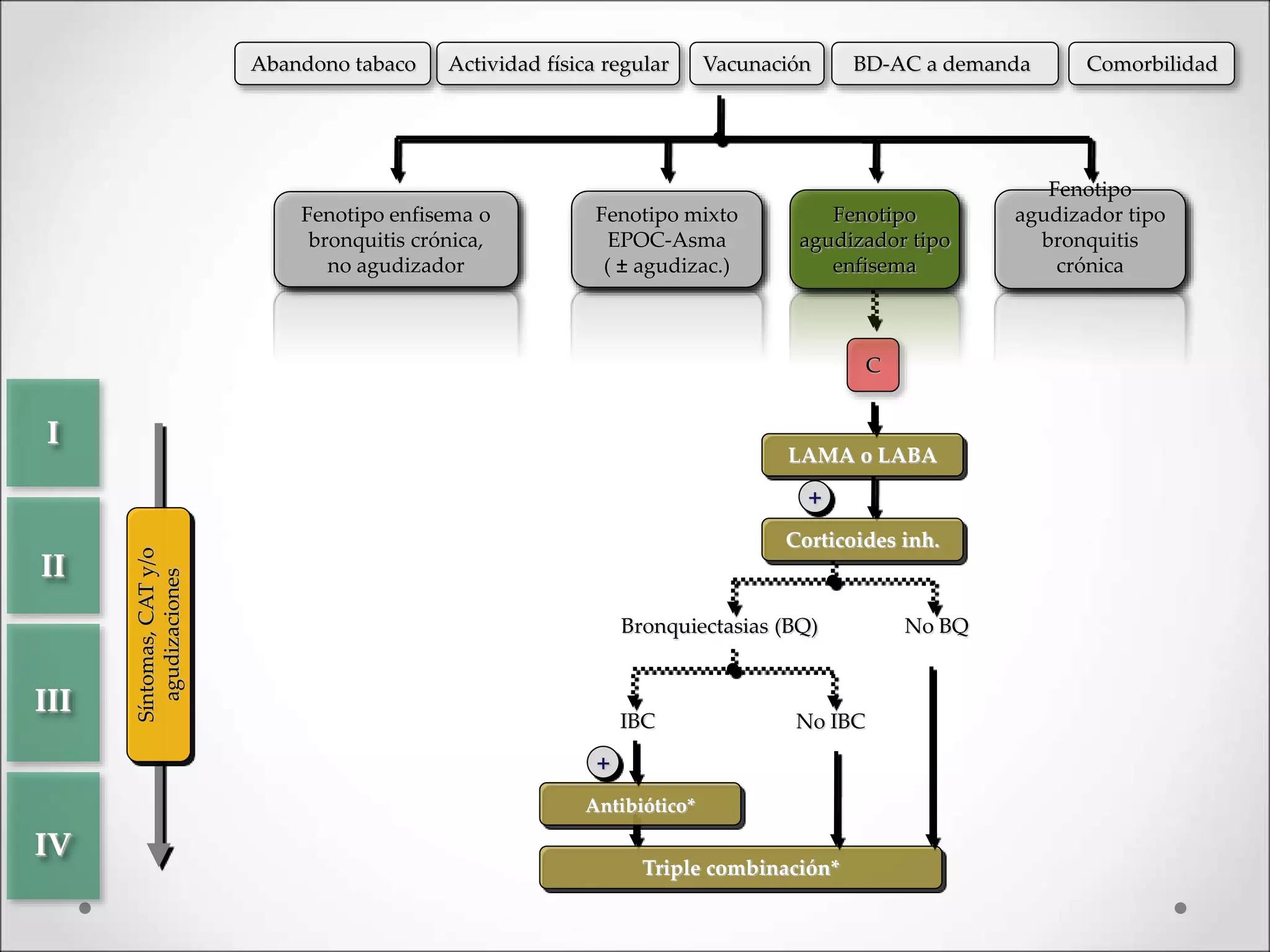
La enfermedad pulmonar obstructiva crónica (EPOC) es una afección pulmonar que causa limitaciones al flujo aéreo, frecuentemente causada por el tabaquismo y la exposición a contaminantes. En España, la prevalencia de EPOC varía, mostrando un alto índice de infradiagnóstico y asociándose a diversas comorbilidades. El diagnóstico y tratamiento incluyen desde pruebas funcionales hasta intervenciones farmacológicas y no farmacológicas, siendo crucial el abandono del tabaco y la actividad física regular.