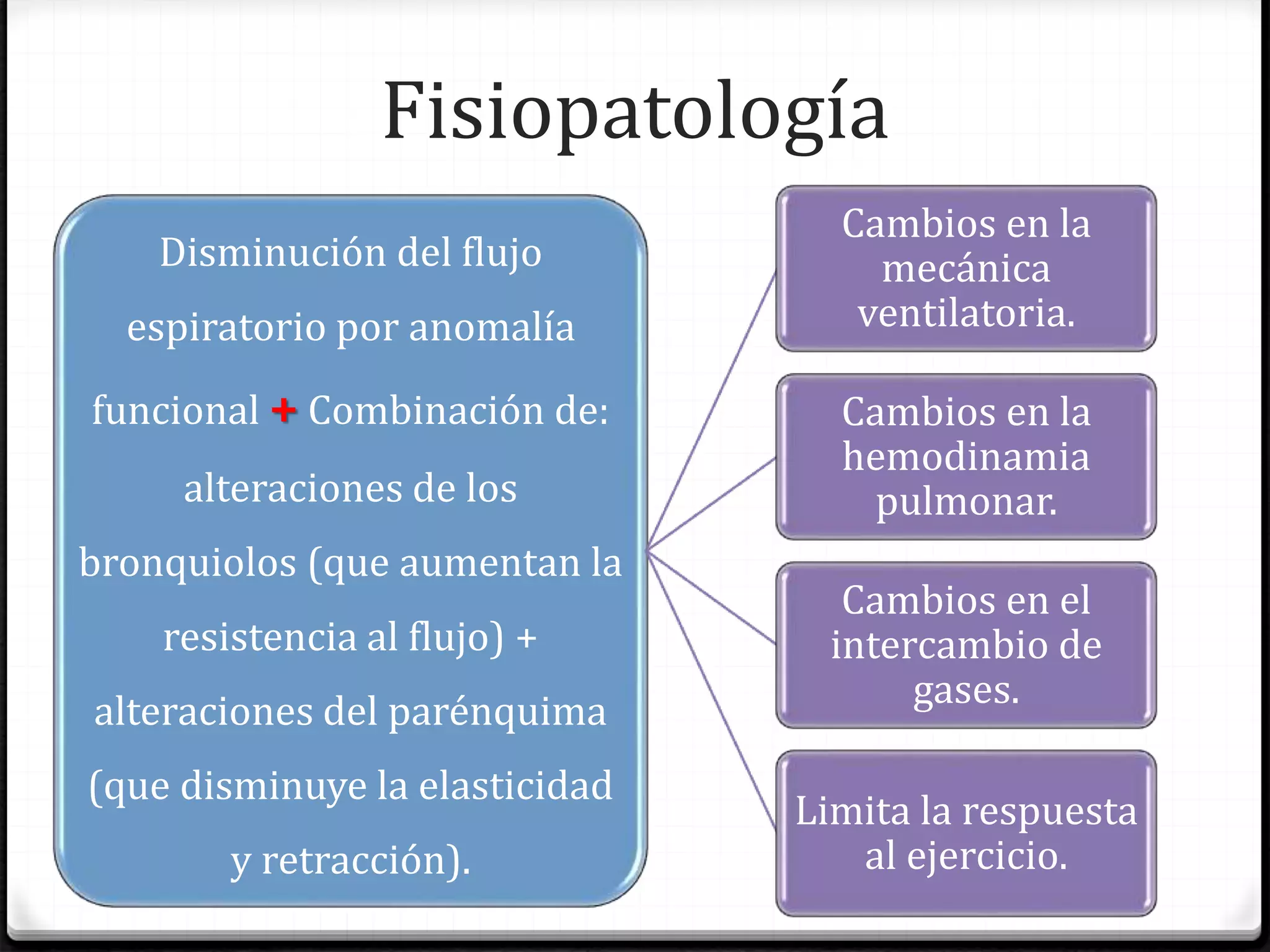
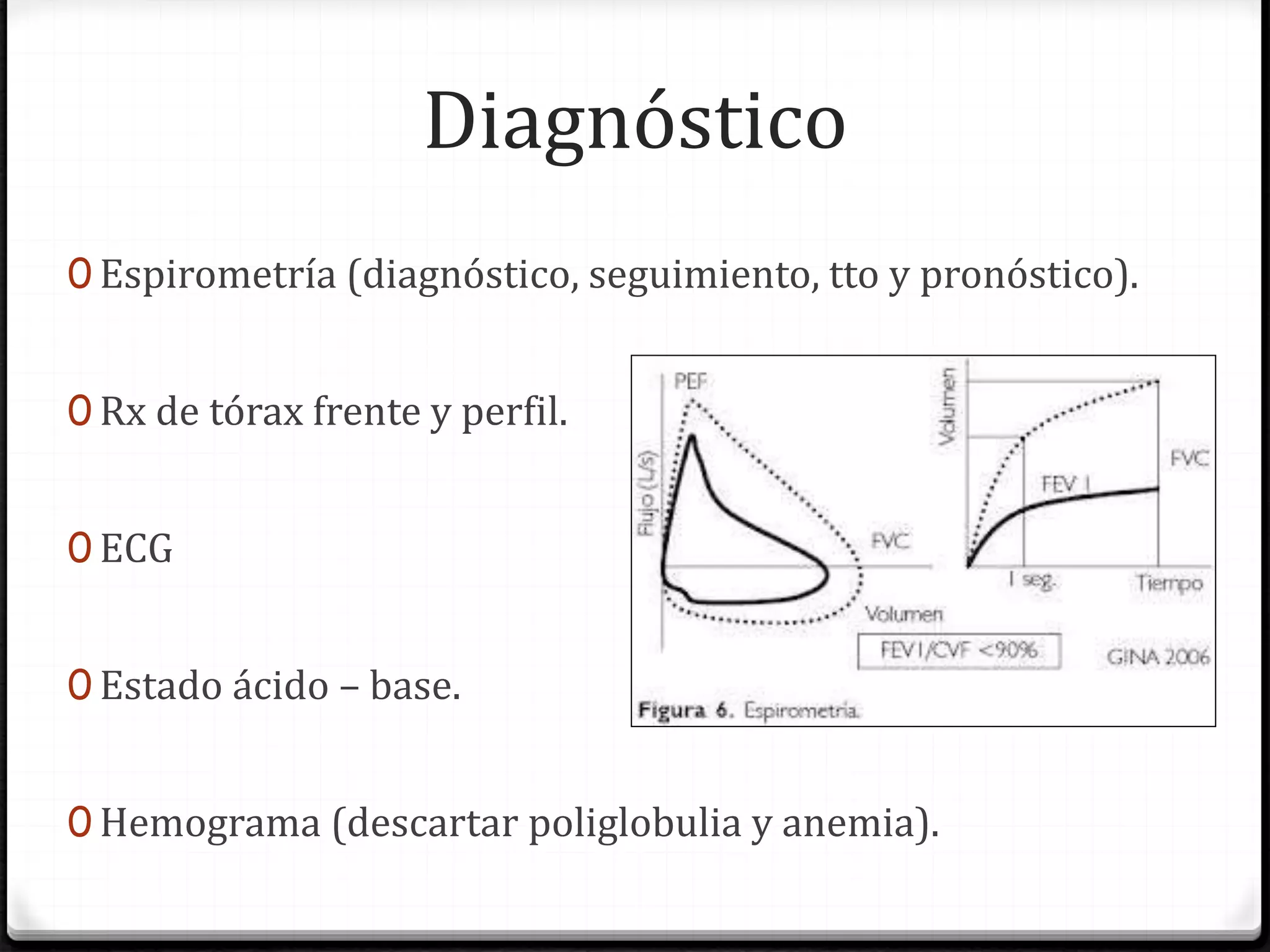
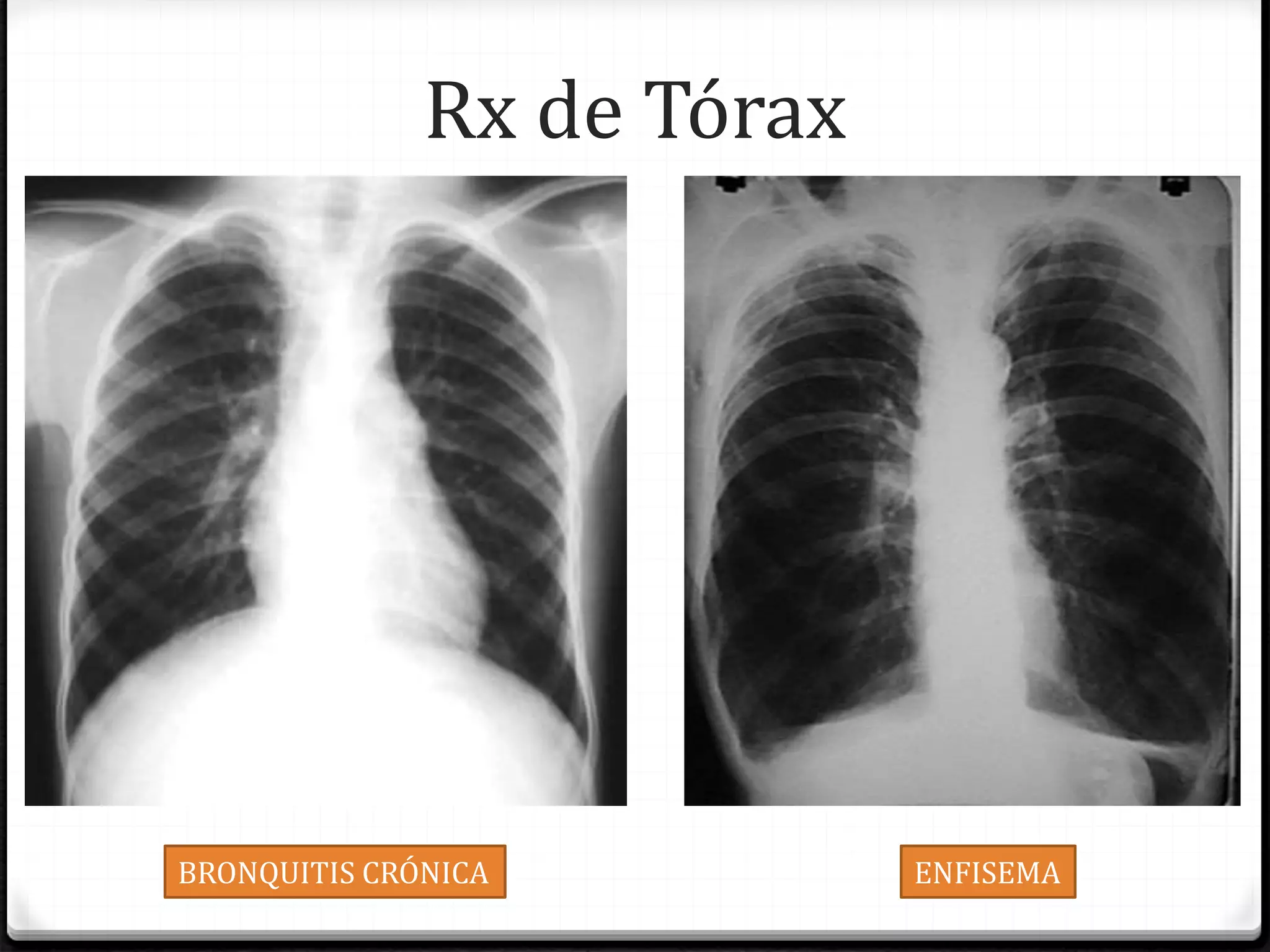
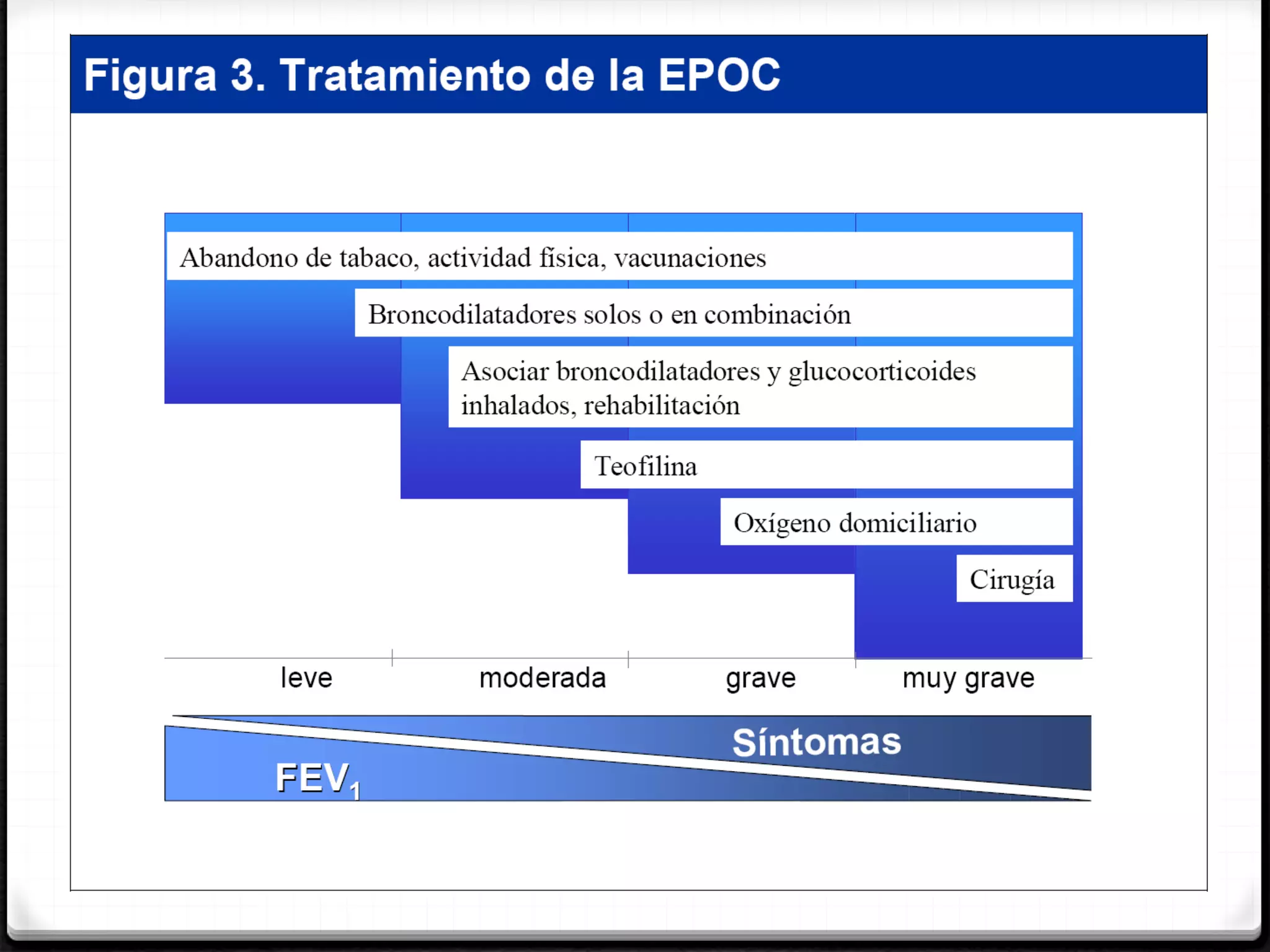
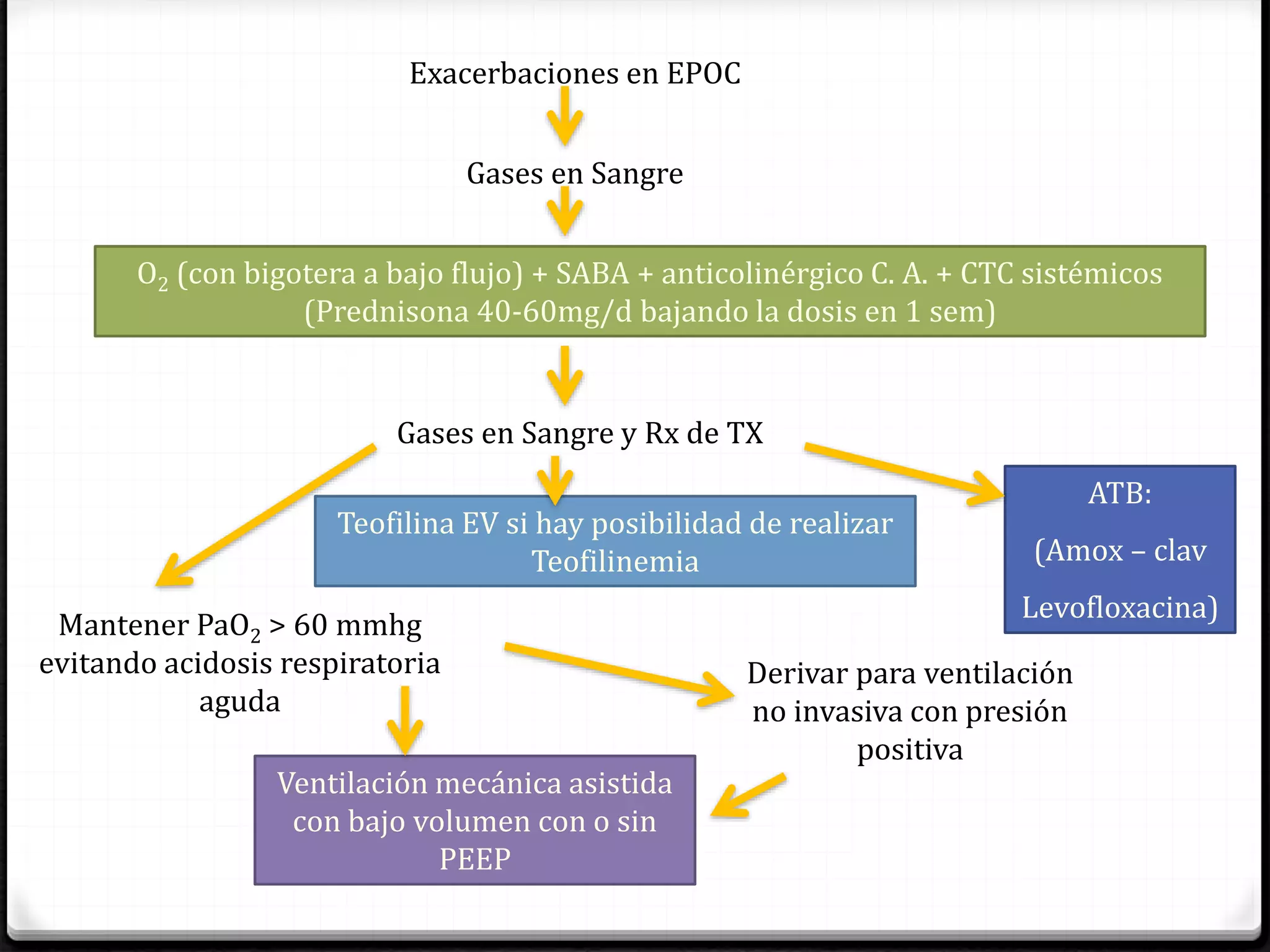
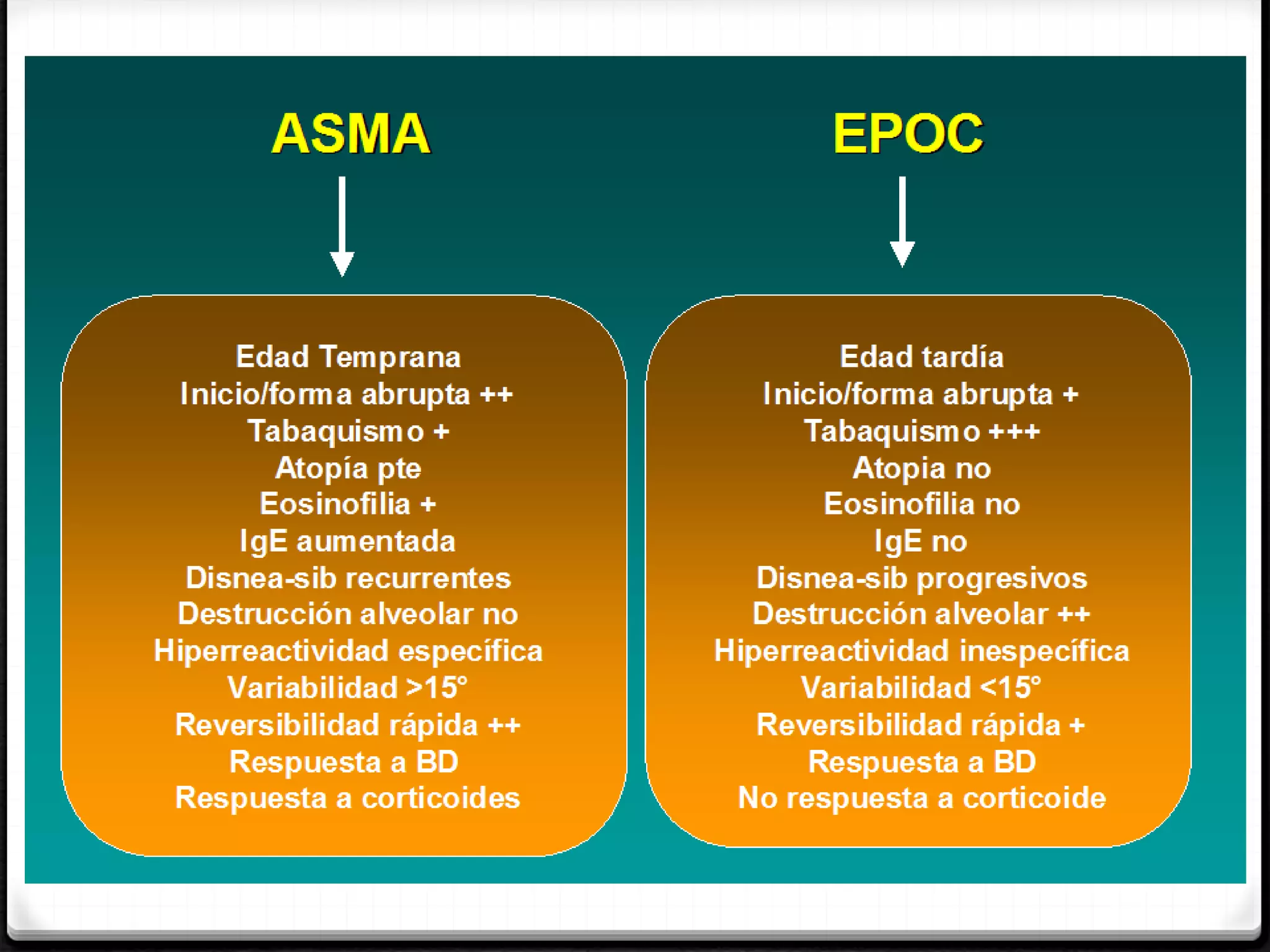
El documento define la EPOC como una enfermedad pulmonar crónica caracterizada por una limitación del flujo aéreo no reversible. Explica que la EPOC incluye bronquitis crónica y enfisema, y que factores como el tabaquismo y la exposición a contaminantes aumentan el riesgo. Describe los cambios fisiopatológicos, el diagnóstico mediante espirometría y radiografía de tórax, y las opciones de tratamiento como broncodilatadores, corticoides y oxigenoterapia.