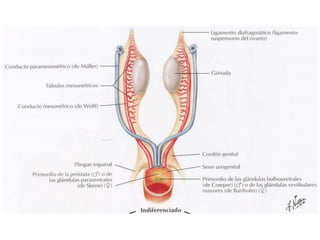
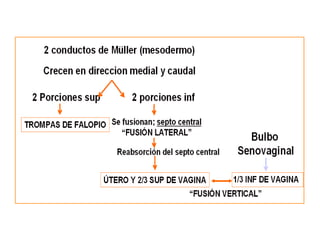
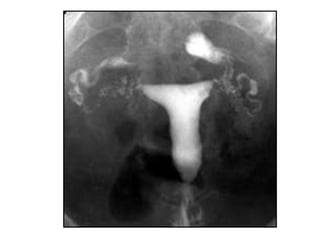
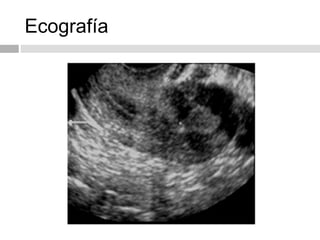
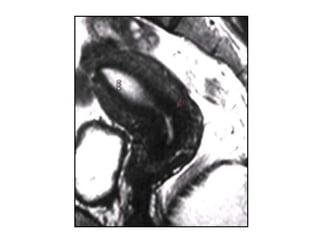
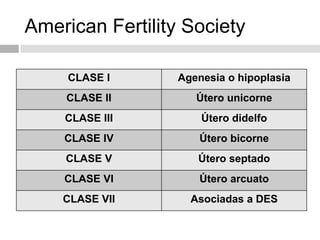
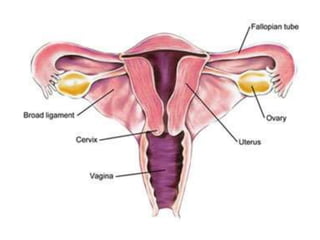
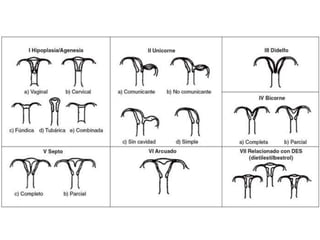
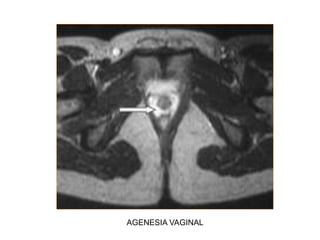
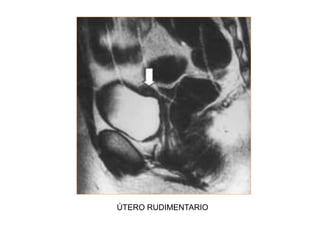
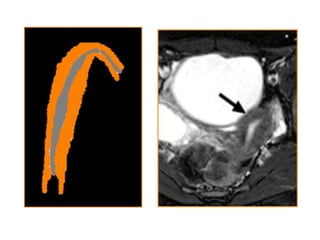
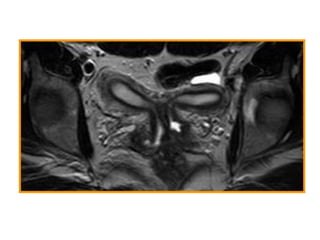
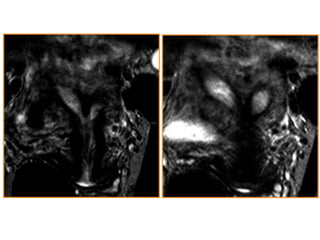
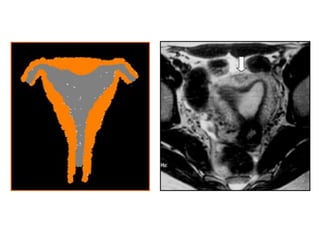
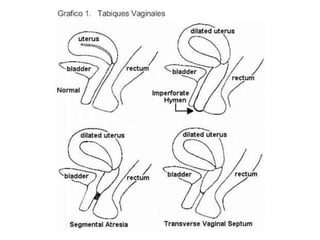
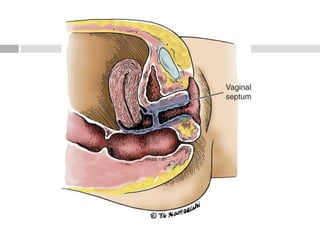
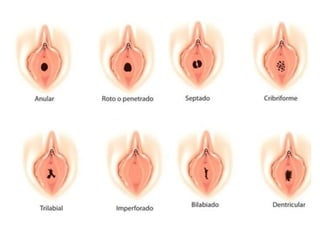
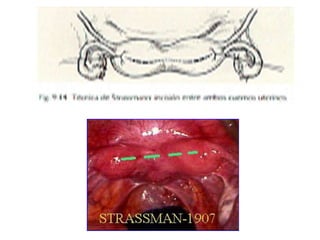
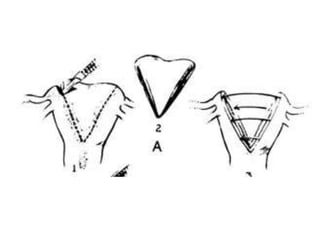
Este documento describe las anomalías del desarrollo del tracto urogenital, incluyendo su embriología, clasificación y tratamiento. Se explica que estos órganos se desarrollan a partir de estructuras embrionarias como los conductos de Müller y Wolff. Las anomalías más comunes son el útero septado, el útero unicorne y el útero bicorne. El diagnóstico se realiza mediante histerosalpingografía, ecografía o RMN. El tratamiento quirúrgico incluye técnicas como la de Tomp