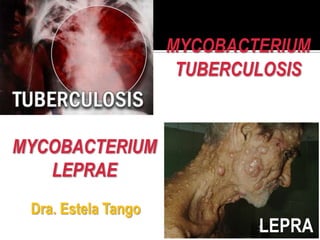
La tuberculosis es causada principalmente por Mycobacterium tuberculosis. Afecta los pulmones pero puede diseminarse a otros órganos. Los síntomas incluyen tos, fiebre, sudoración nocturna y pérdida de peso. El diagnóstico se realiza mediante baciloscopia, cultivo, radiografía de tórax y prueba cutánea de tuberculina.