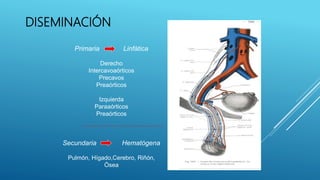
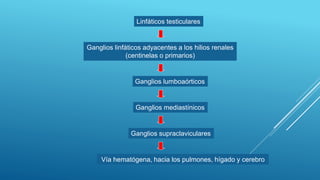
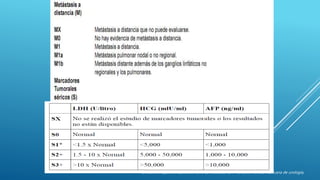
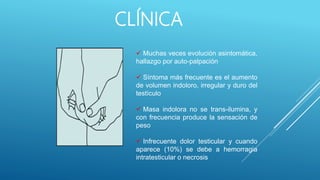
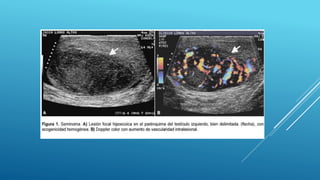
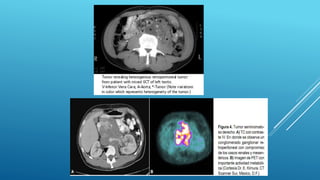
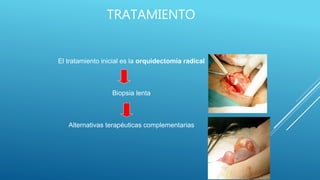
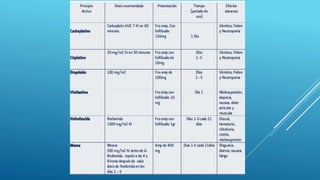
Este documento trata sobre el cáncer de testículo. Define el cáncer de testículo, discute su epidemiología, factores de riesgo, etiología, patología, marcadores tumorales, diseminación, estadificación, clínica, diagnóstico por imagen y tratamiento. Explica que el cáncer de testículo se origina principalmente en las células germinales y que existen dos tipos principales: seminomas y no seminomas.