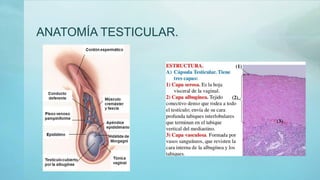
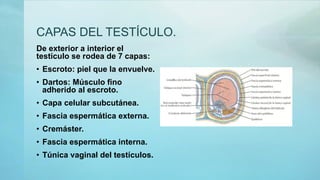
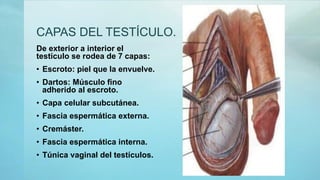
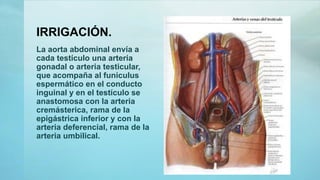
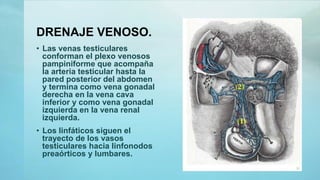
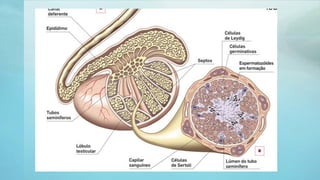
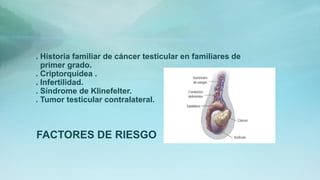
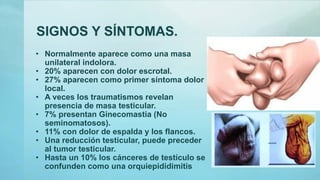
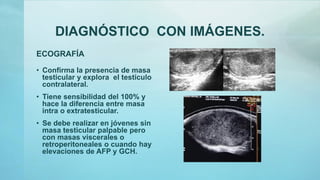
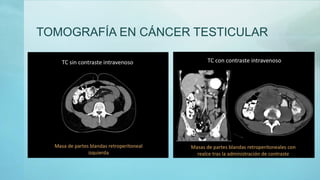
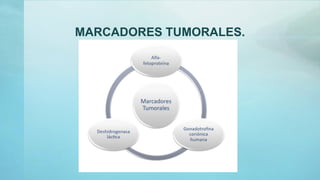
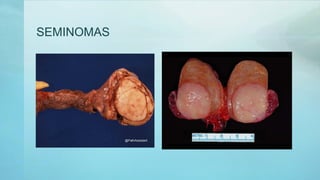
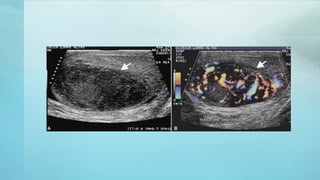
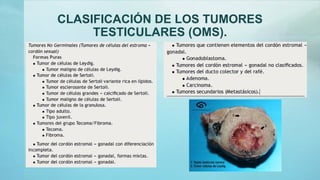
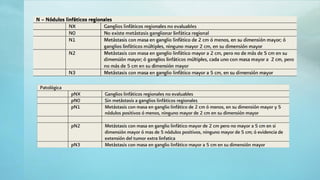
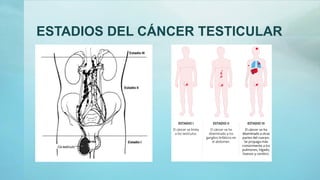
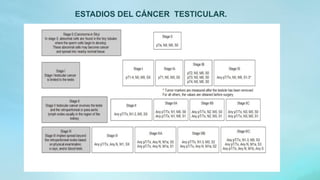
Este documento proporciona información sobre la anatomía, fisiología, factores de riesgo, síntomas, diagnóstico, clasificación histológica, estadificación y tratamiento del cáncer testicular. Describe las siete capas del testículo, su irrigación sanguínea y drenaje venoso. Explica los marcadores tumorales como AFP, HCG y LDH y su utilidad en el diagnóstico y seguimiento. Clasifica los tumores testiculares en germinales y no germinales, y detalla las diferentes opcion