codigo-de-evacuaciones.pptx
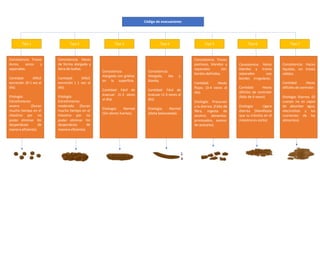
- 1. Código de evacuaciones Tipo 1 Tipo 2 Tipo 3 Tipo 4 Tipo 5 Tipo 6 Tipo 7 Consistencia: Trozos duros, secos y separados. Cantidad: Difícil poder eliminar desperdicios excreción. (0-1 vez al día). Etiología: Estreñimiento severo (Duran mucho tiempo en el intestino por no los de manera eficiente). Consistencia: Heces de forma alargada y llena de bultos. Cantidad: Difícil poder eliminar desperdicios excreción ( 1 vez al día). Etiología: Estreñimiento moderado (Duran mucho tiempo en el intestino por no los de manera eficiente). Consistencia: Alargada con grietas en la superficie. Cantidad: Fácil de evacuar. (1-3 veces al día). Etiología: Normal (Sin olores fuertes). Consistencia: Alargada, lisa y blanda. Cantidad: Fácil de evacuar (1-3 veces al día). Etiología: Normal (dieta balanceada). Consistencia: Trozos pastosos, blandos y separados con bordes definidos. Cantidad: Heces flojas. (3-4 veces al día). Etiología: Precursor a la diarrea. (Falta de fibra, ingesta de alcohol, alimentos procesados, exceso de azúcares). Consistencia: blandas y separados Heces trozos con bordes irregulares. Cantidad: Heces difíciles de controlar (Más de 4 veces). Etiología: Ligera diarrea (Manifiesta que su tránsito en el intestino es corto). Consistencia: Heces líquidas, sin trozos sólidos. Cantidad: Heces difíciles de controlar. Etiología: Diarrea. (El cuerpo no es capaz de absorber agua, electrolitos y los nutrientes de los alimentos).
- 2. 1. Prepárese. ● Reúna todos los materiales para cambiar el pañal de modo que estén al alcance de la mano; esto incluye un pañal, toallitas húmedas, una bolsa plástica para la ropa sucia y un bote de basura con tapadera de pedal con una bolsa plástica. ● Si se necesita pomada para pañales, ponga un poco en un pañuelo de papel facial antes de empezar. ● Cubra la superficie para cambiar pañales con papel desechable. ●Póngase guantes desechables. 1. Coloque al niño en la mesa para cambiar pañales. ● Quítele la ropa de la parte inferior del cuerpo y la ropa que esté sucia. ● Quítele las medias y zapatos si no puede mantenerlos limpios. ●Evite el contacto con los artículos sucios. ●SIEMPRE DETENGA AL NIÑO CON UNA MANO. 2. Desprenda el pañal y limpie el área donde estaba puesto el pañal. ● Con el pañal sucio debajo del niño, levántele las piernas para limpiarle el trasero. ● Limpie del frente hacia atrás con una toallita limpia cada vez. 3. Deseche el pañal y los artículos sucios. ● Coloque las toallitas húmedas sucias dentro del pañal sucio. ● Quite el pañal y deséchelo en un bote de basura con tapadera con bolsa plástica de pedal. ● Si el papel desechable se ensució, agarre el papel desde debajo de los pies del niño y dóblelo hasta debajo del trasero del niño. ●Quítese los guantes y deséchelos en el bote de pedal. ●Utilice una toallita limpia para limpiarse las manos. ● Utilice una toallita limpia para limpiar las manos del niño. Rev. 06/2022 PROCEDIMIENTOS PARA CAMBIAR PAÑALES DETENER LA ENFERMEDAD
- 3. Rev. 06/2022 5. Póngale un pañal limpio y vista al niño. ●Coloque un pañal limpio debajo del niño. ● Aplíquele crema para rozaduras con una servilleta según se necesite. ●Ajuste el pañal y vista al niño. 6. Lávele las manos al niño. ● Humedezca las manos del niño y aplíquele jabón líquido o en espuma en las superficies de las manos desde las puntas de los dedos hasta las muñecas. ●Enjuáguelas bajo el agua corriente. ●Séquelas con una toalla desechable o de tela. ● Lleve al niño de vuelta al área supervisada lejos de la mesa para cambiar pañales. 7. Limpie y desinfecte la superficie para cambiar pañales. ●Deseche el revestimiento de papel. ● Limpie lo que esté visiblemente sucio con agua y jabón. ● Aplique un desinfectante registrado con la EPA y úselo conforme a las instrucciones de la etiqueta. ● Asegúrese de dejar el desinfectante en la superficie durante el tiempo de contacto requerido. 8. Lávese las manos con jabón y agua corriente y anote el cambio de pañal en un informe para los padres. ● Incluya la hora del cambio de pañal y el contenido del pañal. ● Anote los problemas observados, como enrojeci- miento de la piel, sarpullidos o heces sueltas. PROCEDIMIENTOS PARA CAMBIAR PAÑALES DETENER LA ENFERMEDAD
- 5. INSTALACION DE BOLSAS RECOLECTORAS DE ORINA ¿Qué es la bolsa de orina perineal? Es una bolsa de plástico adhesiva. Se pega a los genitales y recoge la orina. ¿Cómo se recoge la orina en la bolsa? Antes de pegar la bolsa, lavar las manos con agua y jabón. Secarlas con una toallita limpia. •Separando los labios mayores de las niñas, y retirando bien el prepucio en niño, lavar con una gasa impregnada en jabón neutro. Enjuagar con agua y quitar los restos del jabón. •Retirar la parte inferior del papel protector de la bolsa. Separar las piernas del niño. Se pone la abertura de la bolsa alrededor del meato u orificio por donde orina. Se retira el resto del papel protector. Y presionando, se pega bien sobre la piel. •Cada media hora, si no orina, se cambia la bolsa, y se repite toda la operación.
- 6. TOMADEUROCULTIVO La extracción ha de ser lo más aséptica posible para evitar la contaminación con la flora vaginal, rectal, las manos o la ropa. Evitar posibles contaminaciones mediante una minuciosa preparación de la zona genital No administrar antibióticos hasta que no se obtenga la muestra. Se recomienda recoger la muestra de la primera orina de la mañana. Desechar las muestras contaminadas por heces o fluidos vaginales. Hay que enviar la muestra lo antes posible al laboratorio y, si no es posible, conservarla en nevera a 4 ºC no más de 24 horas. No usar povidona yodada en recién nacidos o neonatos de menos de seis meses No se debe obtener una muestra para urocultivo de las bolsas recolectoras de orina en ningún caso. Que toda muestra tiene que ser rotulada y llevada al laboratorio con su funda transportadora
- 7. Micción espontánea por recogida a chorro de micción media. Bolsa adhesiva perianal. Sondaje vesical (puntual o permanente). Punción suprapúbica
- 8. PREPARACIÓN DEL PACIENTE INDEPENDIENTE Si el paciente puede colaborar, indicarle que realice una higiene genital previa a la recogida de la muestra Indicaciones para la correcta recogida de la muestra
- 9. PREPARACIÓN DEL PACIENTE DEPENDIENTE ficarse con el paciente y Identi indicarle la técnica que se va a realizar clín Después se procede al lavado ico y colocación de guantes Colocar al paciente en posición adecuada: Decúbito supino con la piernas flexionadas Realizar un lavado genital en mujeres: limpiar la vulva de delante hacia atrás para no contaminar el meato con flora fecal o vaginal En infantes se coloca la funda colectora :Si es niña, abrir los labios genitales y limpiar cualquier rastro de suciedad, o o crema. Si es niño, yendo el prepucio para talc retra limpiar bien el interior del glande. En los varones: limpiar el meato y el glande haciendo movimiento circular, del meato circular.
- 10. PREPARACIÓN DEL PACIENTE CON SONDA VESICAL PERMANENTE La enfermera procederá a pinzar la sonda 30 minutos antes para acumular la orina reciente en la vejiga con la finalidad de recoger la muestra correctamente para un análisis. No forzar el retorno de la orina a la vejiga, no desconectar la sonda de la bolsa colectora ni extraer la orina de la bolsa.
- 11. PREPARACIÓN DEL PACIENTE EN LA PUNCIÓN SUPRA PÚBICA Consiste en la extracción de orina por la punción directa a la vejiga Es un procedimiento estéril y requiere anestesia local Esta contraindicada en coágulos patias no controladas y en cirugías abdominales previas zona de punción en línea media a 1.5 a 2.5 de la sínfisis púbica
- 12. Tècnica para la aplicación de una sonda Definición • El sondaje vesical es una técnica invasiva que consiste en la introducción de una sonda hasta la vejiga a través del meato uretral, • con el fin de establecer una vía de drenaje, temporal, permanente o intermitente, • desde la vejiga al exterior con fines diagnósticos y/o terapéuticos
- 13. Indicaciones • Retenciones urinarias por obstrucciones de la uretra. • Intervenciones quirúrgicas: – permitir la cicatrización de vías urinarias tras la cirugia. – Control de la diuresis • Mantener seca la zona genital en pacientes incontinentes en situaciones especiales, como es el caso del tratamiento de escaras • Recogida de muestras estériles. • Introducir medicamentos con fines exploratorios o terapéuticos
- 14. Tipos de sondas. • Según su composición: – Látex: • de uso muy frecuente • Pueden provocar alergia en las personas alérgicas al latex. • Se usan para el vaciado vesical permanente en sondajes con duracion inferior a 15 dias aproximadamente (sondajes hospitalarios, postoperatorios). – Silicona: • Los cateteres de silicona son los que presentan mayor Biocompatibilidad • Estan indicadas en sondajes de duracion superior a 15 dias o • en pacientes alergicos al latex. – Cloruro de polivinilo (PVC): • conocidas como sondas de Nelaton. • Se usan en cateterismos intermitentes, para diagnostico o terapeuticos, instilaciones y para medir residuos.
- 15. Tipos de sondas • Según el calibre: – Los calibres deben seleccionarse según el sexo, la edad y características del paciente: en el caso de adultos existen sondas desde el calibre 8 al 30. – Los calibres que se utilizan con mas frecuencia son: • Mujeres: CH 14 y 16 • Varones: CH 16-18-20-22 – También hay diferencia en el caso de la longitud de la sonda en el sondaje intermitente o autosondaje: • hombre 40 cm y mujer 20 cm CH o Ch es la escala francesa o de Charriere y es una medida que se utiliza para expresar el calibre de diferentes instrumentos sanitarios tubulares. Equivale a 1/3 de mm.
- 16. Tipos de sondas
- 17. SONDA FOLEY
- 18. SONDA FOLEY
- 19. SONDA FOLEY
- 20. SONDA FOLEY
- 21. Sonda Neltón
- 22. Contraindicaciones. • Alteraciones anatómicas del tracto urinario • Sospecha de rotura uretral
- 23. Complicaciones. • Perforacion uretral (falsa via) o vesical. • Infeccion urinaria. • Retencion urinaria por obstruccion de la sonda. • Hematuria ex vacuo. • Uretritis. • Incomodidad de la/del paciente.
- 24. MATERIAL NECESARIO • Mesa auxiliar, carro o batea. • Cuna. • Guantes de un solo uso y estériles. • Agua, jabón y gasas estériles. • Solución de Clorhexidina al 0,02%. • Paño estéril. • Lubricante hidrosoluble urológico. • jeringas. • Ampolla de agua destilada esteril para inflar el globo o balón de • la sonda. • Sonda vesical estéril. Tipo y numero según necesidad. • Bolsa colectora estéril de circuito cerrado. • Colador de bolsa de orina.
- 25. Enema Evacuante Concepto • Son las maniobras que se realizan para inyectar líquidos en el recto que pasan a través del intestino. • Objetivos • Limpiar la parte inferior del intestino de sólidos y • Aliviar estreñimiento. • Aliviar y tratar mucosa irritada. • Como medida de seguridad en pacientes que van a ser sometidos a alguna cirugía, estudio radiológico y el parto
- 26. Tipos de enemas • Limpiadores: Son los que se utilizan principalmente para eliminar las heces del colon. • Enema de agua jabonosa: 1000 ml. de agua con 5 ml. de solución de jabón. • Enema de solución salina. • Enema de agua • Enema de aceite: Se utilizan en casos de estreñimiento muy severo o situación anal dolorosa. Se usa de 150 a 200 ml. reteniéndolo por espacio de 30 60 minutos, siendo necesario realizan otro enema limpiador.
- 27. • Enema de aceite mineral. • Enema de aceite de oliva. • Enemas carminativos: Se administran para ayudar a expulsar gases del colon. • Solución de bicarbonato de sodio. • Enemas astringentes: Se usan para contraer los tejidos y detener hemorragias. • Enemas emolientes: Se usan para cubrir la mucosa del colon y suavizar tejido irritado (solución de almidón).
- 28. Material y equipo • Irrigador de 2 litros con tubo de goma o plástico. • Sonda rectal número 22 al 28 (en niños 14ª 16). • Jalea lubricante. • Riñón. • Sábana auxiliar y hule clínico. • Guantes. • 2 Cómodos. • Toallas desechables. • Tripié. • Papel higiénico. • Equipo de aseo y pinza
- 29. Procedimientos • Lavarse las manos. • Verificar la orden médica. • reparar la solución indicada para el enema y el equipo. • Llevarlo a la unidad del paciente. • Identificar al paciente. Dar preparación psicológica al paciente. • Dar preparación física: • Aislar al paciente. • Retirar ropa de cama hacia la piecera y cubrir al paciente con sábana auxiliar. • proteger ropa de cama con el hule clínico. • Colocar al paciente en posición Sims izquierda. • Purgar el equipo del irrigador y pinzarlo. Colocar jalea lubricante en una gasa.
- 30. • Calzarse los guantes. • Lubricar la sonda. • Descubrir al paciente. • Separar los glúteos e introducir la sonda lentamente de 5 a 10 cm. y abrir la pinza. • Levantar el irrigador a 30 cm. por arriba del ano o a 45 cm. por arriba del colchón. • Si hay intolerancia por parte del paciente suspender la irrigación hasta que pase el espasmo, continuar la administración del enema. • Al terminar de pasar la solución retirar la sonda lentamente y colocarla en el riñón. • Colocar rápidamente el cómodo.
- 31. Quitarse los guantes. • Cubrir al paciente con la sábana auxiliar. • Dejar al paciente solo, acercándole el timbre y el papel higiénico. • Al terminar retirar el cómodo sucio, cubrirlo con toallas desechables y colocar otro cómodo limpio. • Asear la región glútea y secarla. • Retirar el cómodo y el hule clínico. • Dejar cómodo al paciente. • Retirar el equipo y darle los cuidados posteriores a su uso. • Hacer anotaciones de enfermería. • Fecha y hora en que se realizó el procedimiento. • Tipo de enema aplicado. • Reacciones del paciente. • Resultados obtenidos.
- 32. Precauciones • Verificar la temperatura del agua del enema (37 a 40 grados C). • No lastimar al paciente forzando la entrada de la sonda.
- 33. DEFINICIÓN CONTROL DE LÍQUIDOS • BALANCE DE LÍQUIDOS QUE ES INGRESADO Y ELIMINADO POR DIFERENTES VÍAS INGRESOS EGRESOS
- 34. DEFINICIÓN CONTROL DE LÍQUIDOS INGRESOS EGRESOS
- 35. DEFINICIÓN CONTROL DE LÍQUIDOS • SIRVE PARA ESTABLECER UN CONTROL EN UN TIEMPO ESTABLECIDO (24HRS).
- 37. HOJA CONTROL DE LÍQUIDOS REGISTRO POR TURNO CONTROL EN 24HRS
- 38. TIPOS DE BALANCES Balance neutro Balance positivo Balance negativo Ingresos= Egresos Balance + 500ml/24hrs Los ingresos son Mayores, reteniendo la Persona líquidos. Balance mayor 500ml/24hrs Los egresos son Mayores, perdiendo la Persona líquidos. Balance negativo 500ml/24hrs
- 39. CONTROL DE LÍQUIDOS INDICACIONES Pacientes en estado crítico (hipervolemia, hipovolemia) Pacientes con enfermedades crónica: DM, HAS, Cáncer, IRC Pacientes posoperados Pacientes con drenajes o catéteres Pacientes con grandes perdidas: quemados, fistulas, diarrea, etc.
- 40. INGRESOS VÍA ORAL SOLUCIONES VÍA INTRAVENOSA SANGRE (CONCENTRADO-PAQUETE GLOBULAR, PLAQUETAS, CRIOPRECIPITADOS) PLASMA SONDA ALIMENTACIÓN AGUA METABÓLICA OTROS: (DIÁLISIS, ETC.).
- 41. EGRESOS (PERDIDAS) ORINA EVACUACIÓN VOMITO HEMORRAGIA (CIRUGÍA, POSOPERATORIA) SUCCIÓN (CIRUGÍA GÁSTRICA, PLEUROVAC) DRENAJES- SONDAS PERDIDAS INSENSIBLES (RESPIRACIÓN, SUDOR) OTROS (ESTOMAS, DIÁLISIS, FISTULAS, ETC).
- 42. INGRESOS Vía oral Todo lo que el paciente haya ingerido durante un tiempo determinado (6 -12 ó 24 horas) según el control, Medidos en ml: agua, jugos, gelatina, sopas, caldos, entre otros. Promedio ingreso líquidos: 1300ml Promedio ingreso alimentos: 1000ml
- 45. INGRESOS Derivados de la sangre Concentrado Eritrocitario (paquete globular) Concentrado Plaquetario Crioprecipitado (factores coagulación)
- 48. EGRESOS Orina Anotar volumen y características
- 49. EGRESOS Evacuación Pañal Comodo Anotar volumen y características
- 50. EGRESOS Vómito Anotar volumen y características
- 51. EGRESOS Hemorragia quirúrgica y posoperatoria
- 53. EGRESOS Succión Sistema succión heridas Drenaje de tórax
- 54. EGRESOS Drenajes y sondas Penrose Drenaje tipo Drenovac
- 55. EGRESOS Drenajes y sondas Drenaje a succión cerrada Sonda en T (Kher)
- 56. EGRESOS Pérdidas insensibles Respiración Piel- Sudor SIN FIEBRE: 0.5 X KG X HORA= PERDIDAS INSENSBLES CON FIEBRE: 1 X KG X HORA= PERDIDAS INSENSIBLES CON FIEBRE
- 59. TIPOS DE BALANCES Balance neutro Balance positivo Balance negativo Ingresos= Egresos Balance + 500ml/24hrs Los ingresos son Mayores, reteniendo la Persona líquidos. Balance mayor 500ml/24hrs Los egresos son Mayores, perdiendo la Persona líquidos. Balance negativo 500ml/24hrs
- 60. CONTROL DE LIQUIDOS Actividades de Enfermería Utilizar protección adecuada en la recolección Anotar los datos de corma clara y exacta Verificar nombre del paciente Verificar funcionamiento correcto de drenajes y sondas.
- 61. CONTROL DE LIQUIDOS Actividades de Enfermería Informar cuando hay pérdidas excesivas Registro inmediato de ingresos y egresos Balance en 24hrs
- 63. • UNA OSTOMIA E SUNA COMUNICACIÓN ARTIFICIAL DEUN ÓRGANO CON LA PARED ABDOMINAL REALZADA QUIRÚRGICAMENTE PARA SUPLIR LA VIDA NATURAL DE EXCRECIÓN URINARIA, INTESTINAL, CUANDO ESTA SE HA INTERRUMPIDO PORCUALQUIERCOSA.
- 64. C A R A C T E R Í S T I C A SD EUNAO S T OMIA. •AL TURADE2 A 2.5 CM •COLOR ROJO O ROSA BRILLANTE. •MUCOSA: LISA HÚMEDA Y BRILLANTE •SENSIBILIDAD MÍNIMA O NULA
- 65. TIPOS DEOSTOMIAS DE ELIMINACIÓN •DEACUERDOAL TIPO DEVÍSCERAQUE S ECOMUNIQUE AL EXTERIOR.
- 67. ILEOSTOMÍA: APERTURADELÍLEON DISTAL HACIA LA P AREDABDOMINAL.
- 68. •UROSTOMIA: APERTURA DE LA VÍA URINARIA AL EXTERIOR EN FUNCIÓN DEL TRAMO QUE S E EXTERIORICE.
- 69. TIPOSDEOSTOMIAS DEELIMINACIÓN • TEMPORALES : AQUELLAS QUE SE REALIZAN EN PACIENTES EN OS QUE SE PREVÉ LA RECONSTRUCCIÓN DE LA VÍSCERA ENUN SEGUNDO PISO. • PERMANENTES; AQUELLAS QUE S EREALIZAN EN PACIENTES EN LOS QUE NO SE HA PREVISTO LA RECONSTRUCCIÓN DEBIDO A QUE NO EXISTE SOLUCIÓN DE CONTINUIDAD PORAMPUTACIÓN TOTALDELÓRGANO AFECTADO.
- 70. EJEMPLOS DECARACTERÍSTICAS DELAS OSTOMIAS Plano Levemente R etraído Enun Pliegue
- 73. TRATAMIENTO • EVALUAR Y DOCUMENTAR CADA CAMBIO DESISTEMA COLECTOR LAS CARACTERÍSTICAS FORMA AFLUENTE HIDRATACIÓN Y PROTUBERANCIA, PROPIAS DECADA TIPO DEESTOMA DIGESTIVA. • EVITAR LA MANIPULACIÓN BRUSCA DURANTE LA HIGIENE O CAMBIO DELSISTEMA COLECTOR. • EL USO INADECUADO DEL SISTEMA COLECTOR PUEDE PROVOCAR ULCERAO SANGRADO. • SELECCIONARELSISTEMACOLECTORQUESEADAPTEPERFECTAMENTE AL TAMAÑO Y FORMA DELESTOMA.
- 74. COMPLICACIONES DEEST OMAS Lesión de la piel periostomal Dermatitis de contacto Dermatitis mecánica Dermatitis por contacto alérgica.