CRUP Y SINUSITIS.docx
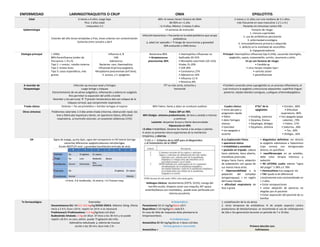
- 1. ENFERMEDAD LARIINGOTRAQUEITIS O CRUP OMA EPIGLOTITIS Edad 6 meses a 6 años, luego baja Pico: 2 años edad >masculino 2:1 48% <6 meses tienen historia de OMA 60-90% en <1 año >1-4 años, México: 3 meses-5 años 5 meses a 11 años con una mediana de 4.1 años. más frecuente en sexo masculino 1.2:1 a 4:1 Paciente sin inmunizar contra Hib Epidemiología Estación del año Zonas templadas y frías, áreas urbanas con contaminación Aumenta entre octubre y abril <3 semanas de evolución. Factores de riesgo: 1. inmuno suprimidos 2. uso de antibióticos persistente 3. enfermedad oncológica 4. inmunodeficiencia primaria o adquirida 5. defecto en la motilidad de neutrófilos 6. hipoparatiroidismo Infección bacteriana + frecuente en la edad pediátrica que ocupa antibióticos ↓ edad 1er episodio = ↑riesgo de recurrencias y gravedad 30% evolución a OMCrónica Etiología principal + VIRAL 80% Parainfluenza (orden de frecuencia: l, lll y ll) Tipo 1: + común, >otoño-invierno Tipo 2: brotes leves Tipo 3: casos esporádicos, más graves Influenza A, B VSR Adenovirus Bacterias: raro, Haemophilus influenzae B (princp.epiglotis), Micoplasma pneumoniae (enf.leve), S. aureus, y S. pyogenes Bacteriana 80% • Streptococcus pneumoniae 30% • Haemophilus influenzae no tipificable 20-25% • Moraxella catarrhalis (10-15%) Virales 15-20% • VSR 39% • Coronavirus 27% • Adenovirus 14% • Influenza 12 % • Rinovirus 8% Principal: Haemophilus influenzae tipo b (Hib), causando meningitis, epiglotitis, sepsis, osteomielitis, artritis, neumonía y otitis. En px con factores de riesgo: • Candida sp • virus herpes simplex tipo I • varicela zoster • parainfluenzae A recordar de fisiopatología Infección ep.mucosa nasal y faríngea Luego laringe y tráquea Estrechamiento de vía aérea subglótica, inflamación y edema en subglotis �no permiten la expansión del anillo cricoide �estridor y tos perruna) ↑presión intratorácica alta con colapso de la tráquea cervical, que compromete respiración. TFT es más corta, estrecha y horizontal •También conocida como supraglotitis es un proceso inflamatorio, el cual involucra la epiglotis y estructuras adyacentes: superficie lingual posterior, tejidos blandos contiguos, y pliegues aritenoidepiglótico. Triada clásica Disfonía + Tos seca/metálica + Estridor laríngeo al inspirar 90% Fiebre, llanto y dolor en conducto auditivo Cuadro clínico: • inicio abrupto y progresión rápida • fiebre • dolor faríngeo intenso • toxicidad • voz apagada o ausente 4“Ds” de la epiglotitis: • Drooling, sialorrea • Dyspnea, Disnea • Dysphagia, disfagia • Dysphonic, disfonía • Estridor…80% • Dificultad respiratoria…80% • Voz apagada (papa caliente)…79% • Fiebre…57% • Sialorrea…38% • Tos…30% • Disfagia…26% Otros síntomas Pródromos catarrales 1-3 días antes triada (rinorrea, obstrucción nasal, tos leve y febrícula) inquietud y llanto, sin apariencia tóxica, dificultad respiratoria, ↓murmullo vesicular, en ocasiones sibilancias (15%) Fiebre 39º en 70% 40% Otalgia- síntoma predominante, de leve y aislado a intenso y continuo Lactante: despertar brusco y llanto desconsolado Hipoacusia en 50% <2 años Irritabilidad, Llevarse las manos a las orejas o jalarlas. A veces se presenta rotura espontanea de la membrana timpánica, y otorrea. DX Signo de espiga, punta lápiz, signo del campanario en RX lateral (laringe estrecha) diferenciar epiglotis/absceso retrofaríngeo Escala WESTLEY evol. y gravedad (ventilación=entrada de aire) <3 leve, 3-6 moderada, >6 severa, >11 fracaso resp. Hallazgos clásicos: abultamiento (E97%, S51%), mango del martillo oculto, tímpano como una rosquilla, MT opaca amarilla/blanca con movilidad↓, puede estar perforada con otorrea purulenta. A La Exploración Física: • apariencia tóxica • irritabilidad y ansiedad • posición en trípode: cabeza hacia adelante, boca abierta, mandíbula protruida, lengua hacia fuera; adopción de sedestación con apoyo de sus manos hacia atrás. • Hipersensibilidad a la palpación del complejo laringotraqueal, + en región del hueso hioides. • dificultad respiratoria de leve a grave • diagnóstico definitivo: ver directo la epiglotis edematosa e hiperemica (rojo cereza) con laringoscopia directa, en quirófano • nasofibroscopia en px estables, debe estar terapia intensiva y sedación • RX LATERAL cuello: edema “signo del pulgar” S 38% y E 78% • Hemocultivos tras asegurar vía • TAC ayuda al dx diferencial cricotirotomía esta contraindicada en < 2 años • Evitar venopunciones • evitar adopción de posturas no elegidas por el paciente • Evitar separación del paciente de su familiar Tx farmacológico Esteroides Dexametasona DU: IM 0.3 -0.6 mg/kg/DOSIS ÚNICA. Máximo 10mg. Efecto inicia a 2-4 h, Dura >24 hr, repetir en 24 hr si es necesario Prednisona/o Predinosolona: 1-2 mg/kg/dosis (x3 días) Budesónida inhalada: 2 mg sin diluir. Ef Inicia a los 30 min y se puede repetir c/6-8 h. es cara, admin. puede ↑agitación del niño. Adrenalina nebulizada ↓ edema de mucosa acción a los 30 min; dura máx 2 hr • Sintomático: Paracetamol 10-15 mg/kg/dosis c/6 h Ibuprofeno 5-10 mg/kg/día cada 8 h. En caso de falta de respuesta debe plantearse la timpanocentesis. • Antibioterapia: Amoxicilina 80-90 mg/kg/día en 2 dosis x10 días Formas graves o recurrente: Amoxicilina + 1. estabilización de la vía aérea 2. inicio temprano de antibióticos IV de amplio espectro contra productores de betalactamasa: se recomienda el uso de cefalosporina de 2da o 3ra generación durante un periodo de 7 a 10 días. Primera elección son: Ceftriaxona:
- 2. ENFERMEDAD LARIINGOTRAQUEITIS O CRUP OMA EPIGLOTITIS - Adrenalina Racémica: 0.05 ml/kg/dosis (máx 0,5 ml) de una solución al 2,25% diluida (hasta un volumen total de 3 ml con solución salina). - L-epinefrina: 1:1,000 a dosis 0,5 ml/k/dosis (máx 5ml), se afora hasta 10 ml con suero salino; nebulizada con un flujo de 5-10 L/min con O2 al 100%. Puede repetirse c/20-30 min hasta un total de 3 dosis. Descongestivos y antitusígenos inútiles Broncodilatadores �broncoespasmo asociado ácido clavulánico 80-90 mg/kg/día en 2 dosis x10 días Px alérgicos: - reacción no anafiláctica: Cefuroxima 30 mg/kg/día en 2 dosis por 10 días o Cefpodoxima 8mg/kg /día en 2 dosis por 10 días. - Reacción anafiláctica: Claritromicina 15 mg/kg/día cada 12 h por 10 días y Azitromicina 10 mg/kg/día. En una dosis 5-7 días. No aprobados: antihistamínicos, descongestivos, fármacos de venta libre para resfriado/tos, aplicación externa de calor o frío • Lactantes hasta escolares: 50-75 MG/Kg./día IV/IM c/12h-24h; sin exceder 2 g/d. • Adolescentes 75-100 MG/Kg./día IV/IM c/12-24h Cefotaxima: • <12 años: 100-200 MG/Kg./d IV/IM dividido cada 8h • >12 años en infecciones moderadas a graves: 1-2 g IV/IM c/ 6-8h. Dosis máxima 12gr al día. Infecciones que ponen en riesgo la vida: 1-2 g IV/IM cada 4h; no exceder de 12 g/d Cefuroxima: • 100-150 MG/Kg. /d IV/IM cada 8h, con dosis máxima de 6gr al día. Las alternativas terapéuticas son: • Trimetropin/ sulfametoxazol 8-12mg con base al TMP por k/día dividido casa 12h • Ampicilina sulbactam 100-200mg con base a la ampicilina cada 6h IM/IV (esta combinación no esta disponible en el cuadro básico) • Sin mejoría con la epinefrina racémica inhalada Importante Seguimiento: Para detectar y resolver el derrame persistente • <2 años que no mejoran a las 48-72 h (cambiar Tx) • Niños con alto riesgo de complicaciones y recurrencias • Derrame ≥12 meses evaluar c/3 meses hasta resolución Complicaciones: • Otitis media con exudado, más Frecuentes, 50%. La mayoría en lactantes menores. • Mastoiditis aguda • Parálisis facial • Absceso cerebral. Prevención: • Vacunación: PVC13 reduce 6-8% de los episodios globales de OMA y 9-23% de las recurrencias • Vacuna anual contra influenza. Dx diferencial Causas infecciosas: • laringotraqueitis • traqueitis bacteriana • absceso retrofaríngeo Dx diferencial Causas no infecciosas: • Cuerpo extraño • Anafilaxia • Daño por inhalación (humo de tabaco y cocaína) • Edema angioneurótico • Daño por líquidos calientes • Agentes cáusticos • Enfermedades linfoproliferativas Exploración física del oído • Otoscopía: se puede encontrar abombamiento u opacificación de la membrana timpánica, con o sin eritema y disminución del ángulo luminoso. • Otoscopia neumática; demuestra disminución o ausencia de la membrana timpánica. Se recomienda realizarla siempre, con excepción de perforación • Timpanometría: valora distensibilidad, ayuda solo a documentar presencia de líquido en oído medio. • Reflectometría acústica: mide el reflejo del sonido