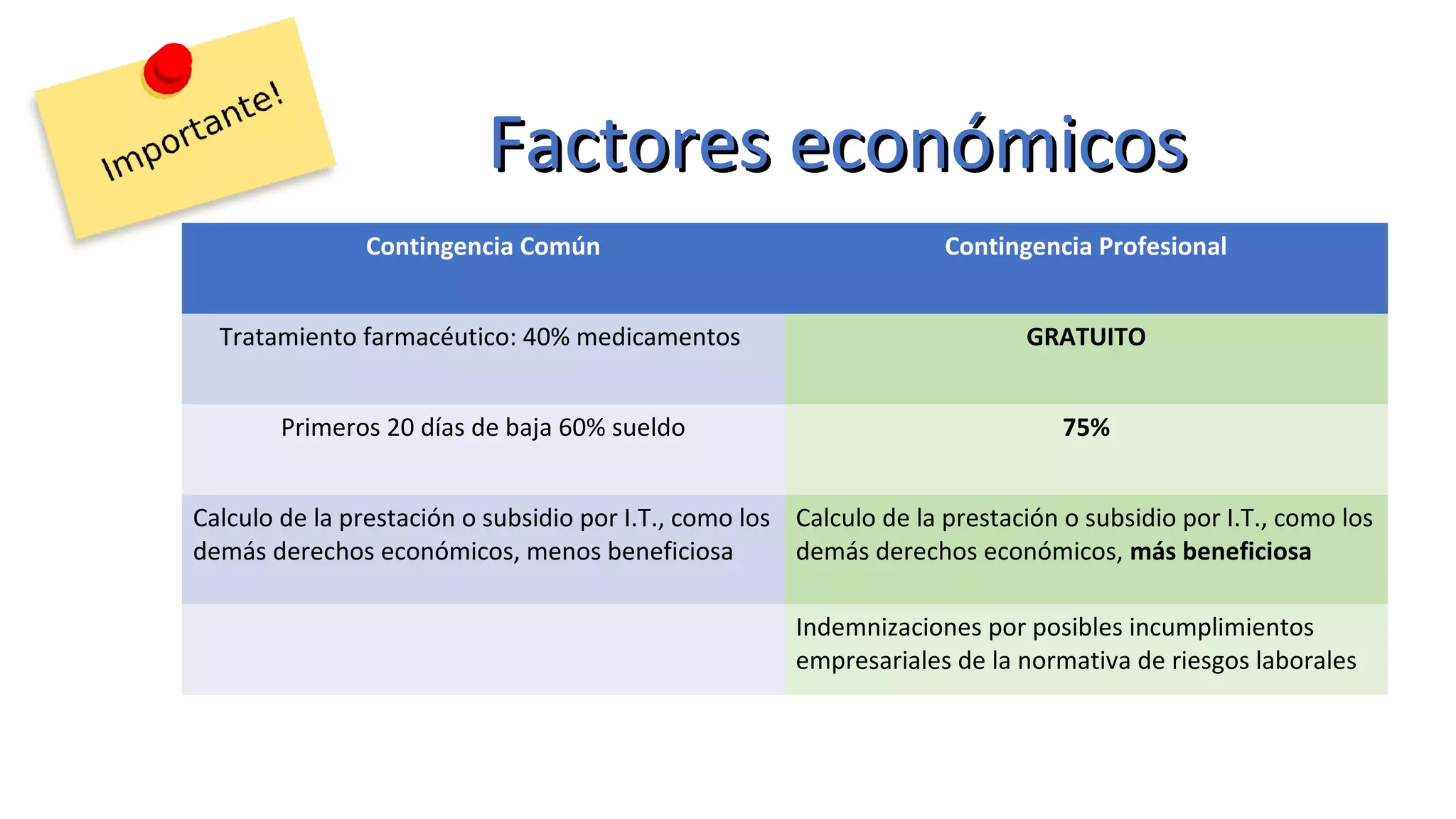
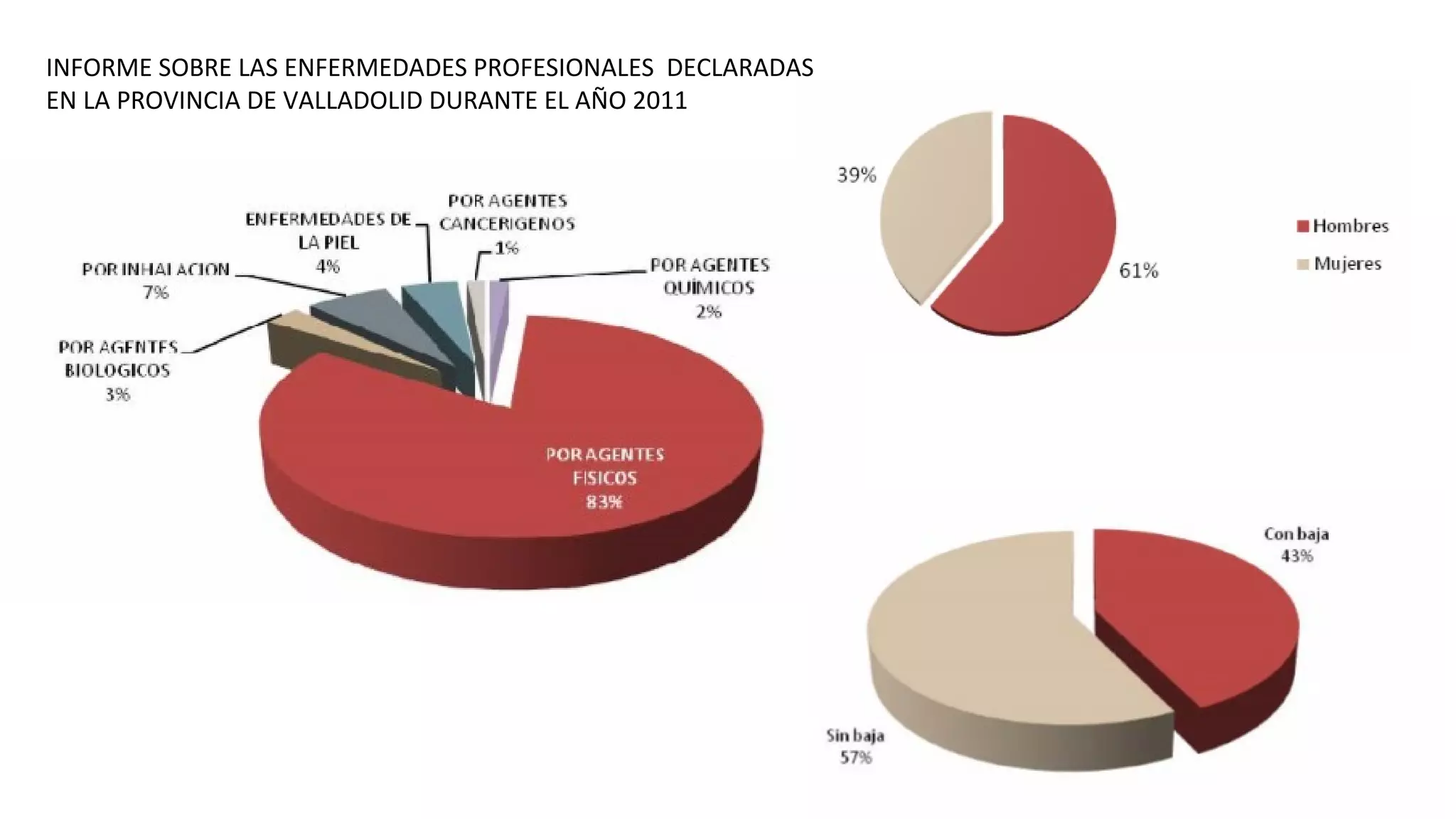
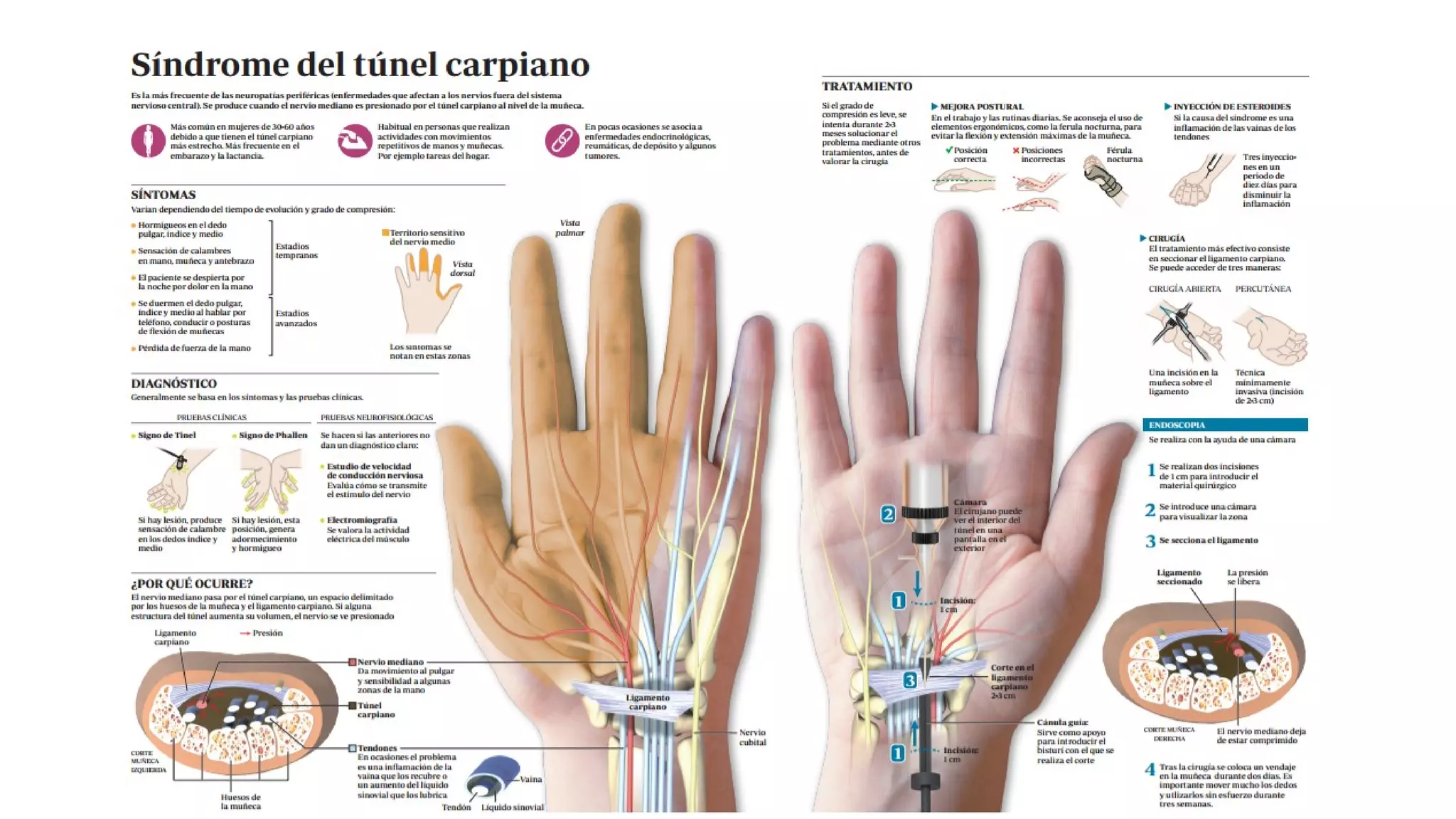
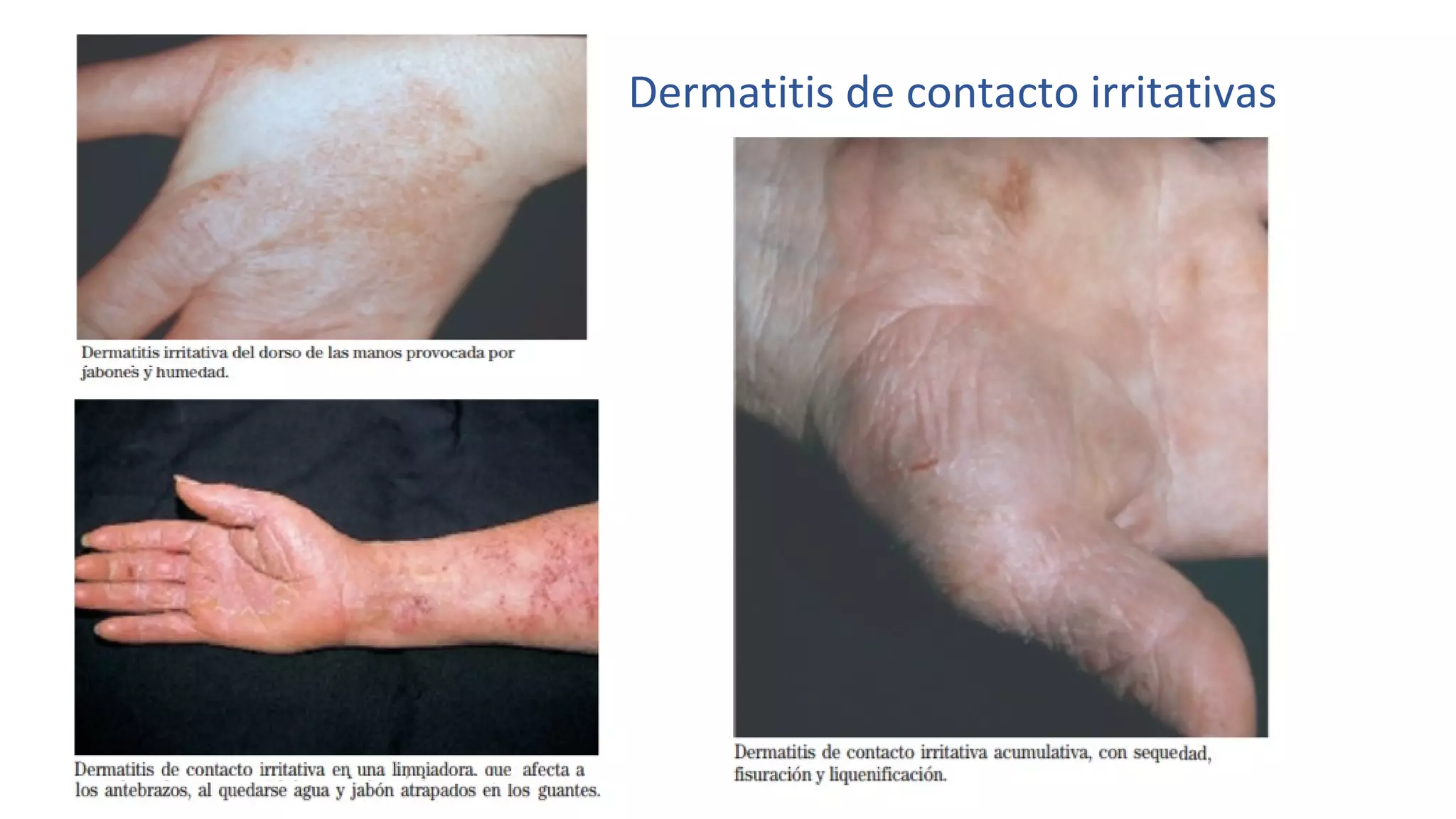
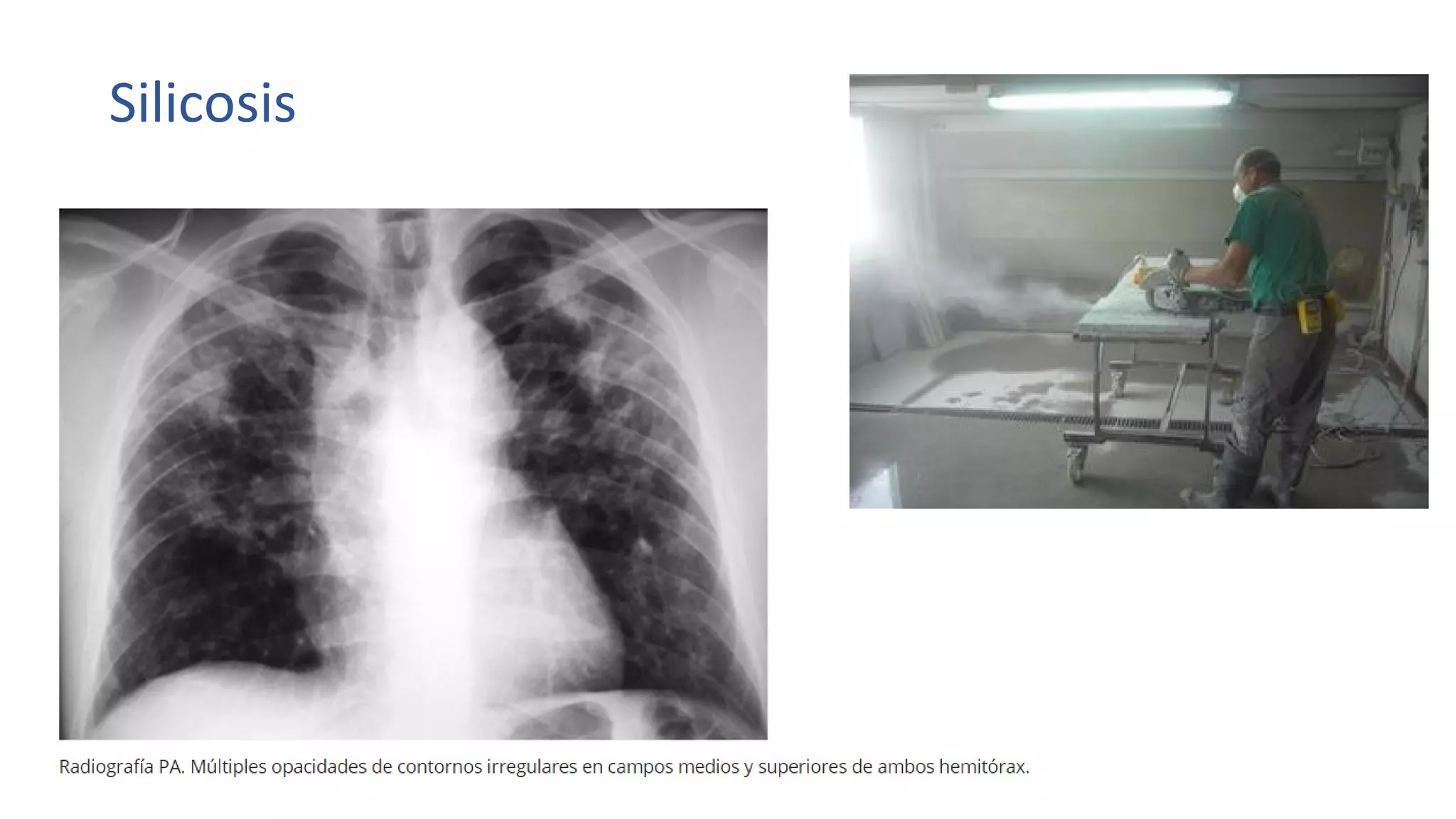
Este documento define las enfermedades profesionales y explica el proceso de diagnóstico y calificación. Cubre los factores económicos y preventivos asociados con las enfermedades profesionales y el papel de las mutuas y el INSS. También resume el cuadro de enfermedades profesionales reconocidas y ofrece ejemplos como la asbestosis y la silicosis.