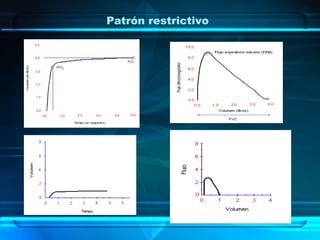
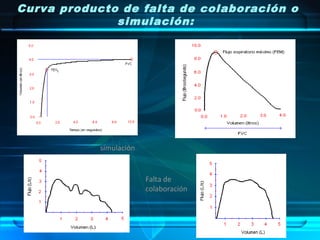
El documento describe la espirometría, un estudio que mide el volumen y flujo de aire en los pulmones. Explica diferentes tipos de espirómetros, como los de agua, secos y neumotacómetros, y cómo se usan para medir parámetros como la capacidad vital forzada y el volumen espirado máximo en el primer segundo. También cubre patrones espirométricos como obstructivos, restrictivos y mixtos, e instrucciones para realizar correctamente la prueba.