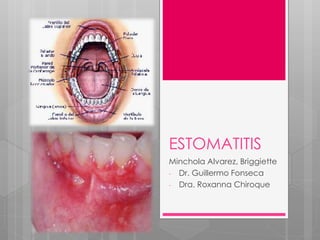
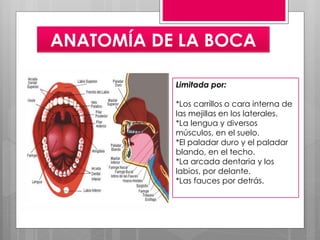
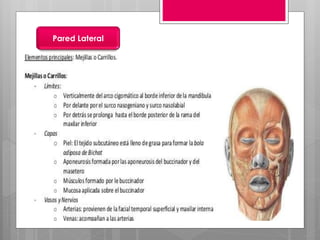
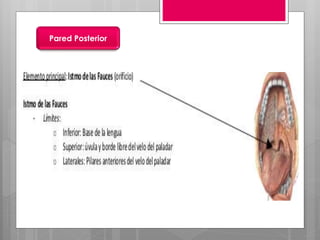
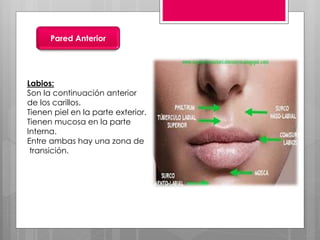
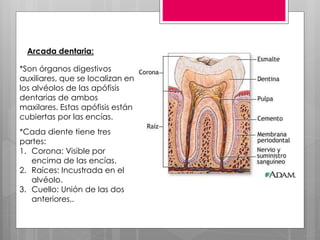
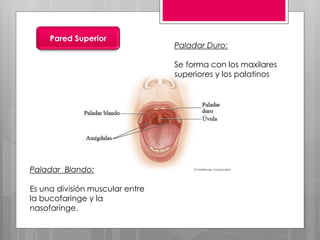
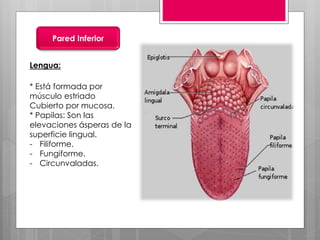
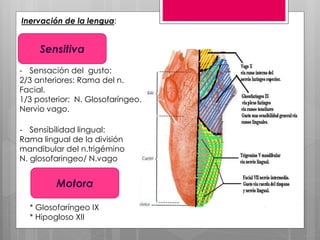
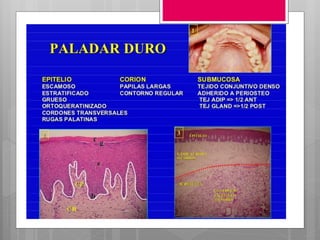
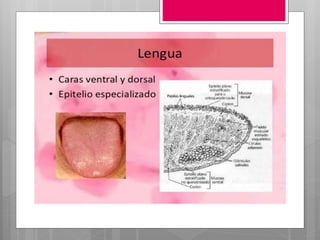
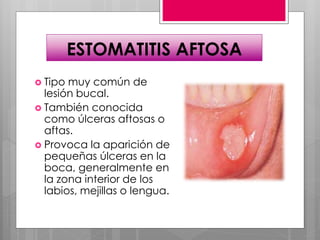
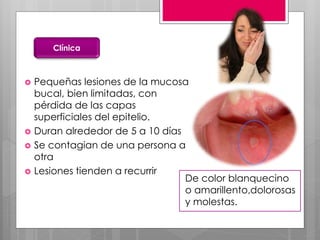
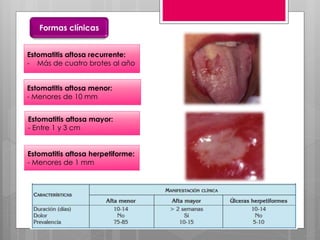
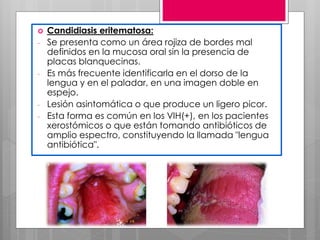
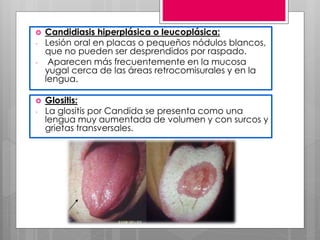
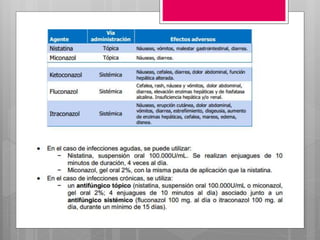
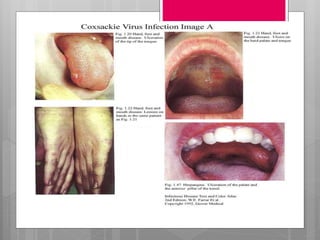
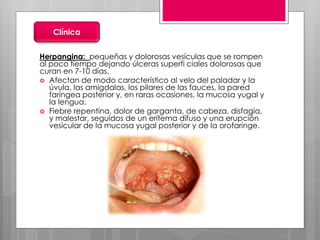
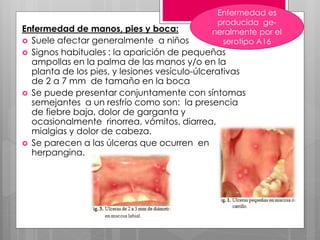
Este documento describe la estomatitis, una inflamación de la mucosa bucal que puede afectar las mejillas, encías, lengua, labios, paladar y zona bajo la lengua. Describe las causas más comunes como infecciones virales como el herpes simple o zóster, bacterias como Candida albicans, trauma, tabaco u otros irritantes. También describe formas específicas como la estomatitis aftosa, micótica o causada por virus Coxsackie, incluyendo sus síntomas y tratamiento.