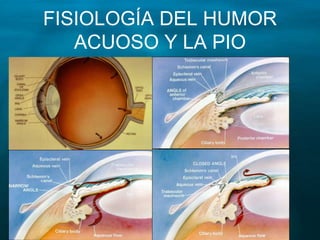
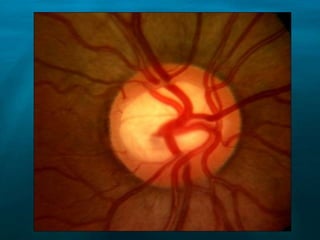
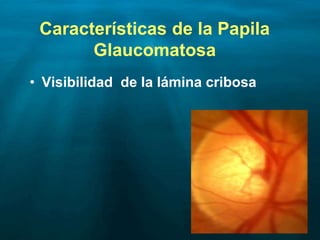
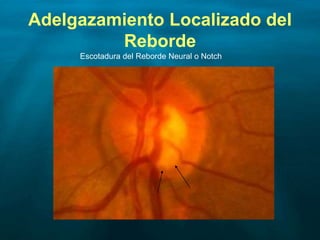
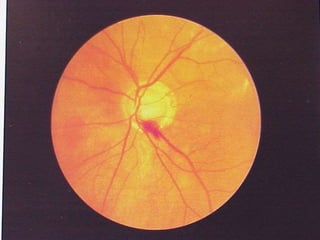
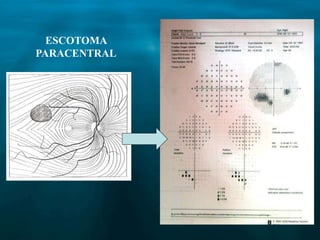
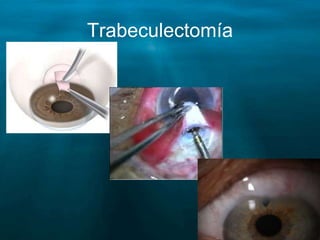
Este documento resume las principales causas de ceguera en el mundo, con catarata y glaucoma como las primeras. Describe que el glaucoma es la segunda causa de ceguera y afecta a 70 millones de personas mundialmente. Explica que el glaucoma primario de ángulo abierto es el más común y causa daño progresivo e irreversible a la visión si no se trata. Finalmente, provee detalles sobre la clasificación, factores de riesgo, signos, síntomas y tratamiento del glaucoma.