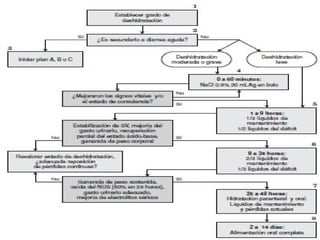
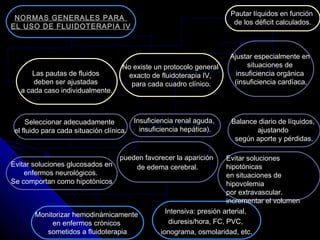
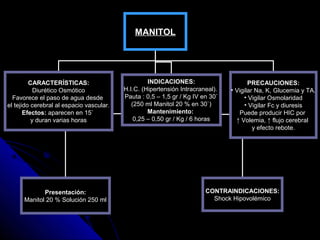
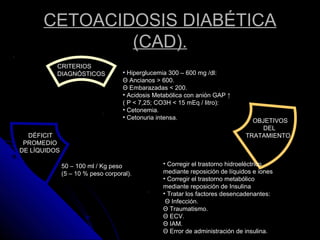
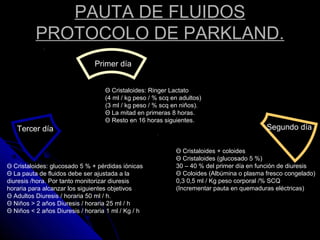
Este documento describe las características y usos de diferentes soluciones para fluidoterapia intravenosa. Explica que las soluciones cristaloides pueden ser hipotónicas, isotónicas o hipertónicas y cubren soluciones como la salina al 0.9%, solución de Ringer y solución glucosa al 5%. También discute la distribución del agua en el cuerpo, necesidades hídricas diarias, indicaciones de fluidoterapia y complicaciones potenciales. El objetivo principal es restaurar el equilibrio hidroelect


















































![OSMOLARIDAD
2 x (Na + K) + (glucemia / 18) + (urea / 2,8)
DÉFICIT DE BICARBONATO
0,3 x peso (Kg) x ( CO3H deseado – Co3H actual)
CO3H deseado – CO3H actual = Exceso de bases
ANIÓN GAP
Na – (Cl + CO3H)
VN: 8 – 14 mEq / litro
FRACCIÓN DE EXCRECIÓN DE SODIO
[Na (o) x Cr (p) / Na (p) x Cr (o)] x 100
Na (o): Na orina Na (p): Na plasmático
Cr (p): creatinina plasmática Cr (o): creatinina orina
ACLARAMIENTO DE CREATININA
(140 – edad) x peso Kg / crp x 72
DÉFICIT DE SODIO
0,6 % x peso (Kg) x (Na deseado – Na actual)
DÉFICIT DE AGUA
0,6 x peso (Kg) x (1 - [Na deseado / Na actual])
FÓRMULAS DE INTERÉS
EN FLUIDOTERAPIA IV.](https://image.slidesharecdn.com/repblicabolivarianadevenezuela-170519155116/85/Hidratacion-58-320.jpg)