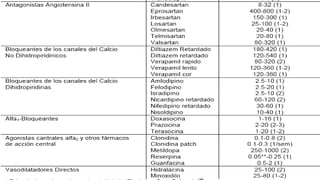
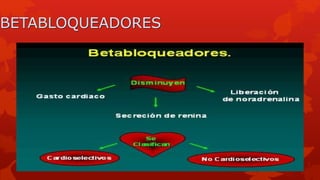
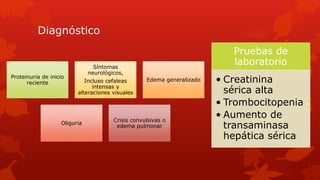
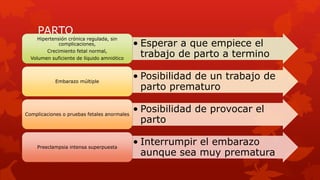
El documento describe la hipertensión crónica durante el embarazo. Afecta a millones de personas y su pronóstico empeorará para 2025. Puede causar preeclampsia, desprendimiento prematuro de placenta y restricción del crecimiento fetal. Se recomienda regular estrictamente la presión arterial durante el embarazo para mejorar los resultados. Los medicamentos más comunes para tratar la hipertensión durante el embarazo incluyen metildopa, bloqueadores beta y calcioantagonistas como nifedipina.