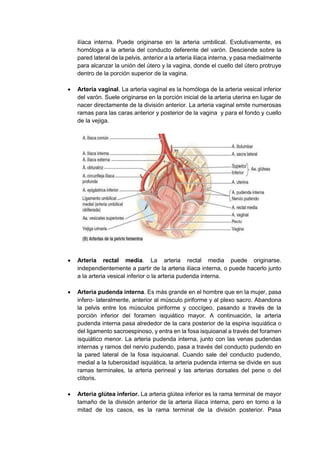
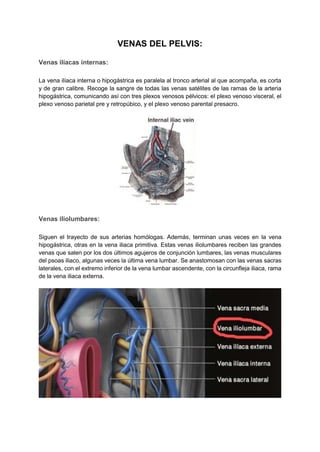
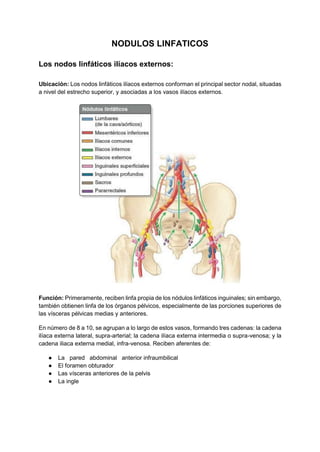
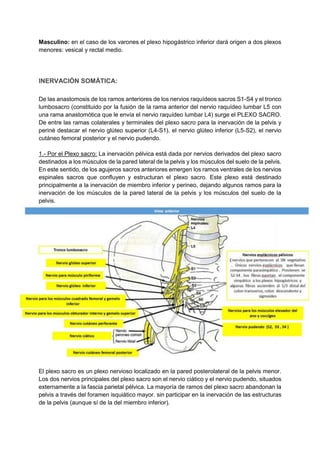
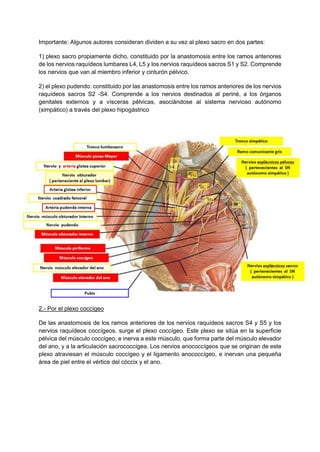
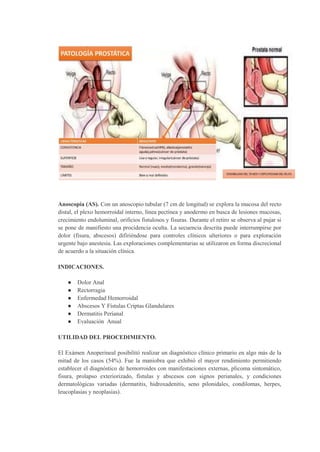
Este documento describe la irrigación e inervación de la pelvis, con énfasis en su aplicación clínica al tacto rectal y vaginal. Resume las principales arterias que irrigan la pelvis como la arteria ilíaca interna y sus divisiones, así como las venas y plexos venosos pélvicos. Además, explica la inervación somática y autonómica de la pelvis, y brinda detalles sobre la preparación psicológica y técnicas para realizar exámenes ginecológicos y tacto rectal de