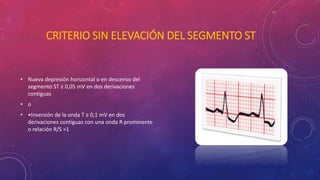
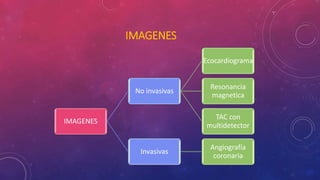
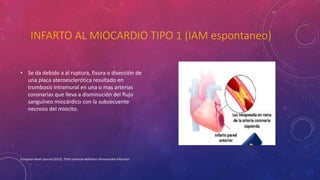
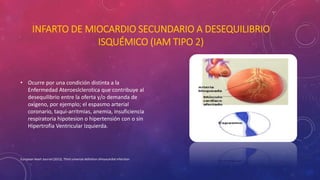
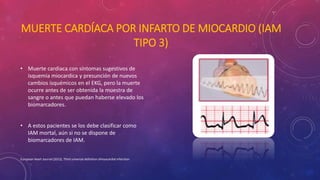
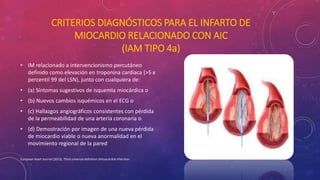
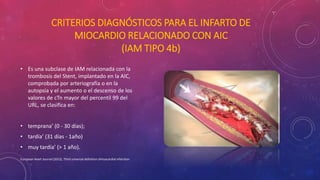
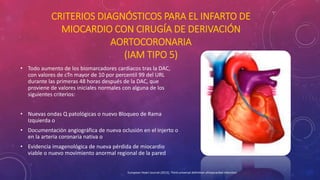
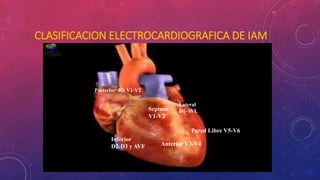
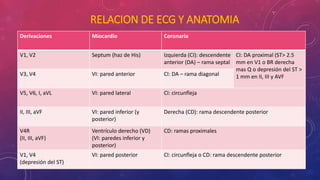
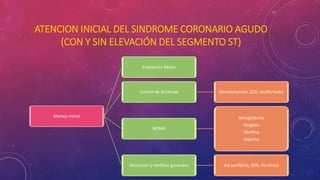
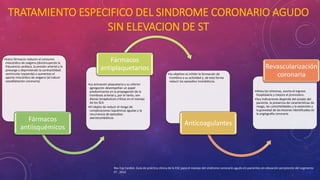
En 3 oraciones:
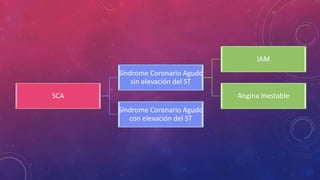
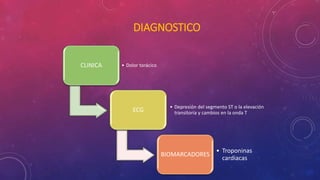
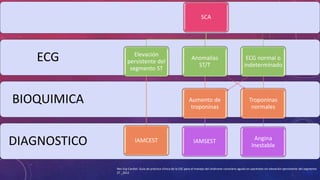
El documento define el síndrome coronario agudo y describe sus diferentes tipos, incluyendo el infarto agudo de miocardio con y sin elevación del segmento ST. Explica los criterios de diagnóstico que incluyen síntomas, cambios en el electrocardiograma y niveles elevados de biomarcadores cardiacos. También proporciona detalles sobre la atención inicial requerida para estos pacientes.