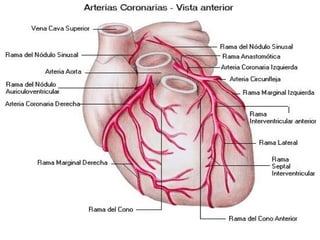
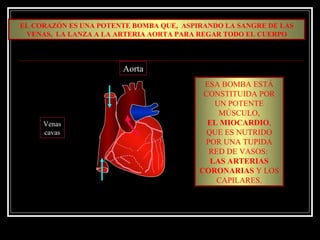
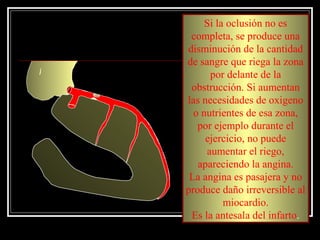
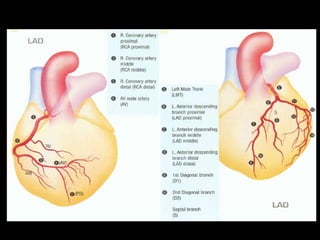
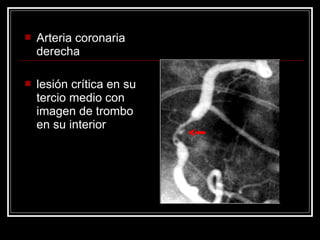
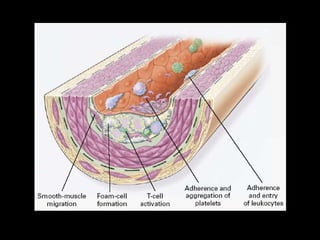
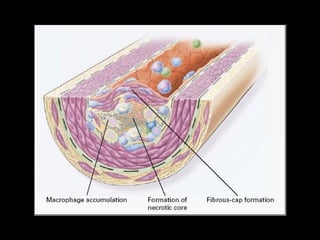
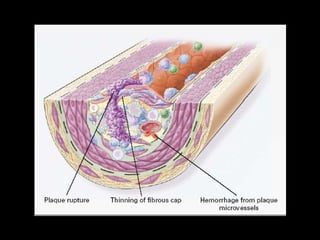
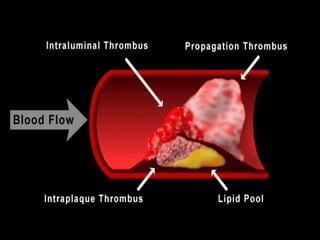
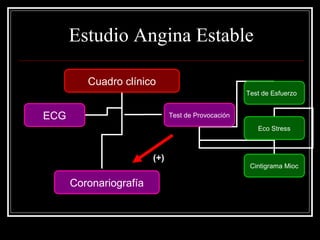
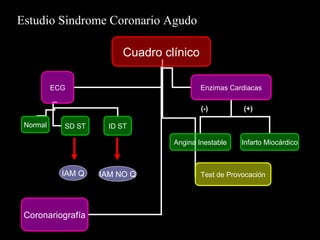
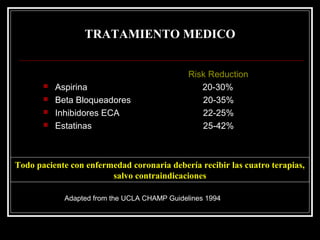
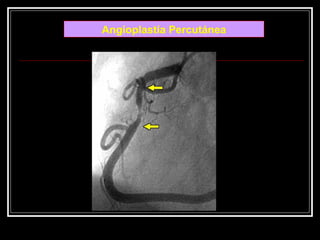
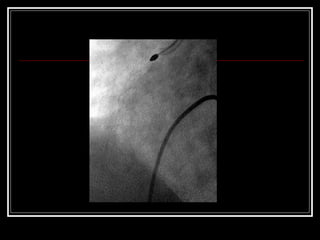
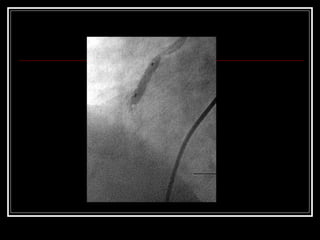
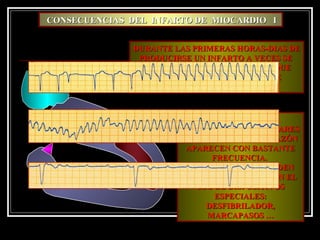
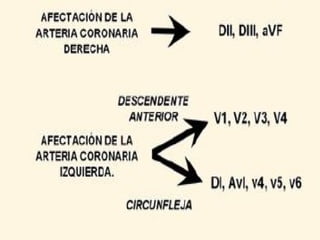
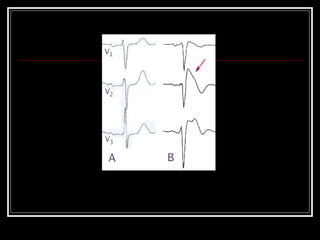
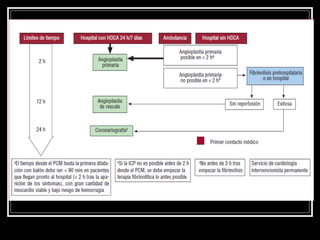
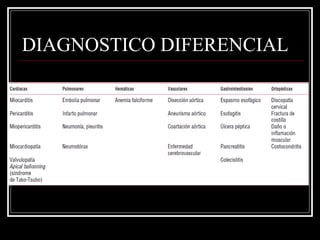
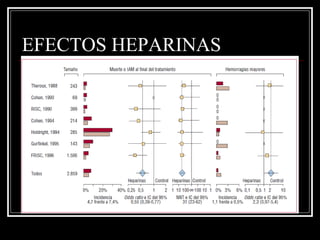
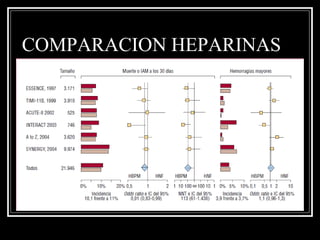
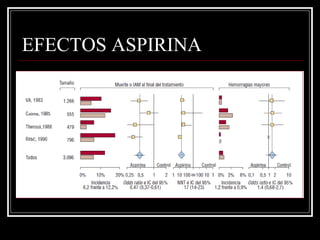
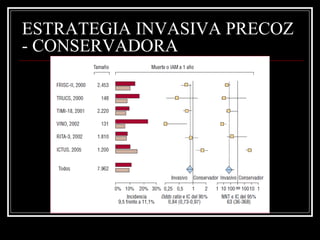
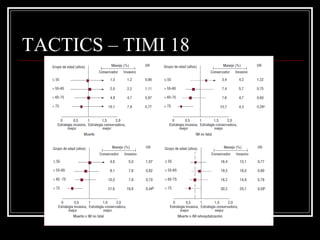
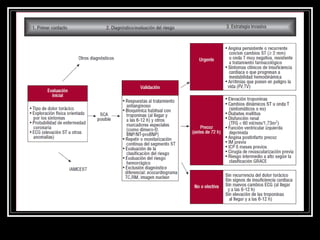
Este documento trata sobre el síndrome coronario agudo. Explica la epidemiología, definiciones, factores de riesgo, formas de presentación, diagnóstico, tratamiento médico y de reperfusión de la enfermedad coronaria y el infarto agudo al miocardio. Resalta la importancia del tratamiento temprano con aspirina, betabloqueadores, anticoagulantes y angioplastía primaria o trombólisis para mejorar los resultados.