EMPIEMA SUBDURAL
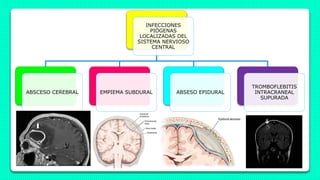
- 1. INFECCIONES PIÓGENAS LOCALIZADAS DEL SISTEMA NERVIOSO CENTRAL ABSCESO CEREBRAL EMPIEMA SUBDURAL ABSESO EPIDURAL TROMBOFLEBITIS INTRACRANEAL SUPURADA
- 5. CONCEPTO Supuración localizada entre la superficie interna de la duramadre y la externa de la aracnoides Espacio subdural craneal y, en raras ocasiones, en la región espinal. “empiema”, y no “absceso”, dado que se trata de una supuración en un espacio ya preformado. Representa alrededor del 15% de las infecciones intracraneales localizadas
- 6. ETIOPATOGENIA Lactantes e infancia, complicación de la meningitis bacteriana. Adultos 2rios a infecciones de los senos paranasales; por contigüidad, tras el desarrollo de osteítis o por tromboflebitis séptica retrógrada. Otro foco en importancia es la otomastoiditis crónica, cuyas vías de extensión son similares. Después de una cirugía craneal, traumatismo con herida penetrante, infección de un hematoma subdural previo o Punción lumbar, Puede presentarse con un absceso cerebral o una tromboflebitis de los senos venosos.
- 7. LOCALIZACIÓN Generalmente se ubica en la convexidad de los hemisferios cerebrales y, en ocasiones, en el surco interhemisférico. GÉRMENES Estreptococos (Streptococcus pneumoniae and Neisseria meningitidis) estafilococos aureus U otros anaerobios y microaerófilos.
- 8. CUADRO CLÍNICO Síntomas del foco de origen de la infección + fiebre elevada cefalea intensa y generalizada vómitos. En pocas horas y varios días aparecen irritabilidad, somnolencia y alteraciones focales. EMPIEMAS DE LA CONVEXIDAD Hemiplejía contralateral-afasia=> H. dominante. Crisis focales o generalizadas, déficits sensitivos, ligeros signos meníngeos y papiledema, edema orbitario. El estado de conciencia se afecta con rapidez y puede desarrollar un estado de coma profundo. INTERHEMISFÉRICOS Parálisis de predominio en la extremidad inferior y distal (no cara). Conciencia es menos afectado y el curso clínico lento.
- 9. DIAGNÓSTICO Pacientes con síndrome meníngeo de evolución subaguda y déficits neurológicos focales, en especial si presentan papiledema. La punción lumbar está contraindicada por el peligro de enclavamiento. La TC evidencia un área periférica de baja densidad, de forma elíptica, con un rodete de densidad aumentada entre el empiema y la corteza cerebral tras la inyección de contraste. RM es más sensible y de especial utilidad para los que se sitúan en la base y la fosa posterior.
- 11. Drenaje del pus El estado de conciencia en el momento de la intervención es el principal factor pronóstico. HIC manitol y dexametasona. Recaída tras la mejoría inicial, debido a la reacumulación de pus primeras 48 h del postoperatorio. metronidazol 500mg VO c/8h con ceftriaxona 1g IV cada 12 h o cefotaxima prolongarse, como mínimo, 4 semanas tras la intervención. TRATAMIENTO Sin un diagnóstico y tratamiento quirúrgico precoz, el paciente puede morir por herniación transtentorial o quedar con secuelas importantes.
- 13. Infección localizada entre la duramadre y el cráneo o la columna vertebral adyacentes, casi siempre bien delimitada y acompañada de osteomielitis focal. DEFINICIÓN ETIOPATOGENIA Similar a la del ESD, con el que se asocia a menudo. – frecuente Complicación de una craneotomía o de una fractura craneal compuesta, o propagación de una infección procedente de los senos frontales, el oído medio, la mastoides o la órbita. Forma en contigüidad con una zona de osteomielitis, cuando en una craneotomía se infecta la herida o el colgajo óseo.
- 14. CLÍNICA fiebre (60%), cefalea (40%), rigidez de la nuca (35%), convulsiones (10%) y déficit focales (5%). forma insidiosa; extensión al ESD + los signos de HIC (Céfaleas, náuseas, vómitos) 40% de edema periorbitario y tumor de Potts, lo que refleja la osteomielitis.
- 15. DIAGNÓSTICO CT es la de una lesión extraaxial hipodensa de forma semilunar o en lente. MRI cúmulo de líquido lentiforme o semilunar que es hiperintenso en comparación con el LCR en las imágenes con reforzamiento en T2
- 16. Drenaje quirúrgico precoz Administrar antibióticos, que deben incluir un agente antiestafilocócico Cloxacilina Ceftriaxona. La duración del tratamiento debe ser de 4 a 6 semanas. TRATAMIENTO
- 18. Es la trombosis séptica de venas y senos de la corteza encefálica Complicación de meningitis bacteriana; de SDE; de absceso epidural, o de infección de piel de la cara, senos paranasales, oído medio o mastoides. DEFINICIÓN
- 19. El microorganismo aislado con mayor frecuencia es S. aureus, si bien en ocasiones se aíslan distintos estreptococos y bacilos gramnegativos. ETIOPAOGÉNIA El SLS es el seno venoso más grande. Recibe sangre de las venas cerebrales frontales, parietales y occipitales superiores, y de las venas diploicas, que se comunican con las venas meníngeas. Meningitis bacteriana es un factor predisponente Contribuyen: deshidratación por vómito, los estados de hipercoagulabilidad y las alteraciones inmunitarias, como la presencia de anticuerpos antifosfolípidos circulantes.
- 20. Corresponde al de una sepsis sin signos neurológicos Clínica varían según el territorio afectado y se producen si el drenaje venoso es inadecuado. Trombosis del seno cavernoso produce: - diplopía, edema periorbitario, fotofobia, exoftalmos, oftalmoplejía por afección de los pares craneales III, IV, V y VI, papiledema y pérdida de la agudeza visual. La trombosis del SLS suele ocasionar cefalea, convulsiones y paraparesia, además de hipertensión intracraneal y papiledema. La trombosis del SL: dolor otomastoideo y, a veces, afección de los pares craneales V y VI, con dolor facial y debilidad homolateral del músculo recto externo (síndrome de Gradenigo). CUADRO CLÍNICO
- 21. MR sugiere la ausencia de vacío de flujo dentro del seno venoso afectado, diagnóstico que se confirma mediante venografía por MRI, angiografía por CT o en la fase venosa de una angiografía cerebral. La presencia de una hemorragia intracerebral sugiere el diagnóstico de tromboflebitis de las venas intracerebrales y meníngeas, DIAGNÓSTICO Diagnóstico definitivo se realiza mediante angiografía cerebral.
