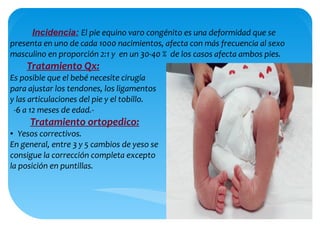
Este documento describe varias alteraciones y anomalías congénitas del pie que pueden presentarse en niños. Describe las estructuras del pie, y luego explica en detalle diferentes condiciones como el pie plano, pie cavo, pie valgo, pie zambo, polidactilia y sindactilia. Para cada condición, explica las causas, tipos, síntomas, tratamiento ortopédico y quirúrgico.