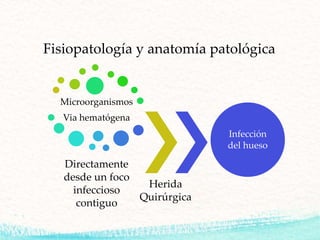
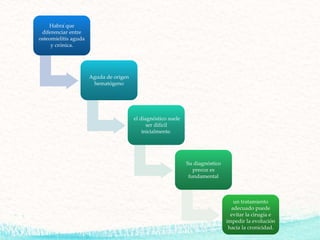
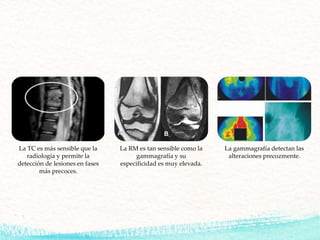
La osteomielitis es una infección ósea causada por bacterias que puede ser aguda o crónica. Generalmente se clasifica según su tiempo de evolución, mecanismo patogénico, hueso afectado y características del huésped con fines pronósticos y terapéuticos. El diagnóstico se realiza mediante hemocultivo, punción ósea, biopsia ósea y estudios de imagen como TC y RM. El tratamiento incluye antibióticos de forma empírica e intervención quirúrgica para eliminar tejidos des